在多数人的普遍认知之中,糖尿病往往被视作能够增加多种疾病发生风险的一种"万恶之源"——包括心脏疾病、肾脏病变、神经系统损伤等一系列严重健康问题。然而一项来自国际神经外科专业团队,采用遗传流行病学分析方法所开展的研究,却给出了一个令人感到意外的科学结论:无论是1型糖尿病还是2型糖尿病,均与降低良性脑膜瘤以及恶性脑膜瘤的发病风险表现出显著相关性。这并非文字表述上的错误。这种真正意义上的"保护性"关联,在严格的科学验证过程之下,被一次又一次地反复证实。那么,这背后究竟隐藏着什么样的科学机制呢?
脑膜瘤属于中枢神经系统之中最为常见的原发性肿瘤类型之一,全球范围内的发病率约为每十万人口中出现五至八个病例。虽然该疾病在大多数情况下属于良性病变范畴,并且呈现出相对缓慢的生长特性,然而"良性"这一标签并不等同于"无害"——它能够对周围神经组织产生压迫作用,进而引发持续性头痛、视力功能下降、认知能力减退,甚至是癫痫发作等临床症状表现;而在少数病例之中,还存在恶性程度进展的可能性。
更为令神经外科专业医师感到棘手的问题在于,脑膜瘤的确切发病机制至今仍然处于科学谜团状态。目前已经明确知晓的风险因素,包括电离辐射暴露、长期孕激素类药物治疗,以及NF2基因突变等遗传因素——然而将这些已知因素综合起来进行分析,也仅仅只能解释其中一小部分病例的具体成因。
绝大多数脑膜瘤患者,在临床上无法找到明确的"致病元凶"。
正是因为如此,科研人员们一直以来都在持续努力寻找更多的风险因素或者保护因素——而糖尿病,便是其中一个长期存在科学争议的"嫌疑对象"。
关于糖尿病与脑膜瘤之间存在的关联关系,科学界领域内部一直没有形成统一明确的定论结论。
从一方面来看,一项汇总整合了八项独立研究数据的荟萃分析结果表明,无论男性患者还是女性患者,患有糖尿病的人群群体发生脑膜瘤的风险均呈现出一定程度的升高趋势;挪威一项专门针对女性群体开展的大型队列研究,也提供了支持这一方向的研究证据。
从另一方面来看,2017年一项经过严格研究设计的病例对照研究却得出了截然相反的科学结论:在充分控制了BMI身体质量指数、吸烟行为习惯、血压水平等一系列混杂影响因素之后,糖尿病患者的脑膜瘤发病风险实际上呈现出降低的状态。
这两种截然相反的研究结论,究竟哪一个更接近科学真相?
这个问题的核心关键,很可能在于一个长期以来被科学界所忽视的"第三者"——肥胖问题。
肥胖与2型糖尿病之间存在极强的流行病学关联:身体质量指数BMI水平越高,发生2型糖尿病的概率就会相应增大。而肥胖本身,也早已被相关科学研究证实为脑膜瘤的独立风险因素。这意味在以往许多研究之中,当研究人员观察到"糖尿病患者脑膜瘤风险升高"这种现象时,真正在背后驱动这一研究结果出现的因素,很可能根本不是糖尿病疾病本身,而是与糖尿病如影随形相伴存在的肥胖问题。
为了解开这一科学矛盾谜题,INC国际教授及其科研团队采用了流行病学研究领域最具说服力的研究方法之一——孟德尔随机化分析方法,并发表了题为《Diabetes is associated with a decreased risk of meningiomas: a mendelian randomization study》的研究论文。

这一研究方法的基本原理,听起来颇具哲学意味色彩:人体的基因组成,在受孕瞬间就已经被"随机分配"完毕,先于一切后天环境因素和生活方式因素的存在。因此,如果某些特定遗传变异与特定疾病存在相关性,它们就不会受到肥胖状况、饮食习惯、运动情况等后天混杂因素的干扰——这在本质上模拟了一场"天然的随机对照实验"。
科研团队从全基因组关联研究数据集中,分别提取了与1型糖尿病和2型糖尿病高度相关的遗传变异单核苷酸多态性作为工具变量,再与脑膜瘤的发病风险数据开展关联性分析研究。他们评估了三种不同的结局指标:脑膜良性肿瘤、脊髓膜良性肿瘤和脑膜恶性肿瘤。
尤为关键的一个分析步骤在于:对于每一个与2型糖尿病相关的单核苷酸多态性,科研团队都额外检测了它与身体质量指数BMI及其他肥胖相关性状之间的关联关系,并将那些同时与肥胖问题相关的单核苷酸多态性单独进行分层分析——以此来实现精准剥离肥胖因素造成的"干扰"效果。
第一项重要研究发现,1型糖尿病与脑膜瘤风险降低存在显著相关性。
第二项研究结论显示,2型糖尿病在控制肥胖因素影响之后,同样与脑膜瘤风险降低表现出相关性。当研究人员将那些同时与高身体质量指数相关的单核苷酸多态性剔除处理,仅保留"纯粹与2型糖尿病相关"的遗传变异时,发现这些单核苷酸多态性与脑膜瘤风险呈现出稳健的负相关关系——即保护性关联效应。
第三项研究发现,与2型糖尿病和高身体质量指数同时相关的多效性单核苷酸多态性,则倾向于增加脑膜瘤的发生风险。这是一个极具科学说服力的研究证据:当遗传变异"夹带"了肥胖相关信息时,研究结果就出现了翻转现象——脑膜瘤风险不降反升。
第四项研究发现表明,脊髓脑膜瘤未观察到显著的关联关系。这一结果很可能归因于数据库中脊髓脑膜瘤的病例数量相对有限仅118例,而颅内脑膜瘤病例数量超过1280例,导致统计效力不足,尚不能得出明确的结论。
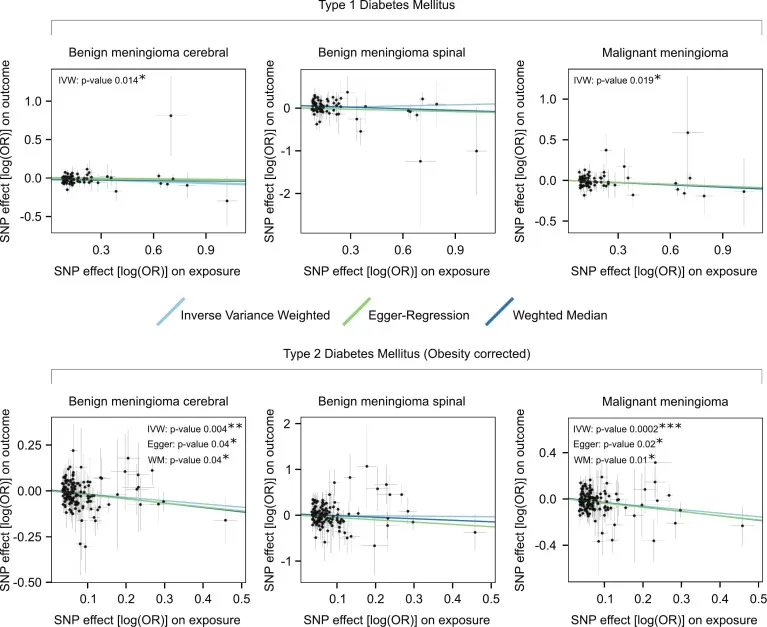
图:T1DM与良性脑膜瘤和恶性脑膜瘤的风险略呈反向相关,但对脊髓膜瘤则无此关联。T2DM(肥胖矫正)与良性脑膜瘤和恶性脑膜瘤的风险呈强劲的反相关,但对脊髓膜瘤则无显著关联。
综合来看分析,这项研究的核心信息是清晰明确的:在科学剥离肥胖因素干扰之后,糖尿病本身对脑膜瘤的发生具有"保护性"作用。而以往研究中观察到的"糖尿病患者脑膜瘤风险升高"现象,更可能是被肥胖这一混杂因素所误导而产生的错误认知。
这一反直觉的科学发现,促使研究人员深入思考其背后可能存在的生物学机制。
葡萄糖代谢异常是最受关注的研究方向之一。科学研究发现,脑膜瘤患者体内的葡萄糖代谢和胰岛素样生长因子信号传导系统存在明显异常现象。高血糖状态与女性脑膜瘤发生率呈现出负相关关系;极高血糖水平伴随的糖化程度增加,以及极低血糖水平状态,均能够降低恶性脑膜瘤细胞系的侵袭行为表现。这提示糖代谢紊乱可能通过某些尚未完全阐明的分子机制,对脑膜瘤细胞的增殖或者存活产生抑制作用。
降糖药物的作用效果同样不容忽视。以二甲双胍为代表的糖尿病治疗药物,近年来在多项科学研究之中被发现对多种癌症类型具有潜在的治疗效果。最新一项专门针对二甲双胍开展的孟德尔随机化研究,也发现其与脑膜瘤风险降低存在相关性。当然,这一作用机制尚需要更多独立研究项目来进行科学验证。
此外,研究人员还特别提示需要注意反向因果关系的可能性:脑膜瘤的存在,是否有可能通过迷走神经活动改变、炎症反应等机制,增加个体对糖尿病的易感性风险?孟德尔随机化研究方法在很大程度上降低了反向因果关系的影响风险,但并不能完全将其排除在外。这一发现提醒我们,目前的科学结论仍然属于统计学层面的因果关系推断,背后的生物学机制,有待未来更深入的基础医学研究去揭示。
研究人员在论文最后部分特别强调了这一科学发现对临床实践管理的重要意义。
对于2型糖尿病患者群体而言,他们通常伴随多种多重风险因素——肥胖、高血脂、高血压等健康问题。其中,肥胖作为独立的脑膜瘤风险因素,才是真正值得临床医生重点关注的对象。积极减重、控制体重,可能是降低这一人群脑膜瘤风险的有效干预路径。
而这项研究的科学结论表明,不应因为糖尿病本身而对患者常规开展脑膜瘤筛查——糖尿病若与肥胖因素解耦,非但不是风险因素,反而是保护因素。
当然,流行病学研究的意义在于"修正认知、指引方向",而非直接改变临床指南规范。这项研究为理解脑膜瘤的发病生物学机制提供了重要科学线索,其更深远临床价值,还有待后续机制研究和大型前瞻性队列研究的科学验证。
脑膜瘤的科学世界,远比我们想象的复杂程度更高。一种与"危害"画等号的慢性疾病,却在严格的科学检验之下,展现出令人惊讶的"保护"效应。而这背后隐藏的,是肥胖与糖尿病之间长期纠缠不清的复杂关系,在流行病学研究中制造的种种迷雾现象。
真正在推高脑膜瘤发生风险的,是肥胖问题,而非糖尿病疾病本身。

 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号