脑血管畸形(CVMs)是大脑和脊髓内部和周围异常形成的血管。它们可能是无害的,但有些会因其大小和位置,或因癫痫发作或出血而引起神经问题。常见的外科治疗选择包括显微外科切除病灶、血管内栓塞阻断病灶或靶向放射外科手术以缩小病灶(通常为18个月至2年)。
脑血管畸形可能涉及以下血管:
·动脉血管,通常处于高压下,其中大多数将富氧的血液从心脏和肺部输送到身体的其他部位。中等大小的动脉叫做“小动脉”
·静脉将血液送回心脏和肺的血管,通常比动脉的压力低。中等大小的静脉称为“静脉”
·毛细血管连接小动脉和小静脉的较小直径的血管。毛细血管遍布全身组织,使动脉血输送营养物质(如氧气和葡萄糖)并吸收废物(如二氧化碳),然后通过静脉系统将血液输送回心脏和肺部。
常见的脑血管畸形有5种类型:软脑膜动静脉畸形、硬脑膜动静脉瘘、海绵状畸形、静脉畸形和毛细血管扩张。它们因位置、受影响血管的类型以及通过畸形的血流是否迅速而不同。
动静脉畸形(AVM)的特点是大脑中的动脉和静脉直接相连。正常情况下,血液先经过大动脉,然后经过较小的动脉,较后通过微小的毛细血管进入静脉。高压动脉血在通过毛细血管的过程中减慢速度并失去力量。但在动静脉畸形中,高压动脉血直接流入静脉,而不会先减慢速度或失去力量,这种情况被称为动静脉分流。血液快速通过动静脉畸形,对血管施加压力,因此动静脉畸形被归类为高流量血管畸形。
静脉不是用来容纳高血压的,它的壁比动脉弱。因此,AVM的静脉成分可能会膨胀、减弱,甚至破裂出血。脑出血会导致中风。中风的风险取决于很多因素,比如动静脉畸形的位置、大小和血流。动静脉畸形是一种复杂的畸形,应该由专家来治疗,比如哥伦比亚神经外科的专家,他们专门负责治疗。
硬脑膜动静脉瘘是另一种高流量的血管病变。与动静脉畸形一样,它的特点是动脉和静脉直接相连。然而,AVM发生在大脑本身,而DAVF发生在覆盖大脑的硬脑膜中。DAVFs较常发生在大脑血管系统发育后,常见的是成年后出现症状。有许多分级尺度有助于描述治疗的风险和原因。大多数DAVFs可以通过开放性显微外科手术或血管内栓塞治疗和治愈。
海绵状畸形(也称为海绵状血管瘤)是一组薄壁毛细血管。这些是低压、慢血流畸形,所以它们比动静脉畸形破裂的可能性小。通常,海绵状畸形不需要治疗。然而,通过反复的泄漏,它们可能会变得越来越大。海绵状畸形正在渗漏或增大,可能会压迫或刺激周围的脑组织,导致局部神经功能缺损或癫痫发作。在这种情况下,常见的治疗方法是手术切除海绵状畸形。
静脉畸形(也称为静脉血管瘤或发育性静脉畸形)由扩大的静脉组成。静脉畸形很少破裂、渗漏或引起任何症状,而且通常未被发现。有时在核磁共振、CT或血管造影等脑部扫描中偶然发现,它们具有被称为水母头的特征性外观。很少,静脉畸形引起的症状,根据其大小可能需要治疗。
毛细血管扩张是毛细血管扩张,通常发生在脑干。这些通常是很少引起任何问题的小病变。与静脉畸形一样,它们通常是偶然发现的,很少需要任何形式的治疗。
压迫脑干的较大椎动脉瘤病例报告一则
案例展示
1例65岁女性,术前1个月因左侧面神经麻痹和头晕入院。后来,她出现了吞咽障碍和声带麻痹。影像显示一个3厘米大的大体积血栓形成的VA动脉瘤,包括PICA(图1)。动脉瘤通过远侧入路暴露出来。动脉瘤的血栓部分几乎被完全清除。术后,病人可以转移到康复医院,手术没有造成额外的神经缺陷。
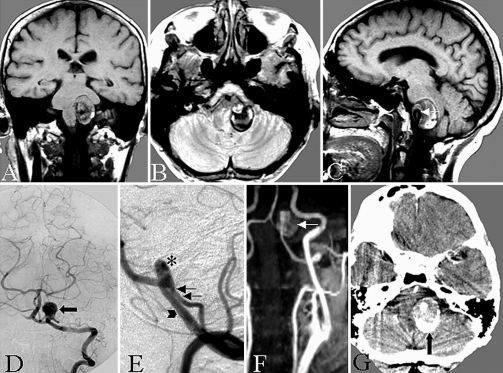
图1:患者65岁,有左侧面神经麻痹、头晕、吞咽障碍病史。术前磁共振扫描显示部分血栓形成的VA-PICA动脉瘤压迫脑干(A-C)。注动脉瘤灌注部分(C,白色箭头)。D,术前左VA前后位血管造影显示大量血栓形成的VA-PICA动脉瘤的灌注部分(箭头)。E,术前左VA血管造影,60度斜位显示很大栓塞的VA-PICA动脉瘤,显示动脉瘤灌注部分(星形)和不同直径的左侧VA(箭头)和PICA(双箭头)。磁共振血管造影显示VA-PICA动脉瘤部分血栓形成(箭头)。计算机断层扫描显示动脉瘤的血栓形成和部分钙化部分(箭头)。
术后结果
病人在手术当天恢复了意识,没有出现额外的神经功能缺损。在术后一天的对照计算机断层扫描中,可以排除局部或远端梗死和吻合口再出血(图3,A和B)。核磁共振扫描显示脑干完全减压(图3,C和D),术后血管造影显示吻合的PICA填充良好(图3、E和F)。术后过程平安无事。经过7年的随访,声带轻瘫已痊愈,病人的主诉是轻微的吞咽障碍。
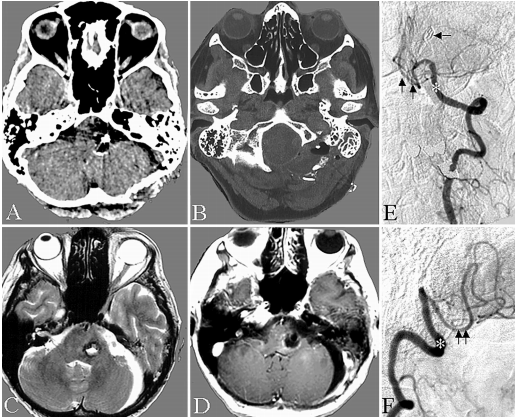
图2:A和B,动脉瘤袋切除和VA-PICA吻合术后计算机断层扫描显示经髁(远外侧)入路的骨切除量。C和D,术后磁共振成像显示切除腔。E、F,术后血管造影(斜位)显示VA-PICA吻合的合适功能。注意不同直径的VA(星号)和PICA(双箭头)以及远端VA上的长期夹(单箭头)。
动脉瘤部分血栓形成的理想治疗方案取决于许多方面,包括临床表现和患者情况、动脉瘤的位置和动脉瘤的形态。成功经验丰富神经外科医生要选择适合患者的治疗策略。该案例是由国际神经外科联合会(WFNS)教育委员会现任主席、德国汉诺威国际神经科学研究所(INI)神经外科教授和血管神经外科主任巴特朗菲教授。该案例难点在于脑血管瘤压迫脑干,这些动脉瘤的渐进性肿块效应可能导致缺血性发作。即使是急性发作的症状后昏迷引起的血栓动脉瘤迅速扩大导致进行性延髓压迫也是已知的。这类病变的另一个特点是出血率高,导致患者迅速死亡,是保守治疗时。外科医生需考虑到VA-PICA交界处的动脉瘤总是与穿支有密切关系,从而增加缺血性并发症的风险。因此巴教授为其选择了VA-PICA端对端吻合技术。手术成功,没有出现神经功能缺损,且随访7年预后良好。
巴特朗菲教授认为神经外科手术是一门“艺术”,需要“心、技、体合一“。神经外科医生首先需要像工匠一样,通过经年累月地积累训练自己的技能。但同时,也要将自己的哲学、内在精神态度融入手术中,这才能称为艺术。因为神经外科和医学的其他学科都不一样,任何微小的错误或判断失误,都会导致严重的后果,举例来说,如上述案例中对穿支血管或终末血管的处理不恰当,就可能造成颅内重要结构缺血坏死,如果损伤功能区的重要神经(如视神经、运动神经、听神经等)就会造成患者失明、瘫痪、耳聋等难以挽回的损伤。巴教授的手术目标是,做到全切肿瘤的同时较力避免任何神经功能损伤。
INC旗下国际神经外科顾问团是由国际各发达国家神经外科宗师联合组成的教授集团,其成员教授大多为国际神经外科各的奠基者、开拓者,他们在各自领域对国际神经外科做出过较大贡献,且其手术技术和能力在神经外科界有着难以替代的地位。巴特朗菲教授作为其中一员,帮助许多国内疑难脑瘤患者解决病痛。对于想要寻求高品质手术患者可联系INC国际神经外科医生集团。

 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号