室管膜瘤占儿童中枢神经系统肿瘤的35%,约占5岁以下儿童脑肿瘤的50%。大约90%的儿童室管膜瘤发生在颅内,大约70%发生在后颅窝。后颅窝(PF)室管膜瘤通常位于四脑室或小脑桥脑角池的中心,经常延伸穿过Luschka孔和/或马让迪孔,并倾向于包住颅神经和血管结构,使得难以实现总的手术切除,这是延长生存期的较重要的预后因素。
儿童脑肿瘤的分子特征和基因图谱的发展导致了这些肿瘤的风险分层和相关治疗方案的改进。例如,这些方法现在将髓母细胞瘤分为4个分子组和12个亚组,这可以用于评估结果和治疗的分层。脱氧核糖核酸甲基化谱已被用于将PF室管膜瘤分为3个分子组,后颅窝A型/PF-室管膜瘤(EPN)-A(PFA),后颅窝B型/PF-EPN-B(PFB)和后颅窝室管膜瘤/PF-室管膜瘤。
室管膜下肿瘤是少见的成人室管膜下肿瘤,大约90%的室管膜下肿瘤来自PFA组。PFA室管膜瘤主要发生在婴儿和幼儿(发病年龄中位数为3岁),PFB室管膜瘤主要见于青少年和年轻成人,发病年龄中位数为30岁。PFA组分为两个子组,PFA-1和PFA-2。PFA-1肿瘤表达特异性同源盒家族基因,它们在CNS发育期间在尾侧脑干和上脊髓中上调,而基因更多地位于发育中的中脑-后脑连接处的脑干的吻侧(例如,EN2,CNPY1)在PFA-2室管膜瘤中表达。这些不同的基因表达谱表明PFA-1和PFA-2肿瘤来自不同的脑干部位。DNA甲基化谱也揭示了PFA室管膜瘤的9个亚型,6个在PFA-1亚组(1a至1f),3个在PFA-2亚组(2a至2c)。PFA亚组和亚型与不同的遗传和临床变量相关,包括不同的预后和复发模式。
室管膜瘤长期存活的一个主要决定因素是手术切除的范围,事实上,切除的范围是不考虑亚组。因为A组室管膜瘤更常见于小脑桥脑角外侧,我们质疑观察到的结果差异是否继发于总切除率的降低。然而,我们发现,B组肿瘤患者可接受全切除,其5年无进展生存率和总生存率分别为91%和全切,而全切除A组肿瘤患者的无进展生存率和总生存率分别为18%和52%。这些数据清楚地表明,PF室管膜瘤亚组之间的预后差异不仅仅是基于A组肿瘤患者总全切除率的降低。
室管膜瘤的治疗
许多研究表明,完全手术切除可为室管膜瘤患者提供较大的治愈希望。因此,手术目标应为顺利条件下的全切除。实际上,有30%-50%的概率可以完全切除后颅窝室管膜瘤。为了提高后颅窝室管膜瘤的手术顺利性,神经外科医生可以利用术中神经电生理监测下颅神经和脑干通路以及进行神经导航。
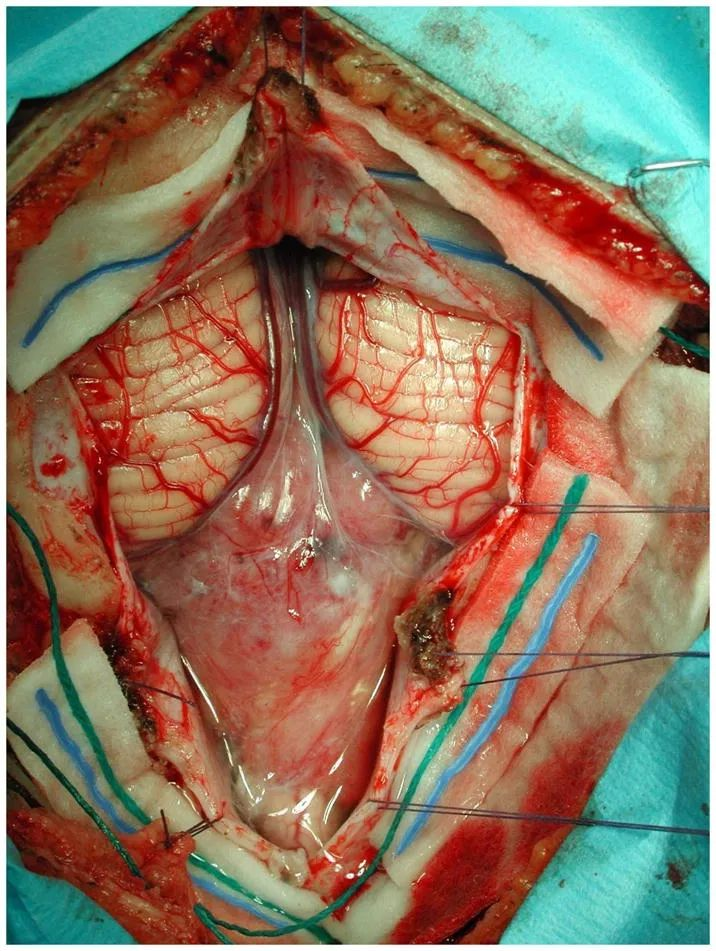
颅后窝室管膜瘤的术中显微照片。肿瘤下降到小脑扁桃体下方,并延伸到颈高椎管。室管膜瘤的目标是在可能的情况下进行手术全切。
颅内室管膜瘤对放射线敏感。仅在放射学或病理学上可见脊柱转移时,才使用颅骨脊髓轴场。在年幼的儿童(5岁以下)中,如果可能,通常避免提供放射治疗。然而,由于这种疾病的严重性,即使是患有这些肿瘤的幼儿也通常需要化疗和放射疗法。
一些专家建议使用术后放疗,而不管切除是全切除还是部分切除。传统上,治疗室管膜瘤的放射剂量范围为4500 cGy至5600cGy。室管膜瘤可采取局部肿瘤控制,复发时使用125碘近距离放射治疗。室管膜瘤患者也可以选择放射外科治疗。
与髓母细胞瘤甚至星形细胞瘤相比,室管膜瘤具有很高的化疗耐药性。化疗并未使室间隔瘤患者的生存率提高。已尝试通过大剂量化疗和自体骨髓移植进行化疗。目前,这些数据不足以证明使用化疗是合理的。室管膜瘤患者,但较年幼的儿童(替代或延迟放疗)或手术和放疗无法控制肿瘤生长的患者除外。
室管膜瘤的预后因素
除非可以完全切除肿瘤,否则室管膜瘤几乎总是在进展着。一般而言,颅内室间隔膜瘤患儿的5年生存率约为50%至60%,而10年生存率约为40%至50%。关于年龄,肿瘤位置和组织学的作用已显示出有争议的结果:放疗和化疗对无进展生存有的影响。在单因素和多因素分析中,肿瘤切除程度和患者预后密切相关,肿瘤切除率越高,患者生活质量、生存期越好。此外,更高的MIB-1标记指数和次全切除是肿瘤侵袭行为和不良预后的指标。

 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号