松果体区是包括松果体和周围结构的复合解剖空间[一],包括上丘脑、四叠体池和三脑室后壁。松果体区肿瘤(PRT)很少见,占全部颅内肿瘤病变的不到1%,是一组组织学上异质性肿瘤,包括原发性松果体实质肿瘤、生殖细胞肿瘤(GCT)和源于邻近结构的肿瘤,如脉络丛肿瘤、脑膜瘤和神经胶质瘤。淋巴瘤、非典型畸胎样横纹肌样瘤(ATRT)和转移瘤也可能发生在这个区域,尽管它们并不常见。松果体实质肿瘤和生殖细胞肿瘤一起占全部松果体区肿瘤的70%以上。治疗选择从活检和手术到放疗和化疗。然而,由于这些肿瘤的低发病率、不同的组织学类型和文献中报道的少量研究,治疗并不标准化。
随着显微技术的发展,松果体肿瘤的直接手术切除已变得更顺利,更合适,现在在其治疗中起着至关重要的作用。组织诊断允许开始适当的治疗,切除可以治愈或提高辅助治疗的疗效。良性和低度恶性的松果体区肿瘤,通过手术根治性切除可更小程度复发,获得更佳预后,比如脑膜瘤、松果体细胞瘤、表皮样瘤以及成熟畸胎瘤。手术可以为恶性的松果体肿瘤减少病变细胞数量,利于后期的放化疗。除了生殖细胞肿瘤之外,其他恶性松果体区肿瘤对放疗的反应性较差,但可以通过手术降低肿瘤负荷。通过手术配合脑室外引流术、脑室-腹腔分流术等,可以很好地纠正梗阻性脑积水。
松果体肿瘤手术风险有多大?松果体肿瘤位置很深,周围解剖结构复杂,毗邻重要血管神经结构,手术风险较高。尽管目前神经外科的技术发展已使大多数松果体区病变得到合适治疗,但开颅手术对脑组织、脑血管的牵拉损伤仍难以避免,手术全切肿瘤仍是神经外科医生面临的较大挑战。该区域手术死亡率曾高达50%—70%。
关于松果体瘤的手术入路,INC国际神经外科顾问团成员教授、国际神经外科联合会WFNS教育委员会主席、德国INI国际神经学研究所Helmut Bertalanffy(巴特朗菲)教授指出,对于松果体肿瘤患者来说,手术入路一般包括幕下小脑上入路、枕下小脑幕入路、后纵裂经胼胝体入路等,而更适合的手术治疗方式主要依赖于肿瘤解剖学特点的不同。
INC曾帮助过一个8岁的松果体肿瘤患儿全切肿瘤,主刀医生正是德国巴特朗菲教授,所采用的手术入路为幕下小脑上入路结合幕上枕下乙状窦旁经小脑幕入路,较终肿瘤得以全切除,且尽力减少了组织的损伤,这对预防后期肿瘤的复发起到了较大作用。
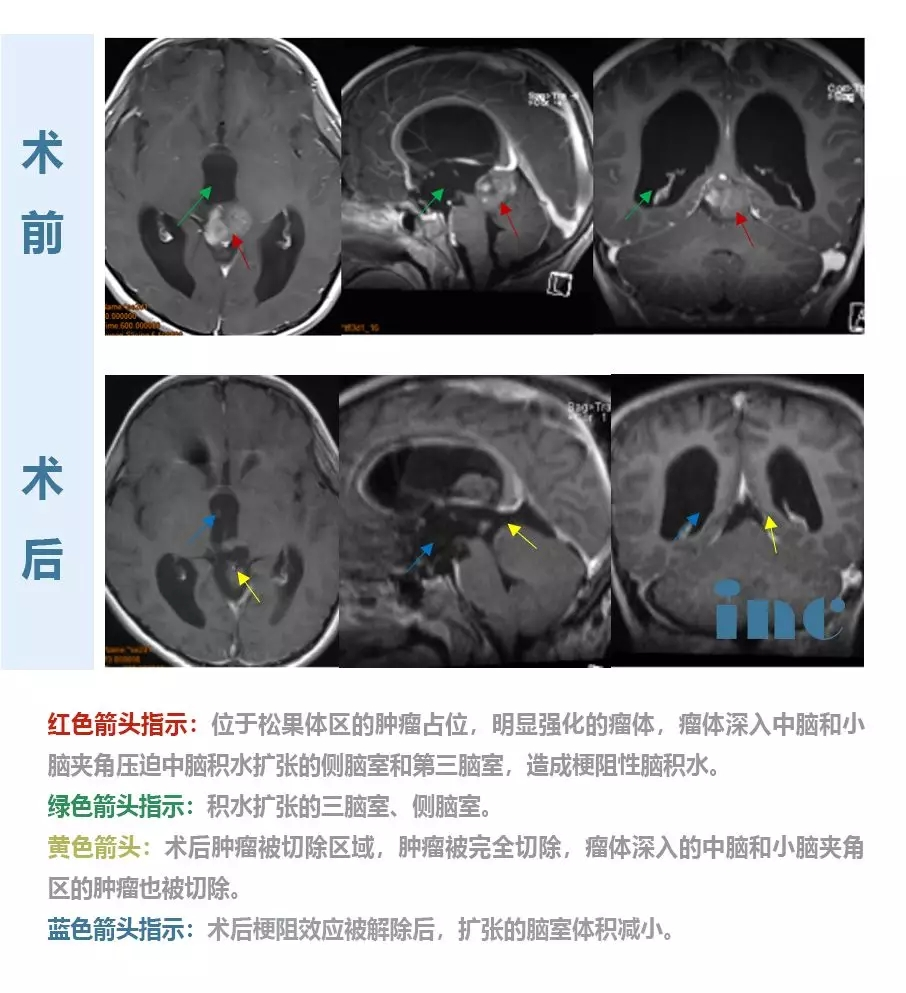
目前,孩子恢复良好,之前的症状没有了,并没有复发和其他手术并发症。
INC国际神经外科医生集团提示,随着显微神经外科手术技术和顺利性的提高,再加上辅助放化疗的进步,多学科的综合治疗方案正在使越来越多高度恶性肿瘤的临床结果得到好转,死亡率和并发症发生率已降低至可接受的水平,松果体区肿瘤亦是如此。为避免出现较大的手术风险,建议患者选择经验丰富的手术团队乃至国际上专擅脑内复杂位置肿瘤切除的手术教授主刀,他们会根据患者肿瘤位置选择适合的手术入路尽可能地完整切除肿瘤,这将大大增加患者的临床治愈率。

 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号