日常生活中,许多人会将耳闷、听力下降等症状归咎于"疲劳引起的小问题",然而这些表现很可能正是颅内肿瘤发出的预警信号。
听神经瘤(前庭神经鞘瘤)作为常见的颅内良性肿瘤,其早期症状往往较为隐匿,极易发生误诊或漏诊。当症状明显加重时,肿瘤可能已经压迫重要神经和脑组织,从而增加治疗难度。
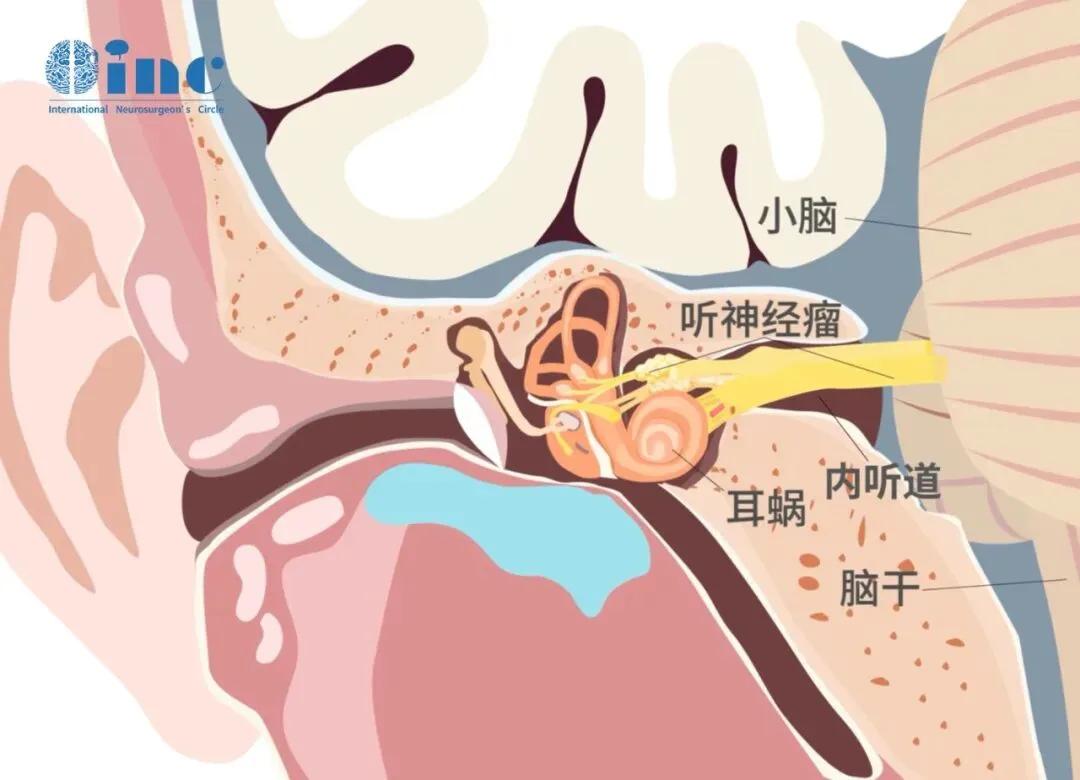
本文通过李女士的真实诊疗经历,系统解析听神经瘤易被忽视的临床症状特征,以及如何把握最佳治疗时机。
初期表现:细微的听力变化
三十多岁的李女士自2019年开始,偶尔出现右耳闷胀感,类似乘坐飞机时的那种轻微不适。最初,李女士并未特别关注这一症状。
但随着时间推移,她察觉到右侧听力出现轻微下降,耳内持续存在闷胀感。考虑到可能为工作劳累所致,为保险起见,她前往耳鼻喉科就诊,检查结果显示"未见异常",医生开具了一些改善听力的中成药。
服药一段时间后,症状未见明显改善。由于听力下降尚不严重,加之医院检查结果"正常",她选择暂时忽略身体发出的这一微小警报。
然而,不到半年时间,她的身体状况开始出现新的变化:先是舌部出现麻木感,随后不到一个月,面部也出现轻微麻木。她立即前往医院进行检查,但头颅CT检查结果依然显示无异常。
直至2021年底,她的症状进一步加重:不仅右耳听力和耳鸣问题恶化,右眼视力也开始下降,右侧舌部和面部麻木感加剧,甚至出现站立不稳的情况。更令人担忧的是,她的右侧手臂在用力拿取物品时会产生疼痛感。
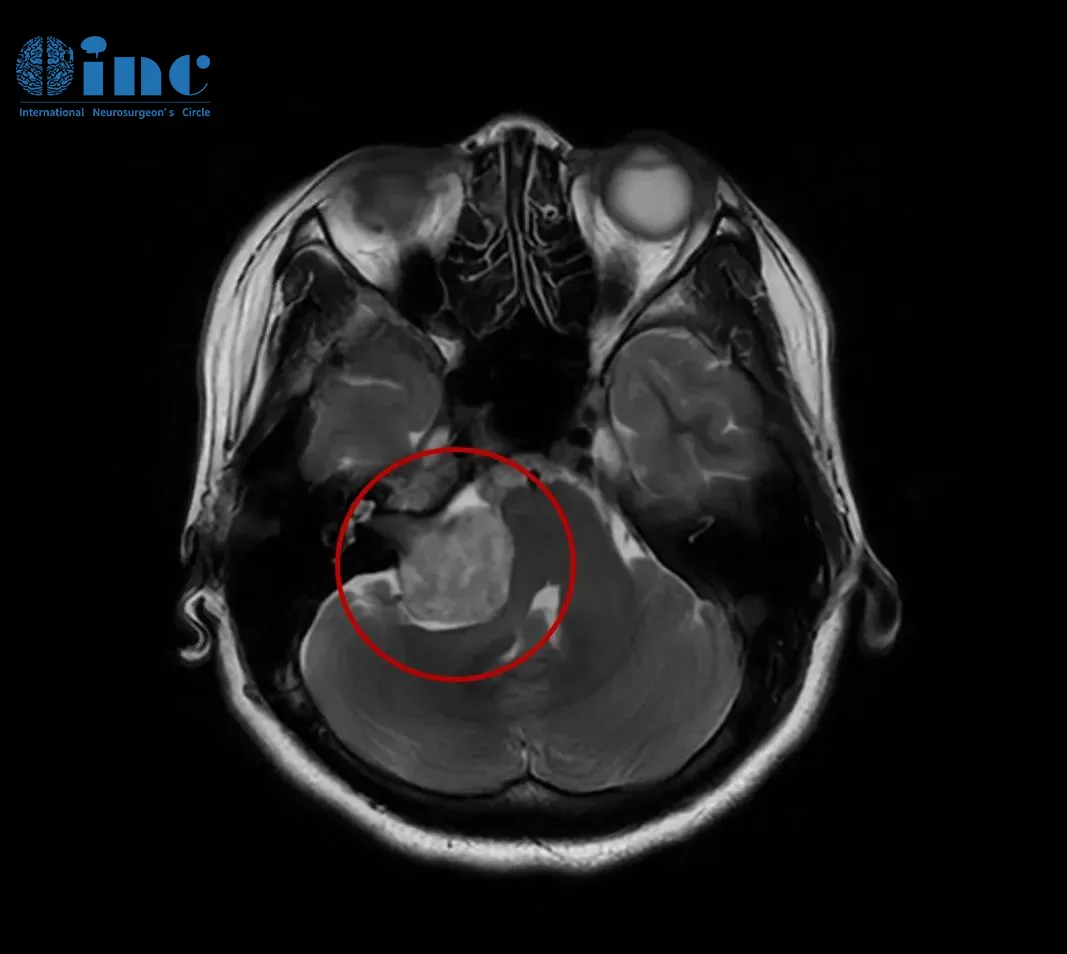
此次,她接受了头颅核磁共振(MRI)检查,结果最终明确了病因——右侧桥小脑角区前庭神经鞘瘤。肿瘤最大直径约35毫米(包括内听道内的部分),已经压迫到脑干,导致桥脑及右侧桥臂受压,第四脑室形态发生改变。
当她拿出2019年的CT影像询问医生时,医生解释称当时通过CT检查确实难以发现该肿瘤。
听神经瘤诊断的金标准
听神经瘤诊断的金标准为颅脑磁共振成像(MRI)增强扫描。该检查能够清晰显示内听道或桥小脑角区的肿瘤位置、大小及其与周围神经血管的解剖关系,对微小肿瘤的检出率较高,诊断准确率超过95%;CT检查虽可辅助评估骨质结构情况,但其软组织分辨率相对较低,通常作为补充检查手段。
手术决策的权衡与决心
由于肿瘤体积较大,放化疗已无法消除肿瘤,手术切除成为唯一治疗方案。
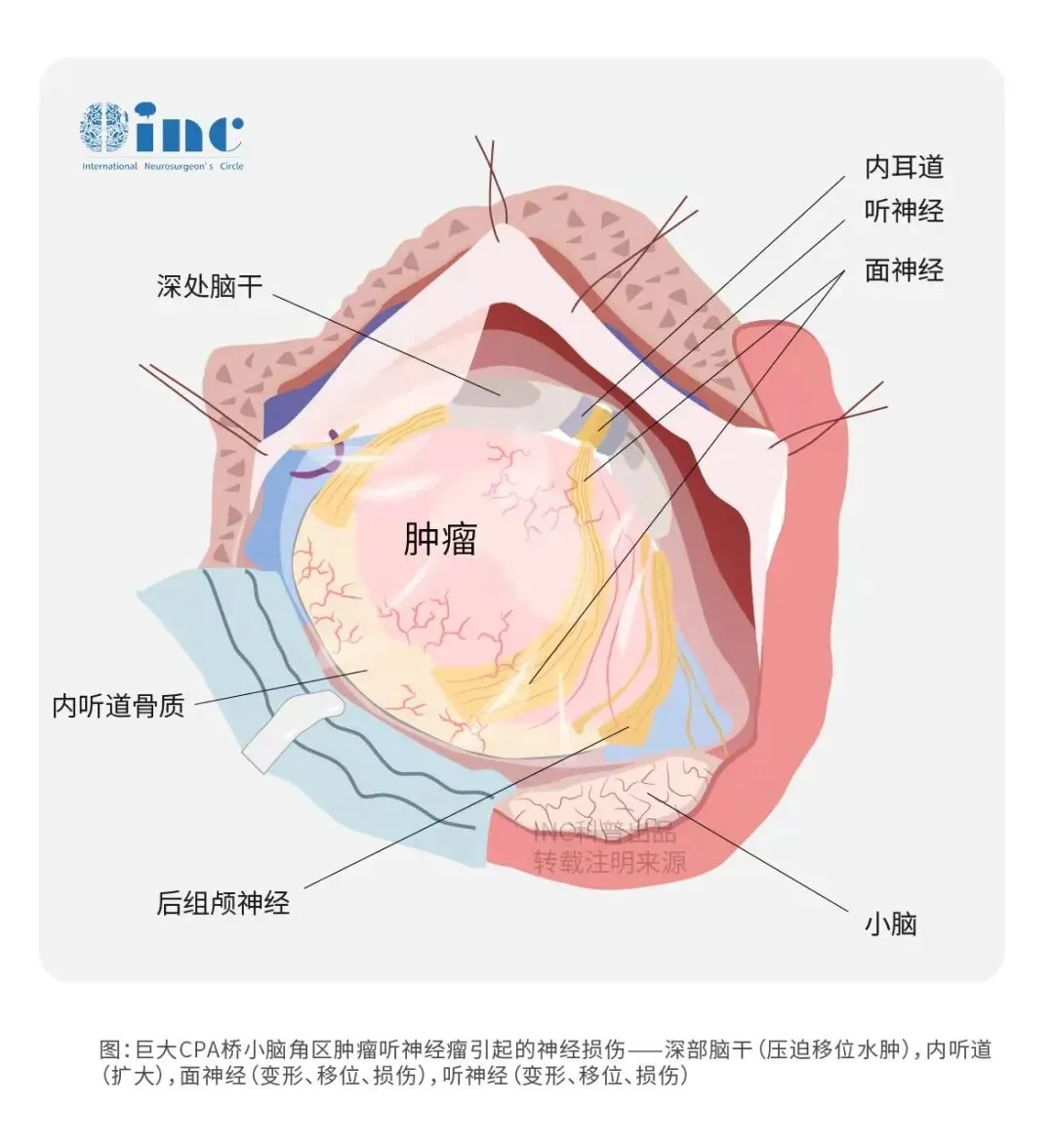
听神经瘤手术被公认为神经外科领域的高难度手术,因为肿瘤所在的"桥小脑角区"被称为"血腥三角",该区域汇集了众多重要血管和神经结构。成功的手术不仅要求彻底切除肿瘤防止复发,还需要尽可能保留听神经和面神经功能,这对主刀医生的技术水平、医疗团队的配合默契度以及医院设备条件都提出了极高要求。

回家后,李女士查阅了大量听神经瘤治疗的相关资料。当看到许多患者分享术后出现面瘫、听力下降的经历后,她开始慎重考虑选择何处进行手术才能获得最佳效果,以及如何最大程度规避面瘫和听力下降的风险。
在咨询多位专家后,李女士联系了INC国际脑血管专家巴特朗菲教授。巴教授详细分析她的病情后,确认她患有典型的右侧前庭神经鞘瘤,肿瘤已压迫脑干,存在明确的手术指征,建议尽快进行手术治疗。
手术当日,准备过程中的一个细节让李女士感到温暖:她不需要剃全头,医生仅剔除了需要开颅手术部位的头发,为她保留了大部分秀发。
所有准备工作就绪后,巴教授根据肿瘤的具体位置和形态特征,采用适合患者个体情况的手术入路。术中应用神经电生理监测和MRI辅助技术,确保神经功能和重要脑组织不受损伤,在显微镜下完成肿瘤全部切除并经确认。
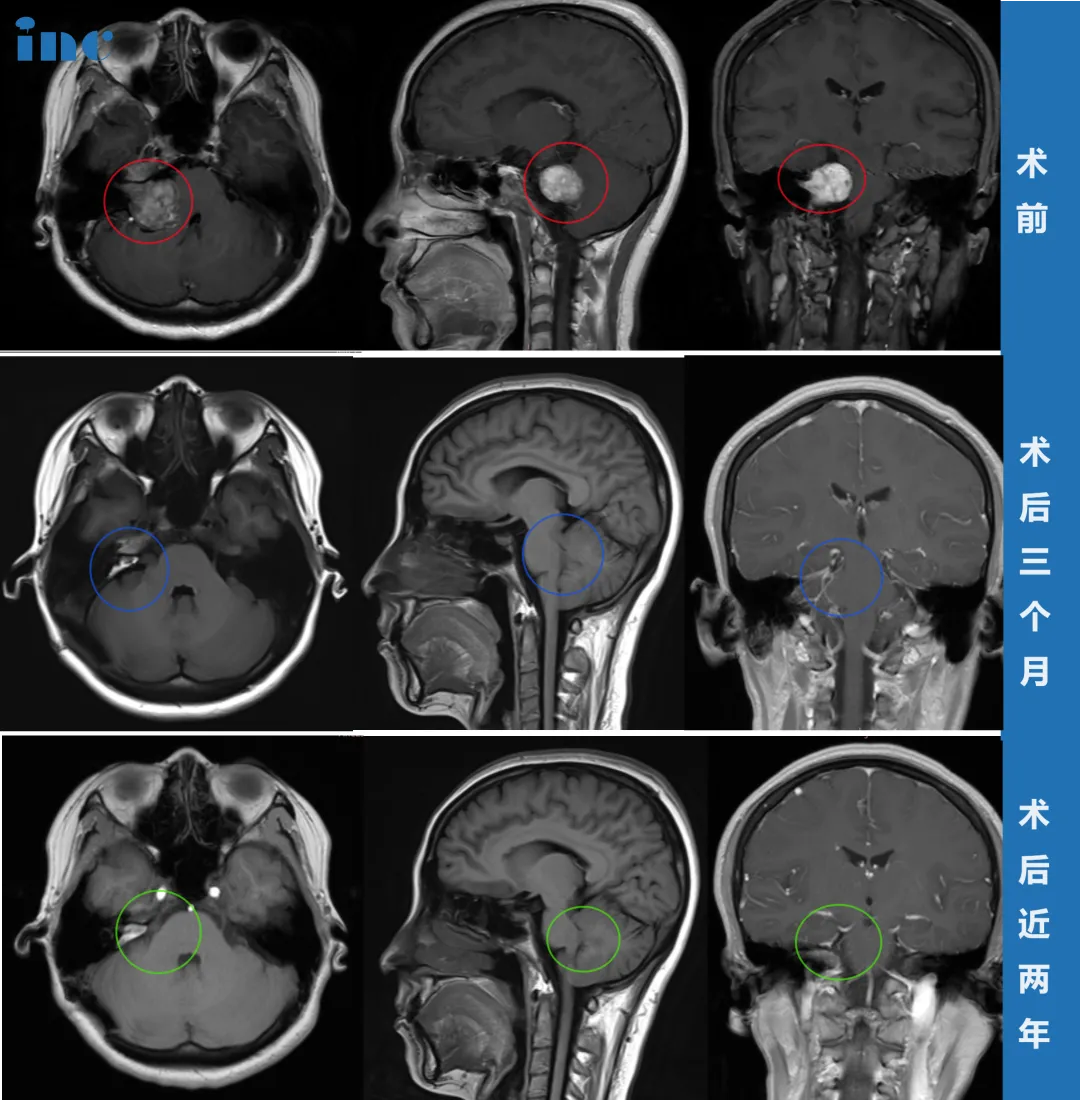
令人欣慰的是,李女士术后当天即拔除气管插管,可完全自主呼吸。复查CT显示结果正常,未出现脑出血等并发症。
虽然术后因水肿出现了短暂性面瘫,但经过积极康复锻炼,术后两个月基本恢复,半年后恢复状况良好。
术后两年的MRI检查结果更令人满意:肿瘤被完全切除,未见任何复发迹象。目前她的面部功能完全恢复,面部对称,右侧面神经功能良好。
诊疗经验总结
李女士的病例揭示了听神经瘤诊疗过程中的几个关键要点:早期症状的隐匿性,常规检查的局限性,以及手术时机的紧迫性。
李女士的理性决策、家人的全力支持,以及积极寻求最佳治疗方案的态度,结合选择经验丰富的医疗团队,共同促成了这一良好的预后结果。她的经历提醒我们:面对复杂的颅底肿瘤,及时寻求专业诊疗,抓住最佳手术时机,是获得良好预后的关键因素。

 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号