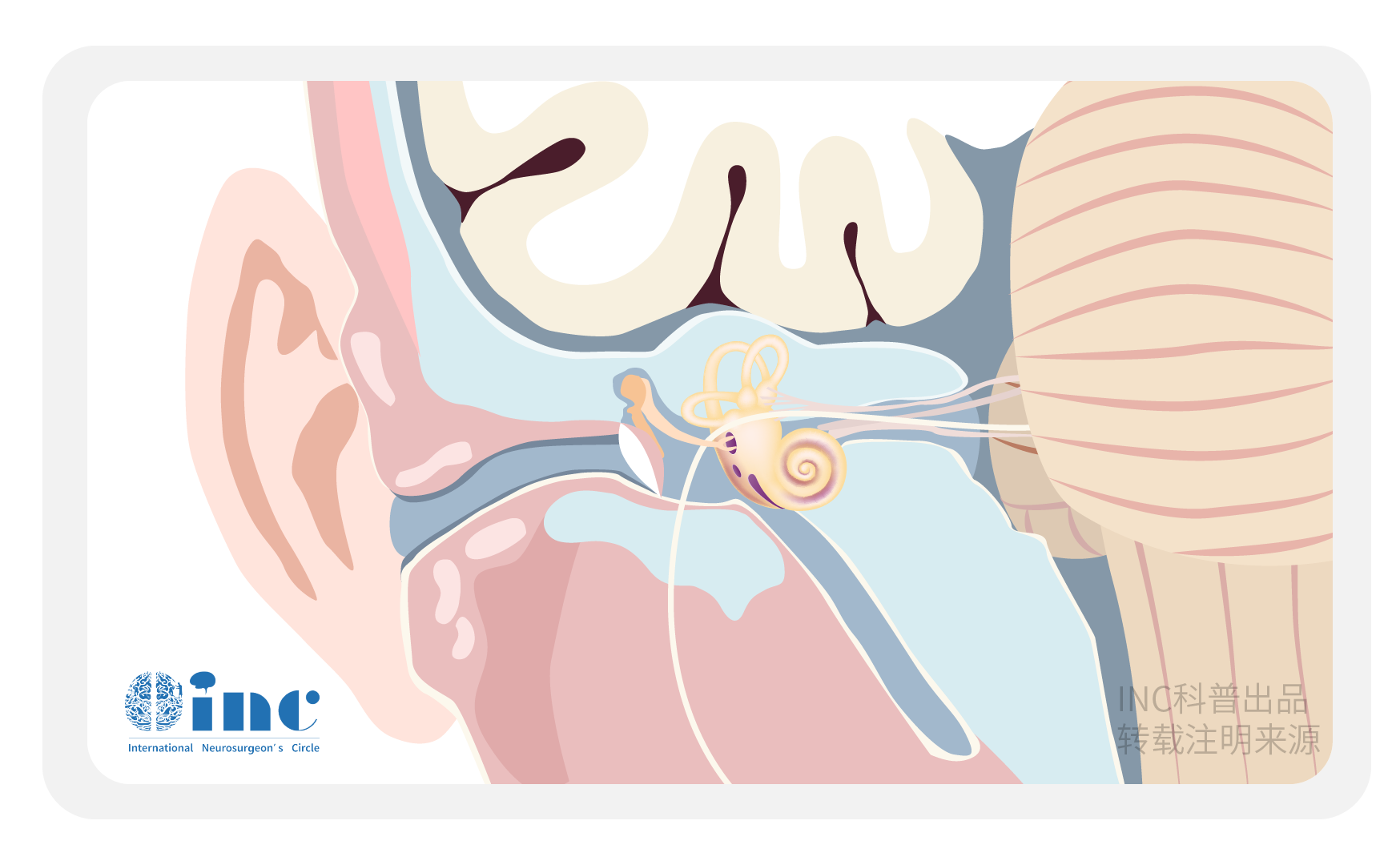
听神经瘤也称为前庭神经鞘瘤,是仅次于脑膜瘤和垂体腺瘤的三种较常见的颅内非恶性肿瘤。它们是成人较常见的轴外后颅窝肿瘤,占小脑桥脑角肿瘤的80%以上。在大多数情况下,肿瘤单侧出现;双侧VS是2型神经纤维瘤病(NF2)的一个标志。
临床上,大多数患者表现为单侧感觉神经性听力损失(94%)和耳鸣(83%)。前庭症状眩晕和不稳定的频率变化很大(1775%的患者),但它们可能被低估。大肿瘤可能导致三叉神经和面部神经病变以及脑干压迫和脑积水。
在国际范围内,VS发病率存在的地理差异:近期对美国监测、流行病学和结果(SEER)数据库的一项分析(包括8.22亿人-年中总共9782例VS患者)显示,平均年发病率在黑人和西班牙人中较低,在高加索人中较高(P%3C 0.001)。6丹麦、瑞典、芬兰和挪威的VS发病率因国家而异,其中丹麦发病率较高。七VS发病率的这些差异可能是由于遗传和环境因素以及不同的诊断实践。不对称听力损失筛查方案的改进、前沿成像技术的更好利用以及MRI分辨率的提高导致VS诊断数量的增加和诊断时平均肿瘤大小的减小。
前庭神经鞘瘤通常是孤立性肿瘤;然而,大约4-6%与NF2相关,这是一种由染色体22q上NF2基因的致病变异引起的常染色体显性单基因疾病。NF2的出生发病率约为1/25000–33000,诊断患病率约为1/60–70000。亮氨酸拉链样转录调节因子1(LZTR1)基因的致病性变异引起的少见神经鞘瘤病可导致孤立性VS或VS,可被误诊为NF2。当符合以下标准时,可以诊断NF2或者当在组成DNA中或在两个解剖学上不同的肿瘤中发现NF2基因的致病突变时。尽管NF2通常表现为双侧室性心动过速,但也有高达15%的患者表现为单侧室性心动过速并伴有其他NF2特征。此外,LZTR1致病性变异体也可在年轻时出现明显孤立的VS,特别是%3C25岁时,在106名明显孤立的VS患者中,9名患者(8.5%)出现NF2,3名患者(2.9%)出现LZTR1致病性变异体。一个家族中较先发病的个体,是单侧发病的个体,通常(30-35%)是致病基因变异体的嵌合体,因为这发生在早期胚胎发生期间,并不存在于配子中。NF2肿瘤通常是多灶性的,由影响内听道中NF2基因的不同克隆事件和多次二次打击引起,前庭神经的两个根在耳道中的整个过程中都受到影响。这使得手术和其他干预措施如放射治疗更加困难,复发率更高。由于存在恶性转化和继发性肿瘤诱导的风险,年轻的NF2患者应谨慎使用放射疗法。尽管NF2在其病程中变化很大,但与较差预期寿命相关的外显子2-13的截短变异有很强的基因型-表型相关性。NF2可导致中枢和周围神经系统的神经鞘瘤,患者还可能发生脑膜瘤和脊髓室管膜瘤。相关的发病率严重影响生活质量,缩短预期寿命。
听神经瘤何时考虑NF2?
当患者在%3C30岁时出现单侧前庭神经鞘瘤或其他散发性神经鞘瘤,或在%3C25岁时出现脑膜瘤时,应考虑NF2。在1-10%的病例中可以发现种系致病变异。患有两种NF2相关肿瘤的老年患者也应考虑NF2。虽然种系中的检出率很低,但是如果一个种系中的NF2完全相同NF2在两种肿瘤中都发现了致病变体。

 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号