“姐姐才30岁,查出弥漫性胶质瘤,医生说不能手术,一次次放疗后的憔悴,看在眼里疼在心里,真的不敢想象父母失去她以后怎么办”
“胶质瘤结果出来弥漫性二级,感觉天快塌了,好像感觉自己的生命已经走到了尽头”
“都说弥漫性的动不得手术,难道只能坐着等死吗?”
……
对于脑肿瘤患者,“弥漫性”是一个令人绝望的词,它往往和无法手术相关联,“弥漫性的肿瘤,手术也不能切完,那有什么意义呢?”,然而事实真的如此吗?弥漫性胶质瘤=没得治吗?
1. 弥漫性胶质瘤分型有哪些?
5版《WHO中枢神经系统肿瘤分类》根据组织学和分子病理学特点将弥漫性胶质瘤分为“成人型”和“儿童型”,是指这些肿瘤主要地发生在成人或儿童,但并非只发生于成人或儿童,其分类的标准并非年龄,而是通过整合临床、组织学特征和分子遗传学特加以区分。尽管有些肿瘤的组织学形态相似,但由于不同的分子特征而分别归类于成人或儿童肿瘤,其生物学行为和预后也有所差异。儿童型肿瘤并非成人肿瘤的“缩小版”。儿童型弥漫性胶质瘤分为低级别和高级别胶质瘤,各有4个组织学类型,从分型的种类而言较为复杂,其实是强调了儿童型肿瘤与成人型肿瘤的区别。

成人型弥漫性胶质瘤
成人型弥漫性胶质瘤患者根据组织病理学、突变谱和拷贝数变化分为3种类型:星形细胞瘤,IDH突变型;少突胶质细胞瘤,IDH突变、1p/19q共缺失型;胶质母细胞瘤,IDH野生型。
儿童型弥漫性胶质瘤
儿童型弥漫性胶质瘤的发病机制、治疗靶点、预后均与成人型有很大不同。2021WHO分类将儿童型胶质瘤单独分为两大类,即儿童型弥漫性低级别胶质瘤和儿童型弥漫性高级别胶质瘤。

而从分型中并不难看出,弥漫性胶质瘤≠高级别胶质瘤,弥漫性胶质瘤也有低级别胶质瘤和高级别胶质瘤之分。而除了级别的区分,不同位置的弥漫性胶质瘤治疗方式也有区别,脑干、丘脑、功能区等疑难位置的弥漫性胶质瘤,手术难度更大。
2. 弥漫性胶质瘤真的治不了吗?手术没有意义吗?
全国际每年约有10万人诊断为弥漫性胶质瘤(diffuse glioma);占全部新诊断癌症的1%以下,但其发病率和死亡率均高,其中位生存期一般不超过一年。如果如此恶性的胶质瘤生长在脑干、丘脑、功能区等疑难位置,也能通过手术切除吗?即便在今天,很多罹患脑干肿瘤的病人,也常被告知“无法手术”,甚至不建议做活检,只能姑息治疗。那弥漫性胶质瘤真的就没有办法手术吗?
那弥漫性胶质瘤都无法手术吗?
弥漫性胶质瘤:更广泛切除与良好预后相关
《2021 循证建议:弥漫性胶质瘤的切除范围分类Evidence-based recommendations on categories for extent of resection in diffuse glioma》表明,手术切是除弥漫性胶质瘤的标准治疗方法,更广泛的肿瘤切除似乎与良好的预后相关。残余肿瘤体积的量与预后更相关。
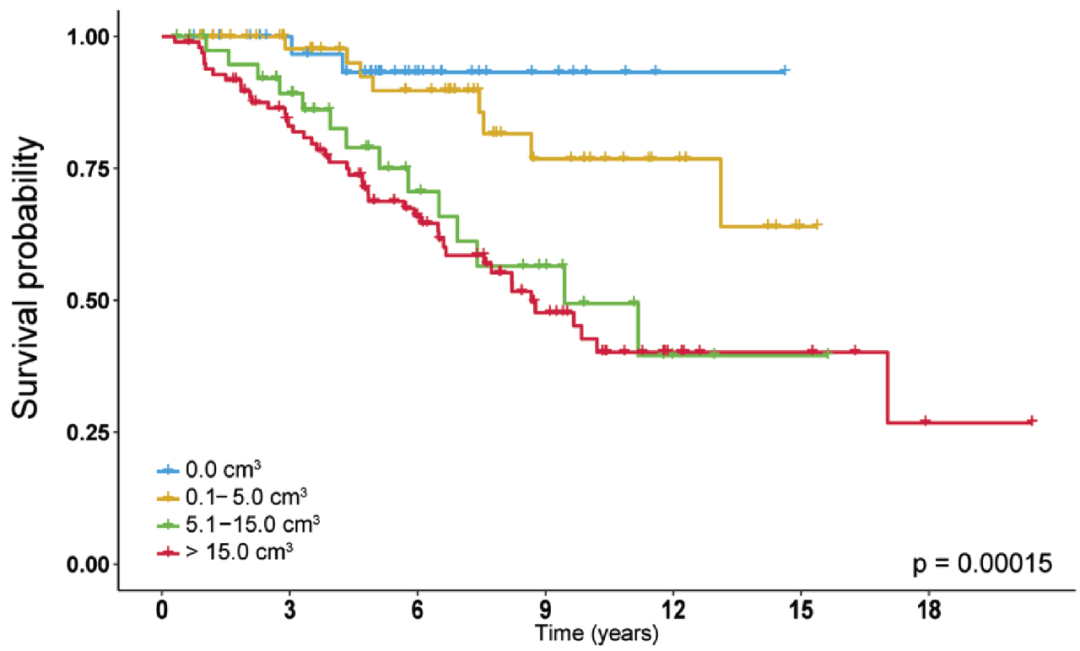
胶质瘤术后不同残余肿瘤体积影响预后(Karschnia,Eur J Cancer, 2021)
弥漫性低级别胶质瘤:切除范围和功能预后相关
2022发布于J Neurooncol的《Association of extent of resection and functional outcomes in diffuse low-grade glioma: systematic review & meta-analysis弥漫性低级别胶质瘤切除范围和功能预后的相关性:系统回顾和荟萃分析》中于2021年2月19日在Medline、Embase和CENTRAL搜索了报告年龄≥ 18岁且根据国际卫生组织原发性脑肿瘤分类新诊断为幕上DLGG的患者手术切除后功能结果的观察性研究。在12个月内重返工作岗位的患者比例进入了随机效应荟萃分析。
结论表明:与进行次全切除或部分切除的患者相比,DLGG患者在全切除后重返工作岗位的比例更高。

对于弥漫性胶质瘤患者,为何这一类患者表示具有手术指征且可以大部分切除呢?
3. INC国际教授弥漫性胶质瘤咨询案例:同为弥漫性,为什么有的能手术?有的不建议手术,有的却不能手术?
颞叶、额叶较大弥漫性胶质瘤——手术是首要选择

2019年张先生的妻子由于左腿麻木及幻听症状检查发现岛叶占位。随后行肿瘤切除手术,术后病理结果显示:右侧颞叶弥漫性胶质瘤(星形细胞瘤 WHOⅡ级)。2023年5月,常规随访CT检查显示肿瘤增大。2024年1月妻子开始频繁出现癫痫症状,核磁影像显示肿瘤进展或复发。2024年3月中国行期间,他们找到巴教授希望为妻子找到治疗的方向。
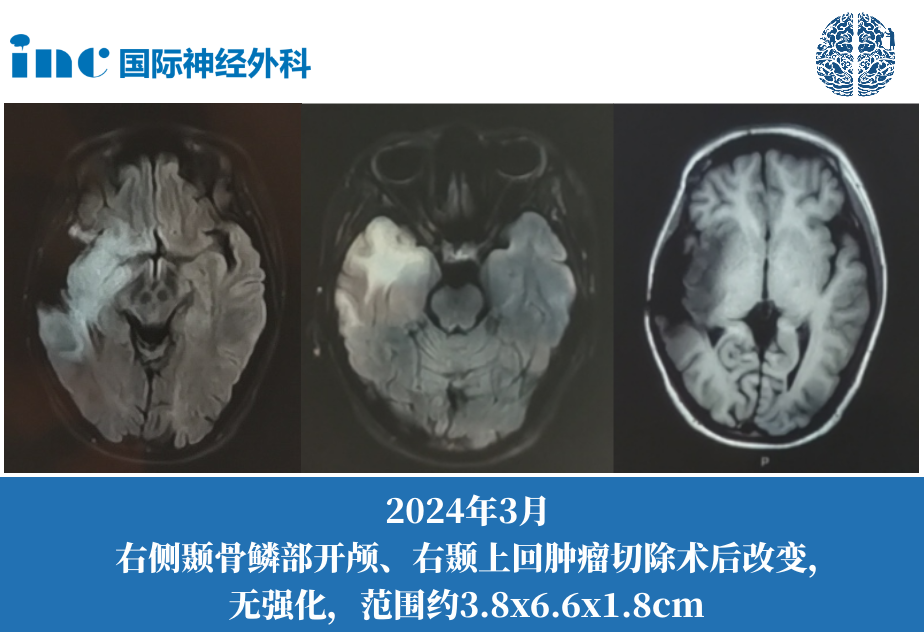
巴教授认真查看了核磁影像后表示,首先由于肿瘤已经涉及岛叶、颞叶、额叶,体大,已经压迫到正常脑组织,较大水平切除肿瘤可以为患者减压,减轻症状。其次一开始术后病理为二级,需要手术明确目前肿瘤是否恶化。对于他们关心的除了手术的其他方案外,对于胶质瘤的治疗,标准就是较大水平手术切除后再进行后续辅助放化疗治疗。
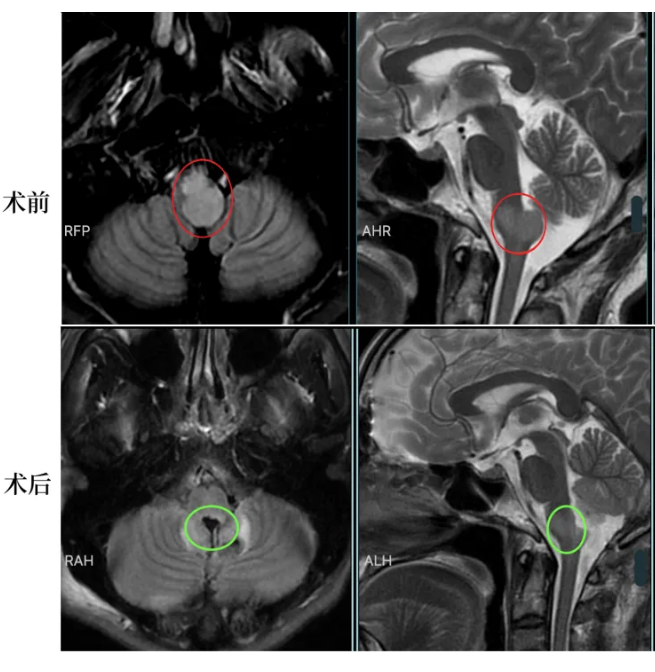
延髓弥漫中线胶质瘤——示范手术切除率达90%以上
头晕、呕吐等症状就医检查出延髓占位性病变,核磁片子显示肿瘤部分呈弥漫性生长。肿瘤位置和成长形态都很复杂,手术难度大,然而不手术,则会放任肿瘤生长压迫脑干,并且病理不明确,如果是恶性,那发展速度更是难以想象。
▼巴教授:“我认为等待一段时间做手术对并不利于病人,而是有利于肿瘤的进一步生长。”

中国疑难示范手术期间,在苏州独墅湖医院,巴教授顺利为该名患者成功示范手术,手术切除率达到90%以上,术后无新发后遗症。
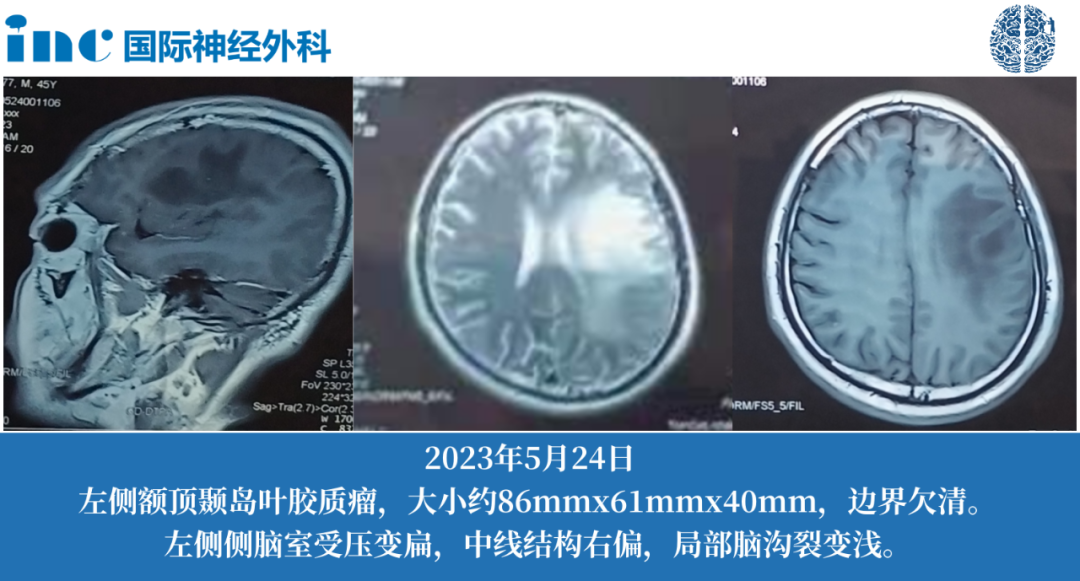
48岁男性左侧额顶颞岛叶长出橙子大小肿瘤——为何不建议手术?
48岁的马先生一年前偶然查出左侧额顶颞岛叶较大占位-低级别胶质瘤,无任何症状,但病变大小已经达到了86×64*41mm。长在功能区,术后可能影响肢体、语言、意识等,所以不敢贸然做手术,一直吃中药治疗。然而当再次复查时,病变体积已经增大到90mm多,达到一个橙子体积小大。眼看着症状日益明显,马先生决定继续求医,希望能尽快手术。当通过INC国际神经外科医生集团找到巴教授时,又会得到怎样的回复?
INC巴教授远程评估结果
巴教授为什么不建议手术?具体原因是因为我不想在神经方面使患者的情况变得更糟糕,而且正如我所说的,(如果进行手术)言语和运动方面功能障碍存在更高的风险。我现在看到他状态也很好,这就是(我不建议手术的)原因。我认为我们可以在患者接受肿瘤治疗后,明年再讨论手术的必要性。
9岁女孩脑干弥漫高级别胶质瘤——无法手术,还有其他办法吗?
9岁女孩,有1个月的短暂呕吐、单眼斜视、嗜睡和头痛病史。当地医院对其进行了多项检查,诊断为脑干病变和梗阻性脑积水。核磁共振扫描显示,弥漫性脑干病变累及延髓、脑桥和中脑下部。四脑室受到压迫,导致幕上脑积水。脑积水V-P分流治疗后行走和运动有所好转,但仍有一些凝视异常。
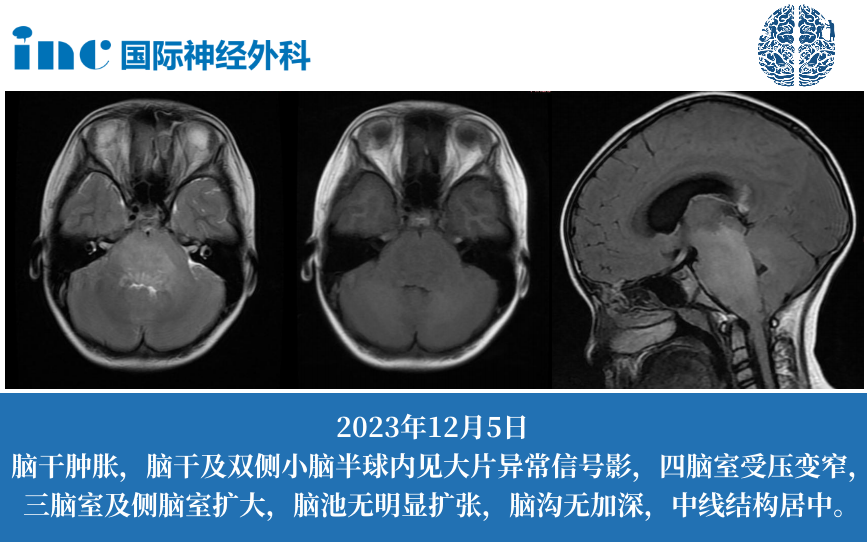
立体定向活检,病理结果显示如下:儿童弥漫性中线胶质,伴H3K27改变,WHO4 级。鉴于其30%的高Ki67指数,其生长速度相当快。

INC之Rutka教授远程评估结果
根据所提供的信息,患儿的肿瘤属于弥漫性内生型脑桥胶质瘤(DIPG),不建议进一步手术切除肿瘤,这也是无法做到的。这个阶段需要进行放射治疗。两种较佳选择是传统的三维适形体外放射治疗和质子束治疗。然而,质子疗法是否适用于DIPG还需要在今后的临床试验中加以验证。不过,一旦完成放射治疗,并在放疗后再次进行核磁共振成像检查,就有可能重新考虑手术的作用。目前,较重要的治疗是放疗。我不建议此时使用任何药物疗法;这些疗法可以保留到放疗完成后再使用。

7岁男孩罹患DIPG——“考虑进行以诊断为目的的活检”
2024年初,男孩小志出现频繁打嗝,晕车和晚上睡觉偶尔腿麻症状、嗜睡、频繁头晕等症状,还发现嘴角出现轻度歪斜,同时患儿自称手有些不受控制。行 MRI 结果提示为脑干胶质瘤,因进展较快医生怀疑恶性。
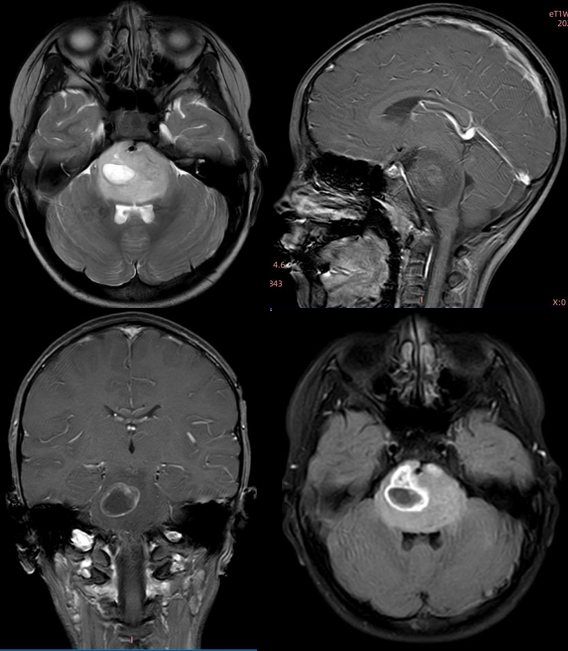
INC之Rutka教授远程评估结果
肿瘤迅速出现影响面部、头部和颈部的神经症状, 在完善 CT 和 MRI 扫描检查后,有可能的诊断是弥漫性内生型桥脑胶质瘤(DIPG)。治疗建议是考虑进行以诊断为目的的活检,判断脑桥病变是否携带 H3K27M 弥漫中线 胶质瘤基因标记物。之后,如果是这样的话,建议首先对脑干进行局灶放射治疗。但在此之前,我建议进行一个全脊髓 MRI 扫描。可以在放疗结束后再考虑手术。我建议在考虑使用其他药物之前,先完成放疗疗程(通常需要6周,约54 Gy)。幸运的是,小志在Rutka教授的建议下进行了相应治疗,目前情况良好。

手术是治疗胶质瘤的一关,也是重要的一环,然而对于高级别的弥漫性胶质瘤来说,大部分情况下并不具备手术指征,特别是发生于胼胝体、三脑室、丘脑、脑干等中线结构的高级别脑胶质瘤——弥漫中线胶质瘤。
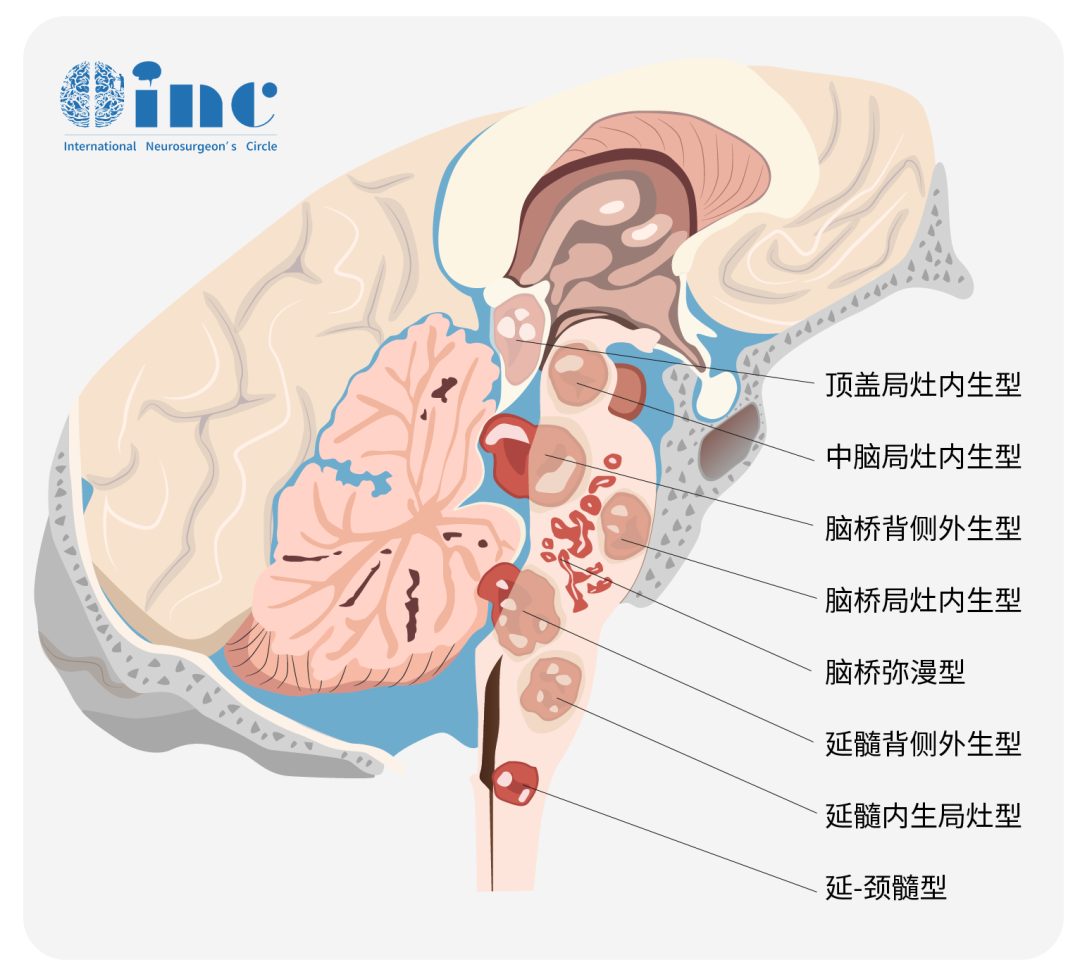
对于许多疑难位置的弥漫性胶质瘤患者,可能肿瘤没有办法获得大部分切除。然而为了后续的治疗,获得精确的病理诊断结果,活检是治疗手段中必不可少的一个步骤,那活检该如何选择?是开颅活检还是穿刺活检呢?
4. 开颅活检还是穿刺活检?不能手术的弥漫性胶质瘤该如何选择?
立体定向或导航下活检适用于位置更加深在的病变;而开颅活检适用于位置浅表或接近功能区皮质的病变。开颅活检比立体定向活检可以获得更多的肿瘤组织,有利于结果的判定。活检的诊断准确率高于影像学诊断,但是受肿瘤的异质性和靶区选择等因素影响仍存在误诊率。
脑干、下丘脑是重要且险要的位置,所以很多医生做活检的时候会很小心。同时,立体立项活检的缺点就是取得病理组织有限,非开颅手术那样可以取出大块肿瘤组织,且有时也受限于深部组织定位的准确性,病理切片制作过程选材有限,对于一些复查的病理诊断,活检病理结果容易存在较多不确定性结果。
随着目前基因诊断、病理诊断的进步,病理组织获得后,除了常规免疫组化病理学诊断,还需要结合分子、基因检测结果,和指南诊断标准,综合考虑病理诊断。此外,不同经验、技术能力中心的医院时,在出具病理诊断结论时可能也会有不同的病理确定性倾向。
5. 总结
“弥漫性”胶质瘤是否可以手术、是否治疗效果好,要结合具体病理类型、发病位置、患者症状和手术医生经验,综合评估。
罹患弥漫性胶质瘤是不幸的,然而却并不是没有治疗的机会。弥漫性≠没得治!寻求治疗机会,多方寻求为自己争取更好预后机会的治疗方案。每一位患者都应在有机会的时候争取大的治疗机会,当你还有机会去选择的时候,还可以选择好的。一旦出现被动的情况下,你想选择的机会都没有了,你只能接受你能选择的选项、甚至是死神的宣判!即便症状缓解了或者没有症状,也应及时咨询合适的医生多方位评估病情,明确是否需要手术切除以及手术时机,为自己争取好的预后效果。

 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号