6岁男性患儿林林因低热、全身乏力及行走不稳等症状就诊。头颅核磁共振检查发现颅底占位性病变,在当地医院接受开颅肿瘤部分切除术。术后病理学检查确诊为脊索瘤。患儿术后出现面神经瘫痪、左眼睑闭合不全及饮水呛咳等并发症。
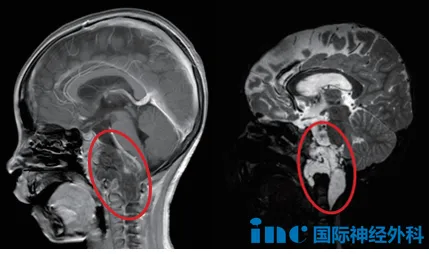
术前影像学评估显示,颅底斜坡区域存在膨胀性生长的巨大病灶,上下径达7厘米,肿瘤包裹基底动脉和颈脑动脉,并导致脑干严重受压变形。患儿体重仅18公斤,全身血容量较低,而肿瘤体积巨大,手术面临严重出血风险。预估术中出血量若超过10%(约150毫升)可能导致休克,达到20%将直接危及生命。
手术治疗与技术创新
2023年8月5日,由INC福洛里希教授主刀,为患儿实施第二次手术。此次手术采用单鼻孔入路神经内镜下肿瘤切除技术,利用福洛里希教授独创的"筷子技术",在保留鼻甲结构的前提下,通过单一鼻孔置入多个手术器械进行操作。
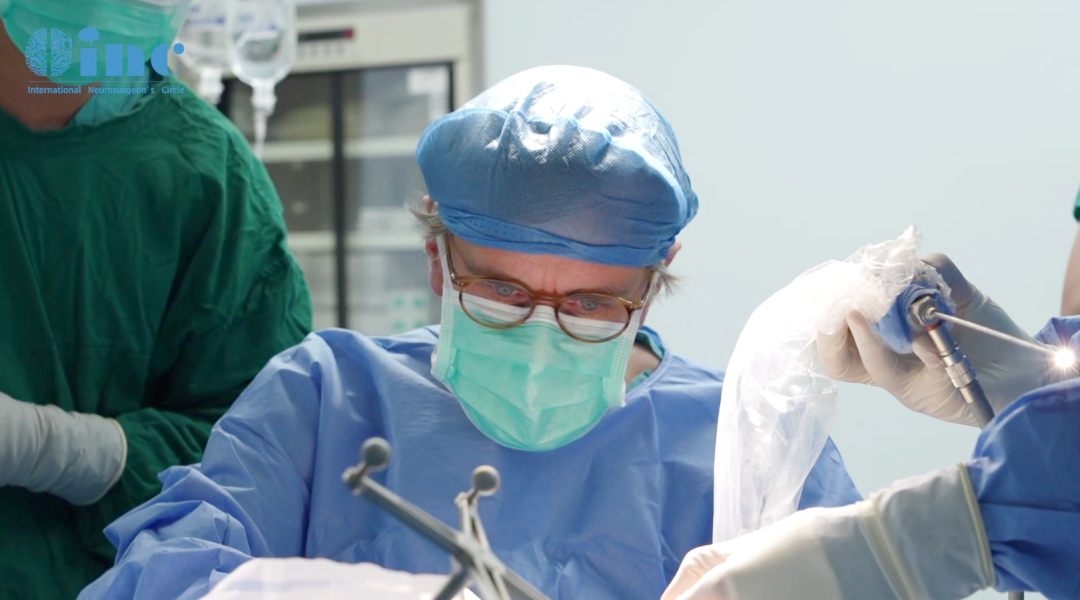
手术面临的挑战包括:儿童鼻腔通道狭窄,易导致永久性结构损伤;首次手术后组织粘连增加肿瘤剥离难度。福洛里希教授在术中完整保留中鼻甲结构,在有限空间内实现了肿瘤的最大程度切除。
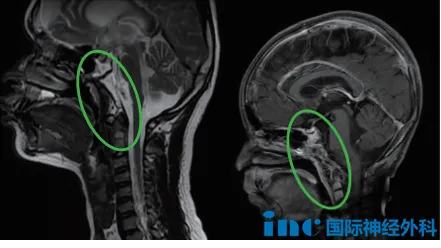
术后恢复与辅助治疗
患儿术后转入重症监护室观察一晚后返回普通病房,恢复情况良好,未出现新增神经功能损伤。术后影像学检查显示肿瘤切除率超过95%。术后两个月,患儿接受质子放射治疗,治疗过程顺利,未出现明显不适反应。
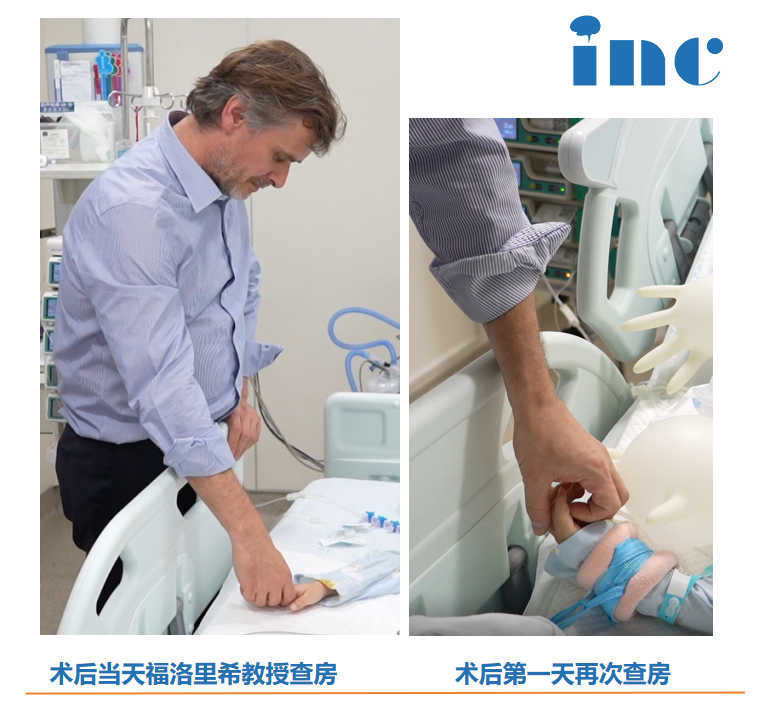
术后随访显示,患儿面瘫症状显著改善,头痛消失,平衡功能恢复。行走能力从术前步态不稳改善为正常行走跑跳。患儿身高从110厘米增长至近130厘米,体重增加,食欲改善,进入正常换牙期。
儿童颅底手术的技术难点解析
儿童颅底肿瘤手术相较于成人更具挑战性,主要难点包括:
儿童颅底解剖结构与发育特点与成人存在差异
鼻腔通道随年龄变化,年龄越小通道越狭窄
肿瘤位置深在,解剖关系复杂,需要充分暴露手术视野
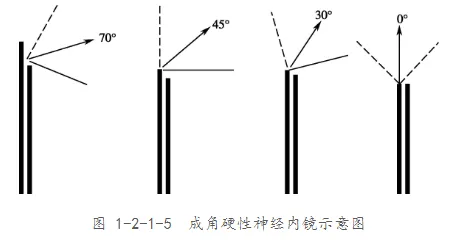
神经内镜技术根据不同视角需求采用不同角度的镜体:0度镜提供直视视野,30度和45度镜适用于观察和操作,70度和120度镜主要用于观察手术死角。福洛里希教授开发的"筷子技术"使术者能够同时操作内镜、吸引器和第三件手术器械,实现"人镜合一"的操作效果。
临床治疗经验总结
本例治疗经验表明:
首次手术质量对后续治疗效果具有决定性影响
选择经验丰富的外科医生对保证手术效果至关重要
颅底脊索瘤需要长期管理,需做好长期随访准备
家长的心理支持和积极心态对患儿康复有重要影响
多学科协作团队为复杂病例提供全面治疗方案
神经内镜下颅底肿瘤切除术在儿童患者中具有可行性、有效性和安全性。手术需充分考虑儿童解剖特殊性,保证足够手术视野,选择安全入路,保护神经血管结构,控制出血风险,并根据缺损范围完成颅底重建。手术团队的合作经验与术中导航技术为手术成功提供重要保障。

 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号