简要病史:7岁男孩轩轩(化名),3年前出现步态不稳,恶心呕吐。于北京行头颅MR检查,发现脑干肿瘤。当时即在中国行开颅肿瘤切除术,术后症状无好转,术后开始行质子刀放射治疗。病情无明显好转,继续恶化,治疗后一年出现明显吞咽无力、容易呛咳。复查MR见肿瘤增大且明显压迫脑干。
体征:神志清楚,对答欠切题。左眼震颤,吞咽困难,咽反射明显减退。肢体肌力4级,感觉正常,腱反射正常。
临床诊断:
1.脑干间变型室管膜瘤WHO III级
2.脑干肿瘤术后,质子刀治疗后
手术医生:INC国际神经外科顾问团成员、德国INI国际神经学研究所Helmute Bertalanffy(巴特朗菲)教授及其INI手术团队
手术地点:德国INI国际神经学研究所

手术过程:术中患者俯卧位,枕下后正中入路,术中神经电生理监测下,脑干(延髓段)肿瘤肉眼下全切,历时约4小时,手术顺利。
术后情况:术后住儿童ICU 5天,术后一天患者清醒,咽反射差,肢体功能正常。术后一天拔除气管插管后,患者因声门水肿,再次插管,至术后三再拔除气管插管,术后2周迁至普通病房,开始康复锻炼,术后22天出院,出院时神志、吞咽明显好转,肌力好转。
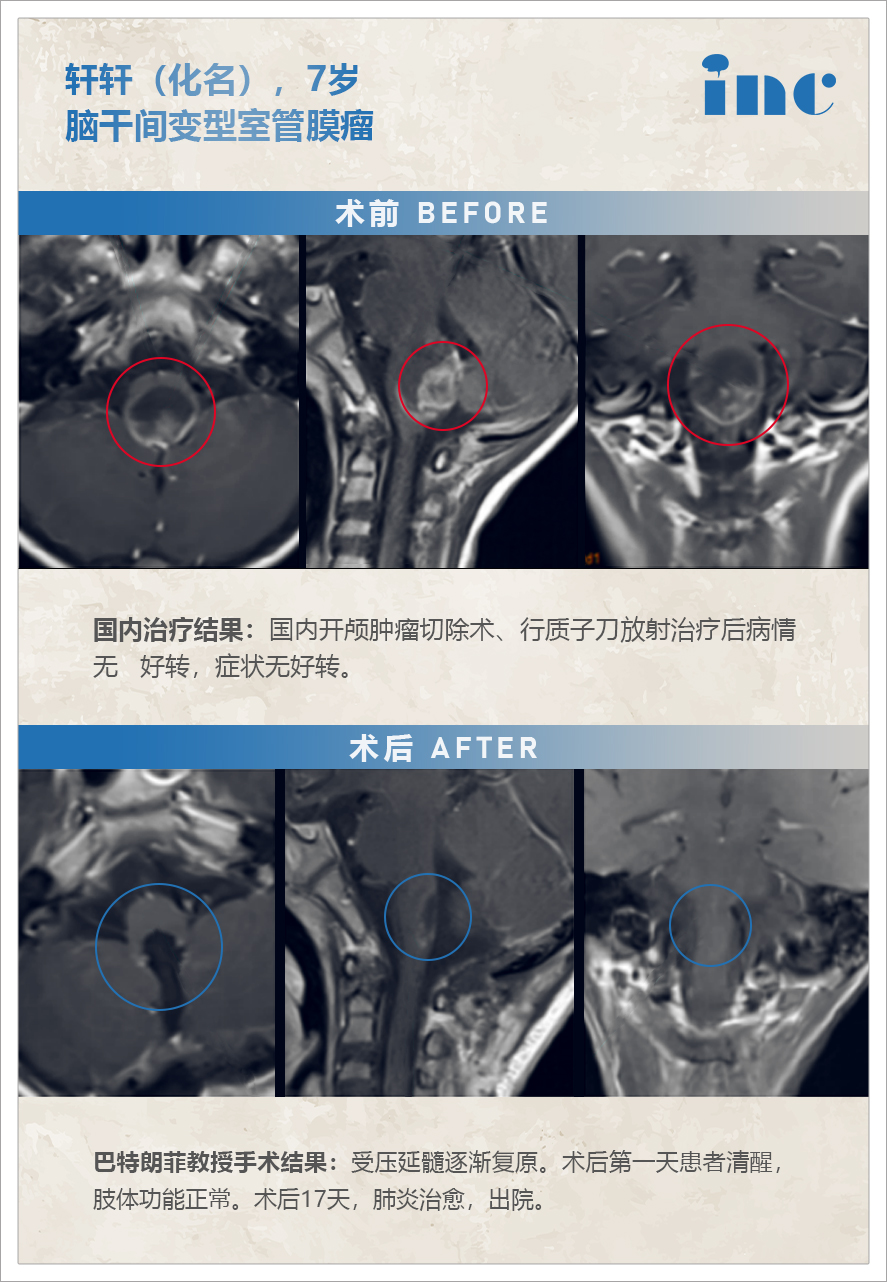
术前术后影像对比
室管膜瘤是恶性的吗?能活多久?
室管膜瘤范围从国际卫生组织(WHO)I级到III级(室管膜下瘤I级、粘液乳头状室管膜瘤I级、室管膜瘤II级、间变性室管膜瘤III级)。室管膜瘤Ⅱ级是全部年龄组中常见的组织学类型,间变性室管膜瘤Ⅲ级在儿童中的发生率是成人的6倍,而室管膜下室管膜瘤和粘液乳头状室管膜瘤则呈现相反的态势。室管膜下瘤是典型的良性病变。尽管室管膜瘤的组织病理学表现不同,但其在不同部位、不同年龄的预后差异很大,随着年龄的增长预后较好。治疗的主要手段仍然是手术切除加放疗或不加放疗。
室管膜瘤患者的预后与年龄和位置有关。在全部年龄组中,诊断后1、3、5和10年的相对生存率分别为93%、85%、80%和75%。就年龄而言,成人的预后要好于儿童。与幕下肿瘤相比,儿童的幕上肿瘤与幕上肿瘤有明显的分离,其预后更好,而成人的结果则相反。虽然室管膜下瘤(I)和黏液乳头状室管膜瘤(I)分离明显,预后较II级和III级室管膜瘤好,但II级肿瘤与III级肿瘤的预后意义尚不清楚。总的来说,儿童的5年无进展生存期(PFS)为23%-45%,5年生存期为50%-60%。平均复发时间在诊断后2年之内。在成年人中,5年和10年的PFS率分别为74.6%-79.5%和58.9%-65.6%。5年和10年的总生存率分别在80.1%和86.1%和75.6-81.0%之间。
室管膜瘤II、III级,尽可能地手术全切是治疗标准
颅内室管膜瘤治疗的主要挑战之一是确定较佳的多模式治疗。目前的治疗标准是较大限度的顺利切除,然后是放射治疗。虽然现在许多中心使用化疗作为这些病人切除术的辅助治疗,但它并不被纳入公认的治疗标准。
手术切除程度是影响预后较一致的因素。有一致的证据表明,大多数复发发生在原发肿瘤的部位,在未完全切除肿瘤的患者中,软脑膜扩散的发生率较高。例如,Pollack等人(1995)发现残留疾病患者的5年无进展生存期PFS和总生存期OS分别为8.9%和22%,而GTR患者的5年PFS和OS分别为68%和80%。同样,Rousseau等人(1994)报道,GTR患者的5年无事件生存率和OS分别为75%和51%,而STR患者为23%和26%。然而,由于上述肿瘤的生长模式和向颅内神经和血管倾斜的趋势,在较近的报道中,约50%的患者不能完全切除。
INC国际神经外科医生集团提示,室管膜瘤是一种少见的儿童脑瘤,如不及时发现治疗有可能危及生命。手术是室管膜瘤治疗较重要的一步,做不好会造成多次开颅,务必慎重选择成功手术经验的主刀医生和医疗设备实力强大的医院。
脑干室管膜瘤由于位于神经外科一直以来的“手术禁区”,手术风险较高,难度较大,这对于手术医生的技术水平提出了更高的要求。此病例中为患者全切脑干室管膜瘤的巴特朗菲教授正是脑干手术领域的国际专家,拥有很多成功的经典案例,每年像这样的高难度手术,他一年可完成400台以上。
国内想寻求INC德国巴教授手术的脑肿瘤或脑血管病变患者可通过INC国际神经外科医生集团联系咨询,教授将在评估病情后给出相应的手术治疗方案,在有手术指征的前提下,可选择到巴教授所在医院德国INI国际神经学研究所进行治疗。拨打400-029-0925或关注“INC国际神经科学”微信公众号可联系咨询巴教授以及其他INC国际教授的远程咨询意见。
本文来源:https://www.incsg.cn/huanzhe/1246.html

 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号