海绵状血管瘤在人群中较为罕见,尤其是位于脑干(包括中脑、桥脑和延髓)的海绵状血管瘤,面对此类病变时多数医疗团队面临较大挑战。
20岁大学生中脑海绵状血管瘤病例呈现突发昏迷症状。术前MRI评估显示病变范围,术后MRI确认切除效果,术后1年随访记录恢复情况。
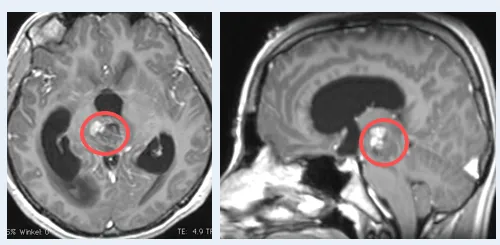
鉴于病变位置深在,解剖关系高度复杂,加之该区域神经核团和传导束分布密集,手术风险极高。此外,中脑等脑干海绵状血管瘤易于反复出血,为最大限度挽救患者生命并提升生活质量,通常采用显微外科手术作为治疗手段。
治疗过程中,合理选择手术入路并应用显微外科技术安全切除病灶,以最小化再出血风险,是治疗成功的关键因素。

中脑海绵状血管瘤完整切除策略方面,德国巴特朗菲教授(Helmut Bertalanffy)在题为《Microsurgical Management of Midbrain Cavernous Malformations: Predictors of Outcome and Lesion Classification in 72 Patients》的论文中,报道了72例中脑海绵状血管瘤的显微手术案例。

基于轴向平面上的位置观察,病变可大致分为以下几类:仅中脑角(A1)、仅被盖(A2)、仅顶盖(A3)、脑角和被盖(A4)、被盖和顶盖(A5),以及所有三个区域(A6),包括中脑脚、被盖和顶盖(图1)。根据每个中脑部分内的确切位置及其轴向和矢状范围对中脑海绵状血管瘤(MCM)进行位置分类,进而采用不同的手术入路,这对术后效果至关重要。
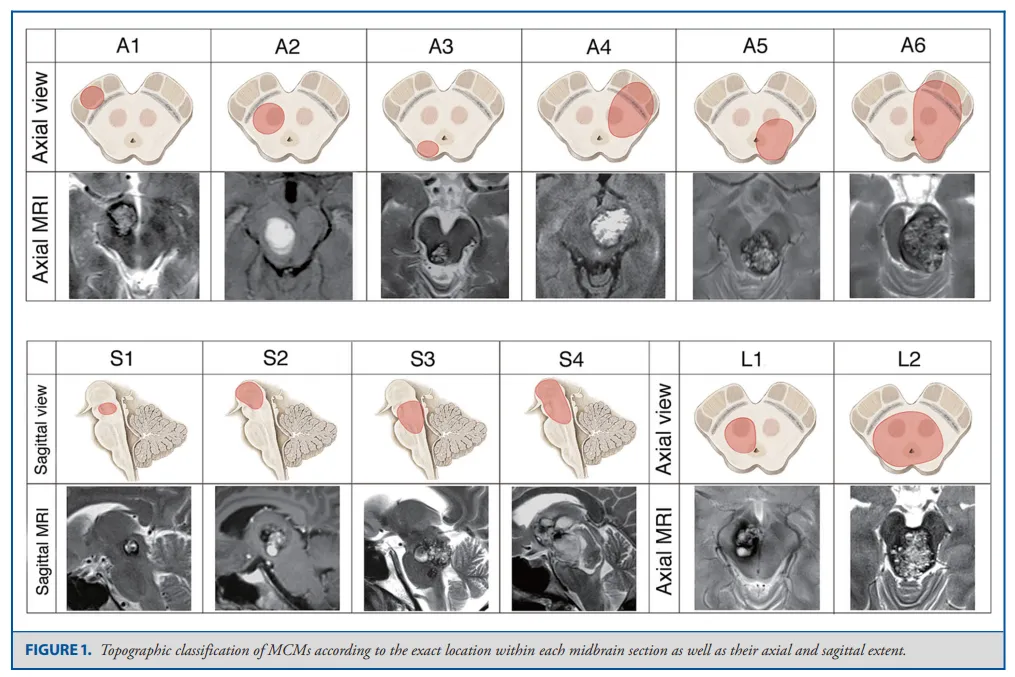
巴特朗菲教授在论文中指出,对于出现临床相关或反复出血、神经系统症状加重的患者,或患有海绵状血管瘤(CMs)并引发神经功能缺损的个体,无论病变是否抵达中脑表面,均具备手术指征。在手术方法选择上,原则上应通过距中脑表面最短距离实现病变的最佳暴露。同时,需根据该区域的个体血管解剖结构相应调整手术方案。
反复出血是导致脑干及脊髓等部位海绵状血管瘤患者伤残的主要因素。部分切除病例的再出血风险较高,可能引发灾难性神经功能缺失。因此,完整切除病灶的全切手术是预防再出血的有效方法。上述病例中的患者因首次手术未彻底切除而导致再次出血,经第二次全切手术后已恢复正常生活。
近年来,随着神经影像学、神经导航、神经电生理监测及显微神经外科技术的进步,全切手术效果显著提升。包括德国巴特朗菲教授在内的INC国际神经外科专家强调,技术精湛的手术团队、正确选择手术适应证、个体化设计手术入路,以及术中应用神经电生理监测和神经导航辅助,有助于提高肿瘤全切除率,并为更佳疗效提供重要保障。

 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号