金女士从未预料到自己会罹患脑瘤,更未曾想过选择保守治疗后,这个良性肿瘤竟会急剧增长,甚至压迫面神经,让她长期受面肌痉挛的折磨。
一次开颅手术如何同时 “拆除” 脑干 “炸弹” 并解除面神经的 “卡压”?对挣扎在双重危机中的金女士而言,这并非假设,而是关乎生死的现实考验……
金女士 52 岁 | 脑干 - 脑桥海绵状血管瘤 | 病情进展
金女士因心脏不适就医时,意外检出脑干海绵状血管瘤,初始病灶直径 8mm,医生建议随访观察。
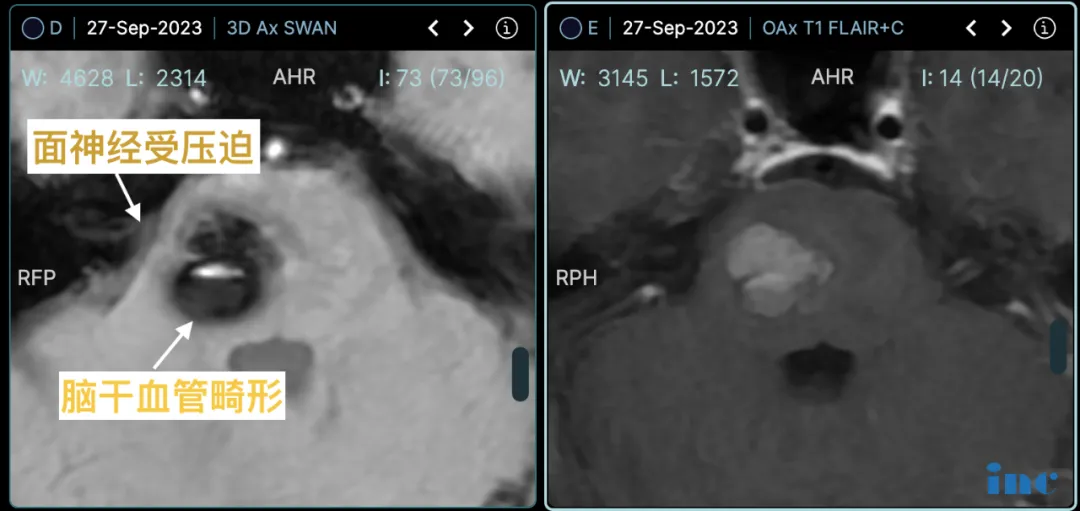
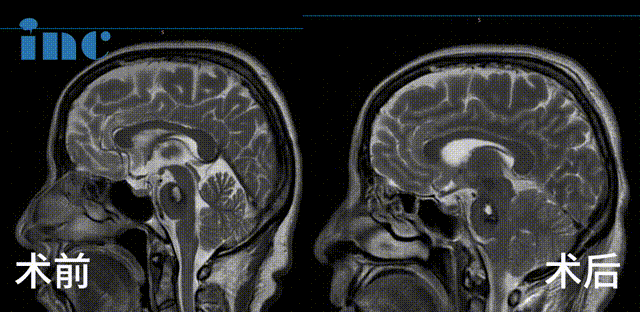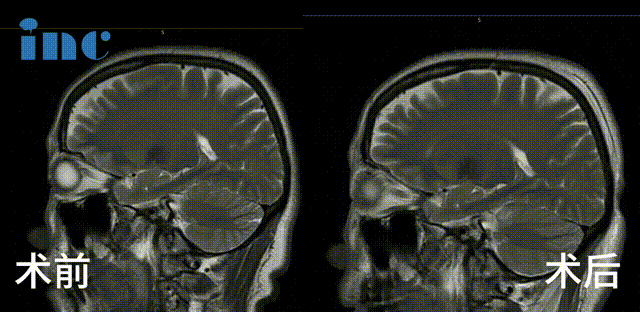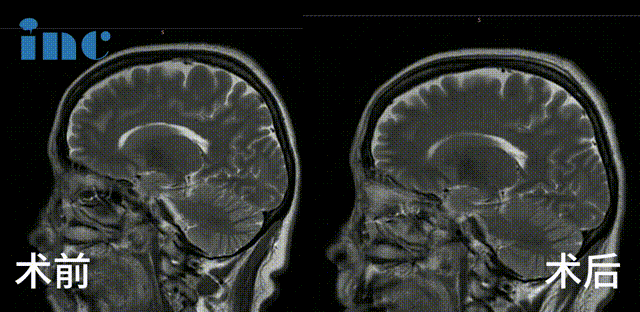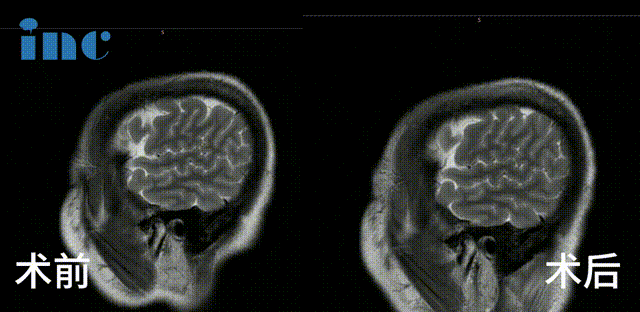
确诊后的两年间,病灶经历 2 次出血,直径从 8mm 增长至 20mm。更严重的是,面神经处的血管分叉形成 “剪刀效应”,持续压迫导致严重面肌痉挛,影像学对比清晰显示病灶进行性增大及出血量增多。

寻求全切病灶的主刀医师
保守治疗已无法控制病情,但脑干手术风险极高 —— 任何操作失误都可能导致偏瘫或丧失自理能力。经多方咨询,家属锁定擅长脑干海绵状血管瘤手术的巴教授,并通过 INC 建立沟通。
从远程咨询到面对面交流,金女士一家通过三次深度沟通逐步建立治疗信心。
INC 巴教授示范手术:双病灶同期根治
乙状窦后入路全切脑干病灶
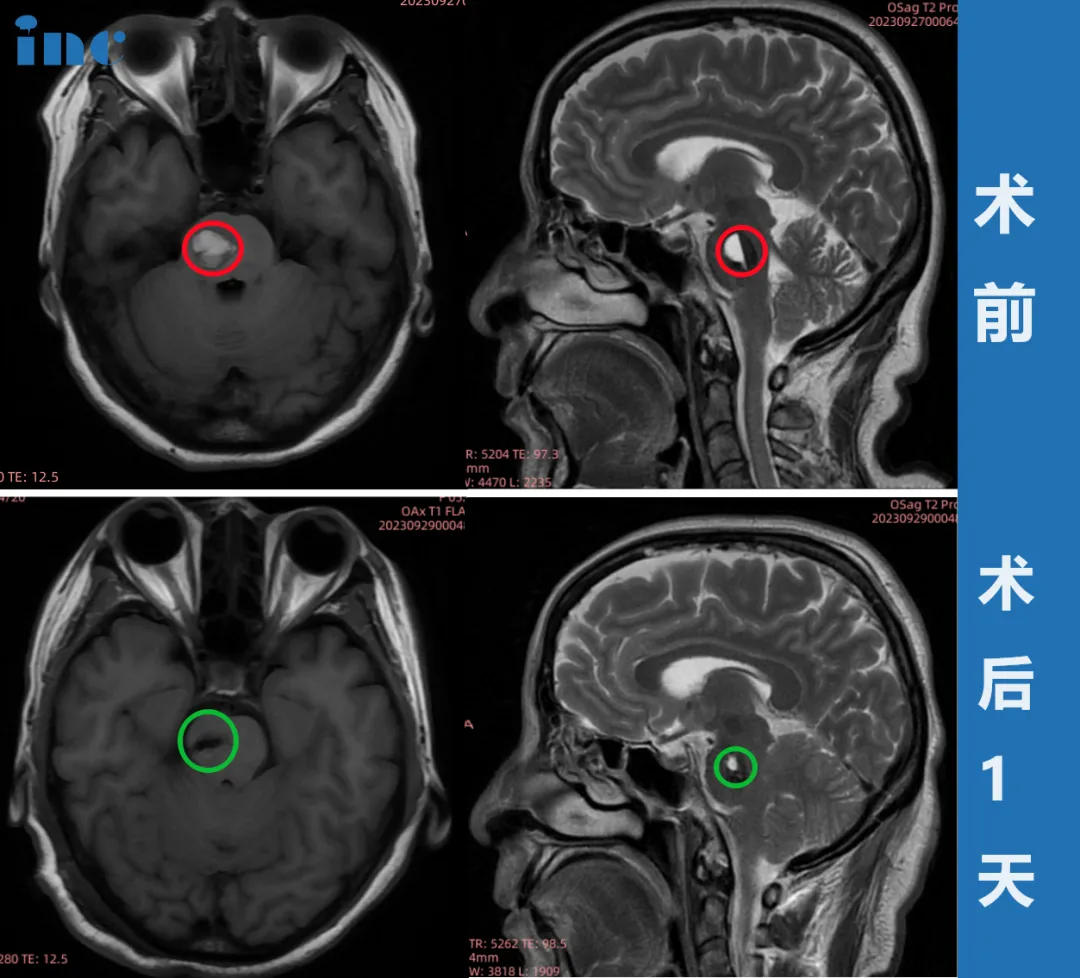
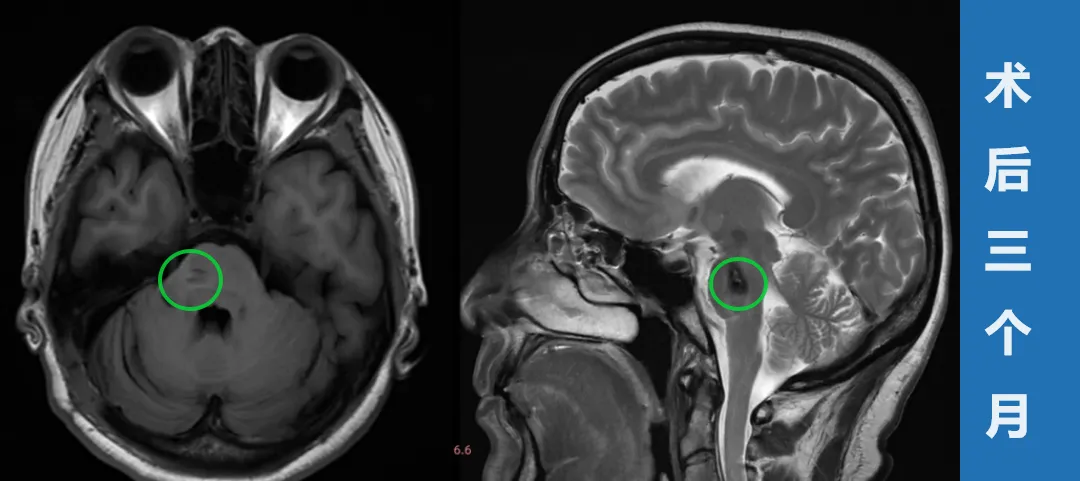
巴教授采用乙状窦后入路,成功全切脑干 - 脑桥海绵状血管瘤(多发性),术中未出现新发神经功能损伤,彻底解除病灶随时出血的生命威胁。
面神经显微减压术
通过同一手术入路实施 MVD 显微血管解压术,钝性剥离面神经表面血管,以 Teflon 垫片隔离血管与神经,成功解除血管压迫导致的面肌痉挛。
术后康复轨迹
术后 1 天:金女士状态良好,四肢活动正常;
术后 2 天:可自主坐起,面部无麻木感;
术后 3 天:可下地行走;
术后 5 天:恢复状况理想,与巴教授合影时状态轻松。

多发性海绵状血管瘤的治疗策略
INC 巴教授的临床案例显示,部分患者首次出血即需 ICU 抢救,另一些因保守观察遭遇二次出血而病情恶化。针对多发性病灶,治疗策略包括:
保守管理:无症状或轻症者定期监测,辅以抗癫痫药物等对症治疗;
外科切除:适用于反复出血、严重癫痫或神经功能障碍的病灶;
多学科协作:神经外科、神经内科及影像科联合评估,优化术前规划与术后监测;
个体化方案:尤其针对功能区或脑干病灶,需谨慎制定手术策略以降低并发症风险。
巴教授的手术决策原则
“手术的核心是确保患者获益。” 巴教授强调,手术指征需严格评估:若病情会持续恶化,甚至危及生命,且术后能改善症状,才具备手术价值;若术后风险高于获益,则应推迟或放弃手术。这种基于循证医学的决策逻辑,为复杂脑瘤患者的治疗选择提供了重要参考。


 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号