儿童视神经胶质瘤会失明吗?视神经胶质瘤通常发生在儿童时期(75%在20岁之前),表现为眼球突出、视力丧失、视铋或眼球震颤,大约一半的视神经胶质瘤发生在视神经的眶部;其余部分由颅内产生。50%的视神经胶质瘤患者患有1型神经纤维瘤病(NF1)。15%的NF1患者患有视神经胶质瘤。这些肿瘤是毛细胞型星形细胞瘤(幼年型),细胞学表现为良性。它们的扩张缓慢或可能显得不活跃。在有和没有NF1的患者中,即使是较大的、有症状的视神经胶质瘤也可能发生自发消退。相反,在成年时发生的前视通路恶性胶质瘤表现不同,并迅速导致失明和死亡。
当胶质瘤累及视神经,视力岌岌可危,还有手术全切肿瘤并保住视神经的可能吗?还能恢复视力吗?这是很多视神经胶质瘤患者普遍关切的问题。
视神经胶质瘤起源于视神经、视交叉、视束或下丘脑,一般为低级别星形胶质瘤,会严重影响患者的视力及内分泌功能。像这种低级别胶质瘤一般只要得到全切,患者可获得良好预后,长期生存不是问题。但治疗难点在于肿瘤与视神经相邻关系,手术难以全切,稍有损伤患者即有长期失去视力的危险。如何顺利手术全切,较大水平保留患者视神经功能,是神经外科领域的一大挑战。
如何治疗视神经胶质瘤保留视力?
INC旗下国际神经外科顾问团是由国际各发达国家神经外科宗师联合组成的教授集团,顾问团成员教授之一、国际颅底肿瘤手术教授、国际神经外科联合会WFNS教育委员会主席德国Helmut Bertalanffy(巴特朗菲,国内患者称“巴教授”)对于视神经胶质瘤这类的疑难脑瘤全切手术较为擅长,他曾为众多疑难病患详细答疑解惑,提供顺利的手术切除和术后治疗建议,为他们指明了后续的治疗方向。
INC儿童视神经胶质瘤手术案例一则:二次手术基本全切,2年未复发,视力好转
INC曾接诊过一个5岁大的视神经胶质瘤小朋友,同样也是面临如此凶险的情况,虽然已在国内经历了一次手术,但为追求手术全切、保全孩子视力,在收到巴教授的远程咨询意见后,一家人决定不远万里飞赴德国手术。在德国INI国际神经学研究所,经巴特朗菲教授与Di Rocco教授曾联合手术,这个孩子的视神经胶质瘤得到了≥大概率的切除程度,达全切,从术前侵袭至双侧额叶及三脑室的较大瘤体,到术后影像上未见瘤体,从几近失明到逐渐地视力恢复接近正常,他的手术效果可以说是教科书级的示范案例。
术前MR
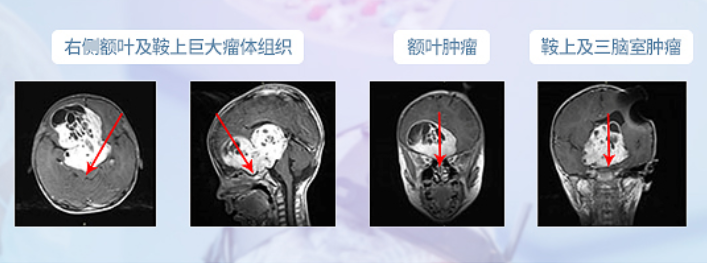
国内一次手术后
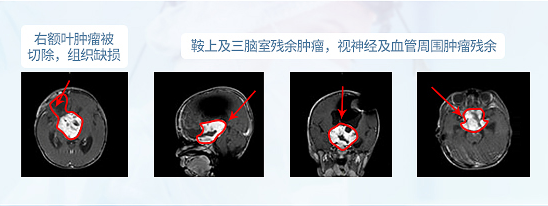
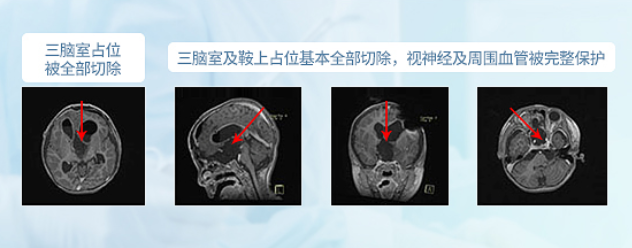
德国巴教授INI手术结果
该患儿术后病理结果显示WHO 1级,是一种低级别胶质瘤。根据美国脑胶质瘤NCCN治疗指南及临床数据统计提示,术后不需要进行放化疗等治疗(放化疗对病情控制无益,但是对身体的伤害大于获益),而且20年总体生存率87%±0.8%。

《儿童血液肿瘤》“4040名诊断为低级别胶质瘤儿童患者的长期跟踪结果:监测、流行病学和较终结果数据的分析”低级别胶质瘤儿童患者拥有较好的生存率
巴教授手术团队是如何做到术中规避视神经损伤的较大风险?这得益于教授30多年娴熟的疑难脑瘤手术切除经验、细致“入微”的技术手法以及整个手术团队的密切配合,此外,术中导航设备、术中神经电生理监测、术中磁共振等的辅助应用,也为手术较大水平地顺利切除做出贡献。
国内视神经胶质瘤或是疑难位置脑瘤患者,当遇到手术切除难度大、风险高、不知后续治疗何去何从的情况,可选择咨询国际上尤擅这类手术切除的专家,请他们评估有无更顺利更高切除率的手术方案,甚至去到他们所在的国外医院接受专家的亲自手术治疗。
神经外科于18世纪末起源并发展在欧美国家,很多国际的神经外科手术设备也发源国外,很多被命名到教科书里的国际前沿脑肿瘤手术理念、手术入路、解剖三角区等多由欧美国家的神外专家发明而来,部分更是INC国际神经外科顾问团的成员教授。远程咨询海外专家,或可在手术方案、手术切除程度、手术并发症的避免等方面有着根本性的改观,这会帮助提高手术治疗成功率,增加更多的生存机会。

 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号