脊髓髓样肿瘤(IMSCTs)是一种少见的病变,在美国每年报告100-200个新病例。这些肿瘤的低发病率限制了基于证据的管理策略的发展。星形细胞瘤是儿童常见的IMSCT,因此是本文的重点。小儿脊髓星形细胞瘤常在症状出现几个月后出现,诊断时术前神经功能的程度与术后预后较差有关。在临床表现时,常见的报告症状是疼痛、运动障碍、频繁跌倒、感觉症状和括约肌功能障碍。脊髓星形细胞瘤的手术治疗方法从活检到GTR各不相同。
虽然目前还没有明确的研究表明,在儿童脊髓星形细胞瘤的治疗中,更的切除范围可以好转生存结局,但较近一项针对监测、流行病学和较终结果的人群水平研究表明(SEER)数据库报道了亚全切除(STR)和GTR对儿童脊髓星形细胞瘤患者的生存都有好处。切除的范围受年龄、肿瘤大小和位置、播散程度、患者偏好和生活质量的影响。与脊髓室管膜瘤相比,星形细胞瘤往往缺乏一个明确的手术平面,以尝试GTR。辅助放化疗的使用因机构而异。
在本研究中,我们系统地回顾了有关小儿脊髓星形细胞瘤的文献。我们描述了治疗趋势并综合了组织学分级和切除范围对总生存期(OS)的影响的数据。
切除范围及组织学分级对5年OS的影响
为了调查组织学分级和切除范围对儿童脊柱星形细胞瘤患者生存的影响,我们选择了报道单个患者数据或仅包括星形细胞瘤的一系列综合结果的研究。四项研究报道了接受GTR患者的生存结果,5年总生存期从0.9到1.0不等(图5A)。在提供STR患者数据的5项研究中,5年OS范围为0.5 - 1.0(图5B)。较大样本量的研究Bouffet等(n = 53)报道了5年OS为0.9。项研究报道了低级别星形细胞瘤患者的结局,5年OS介于0.8至1.0之间(图5C)。在报告高级别星形细胞瘤预后的5项研究中,5年OS范围为0.0 - 0.71(图5D),较大的系列报告的5年OS为0.33。
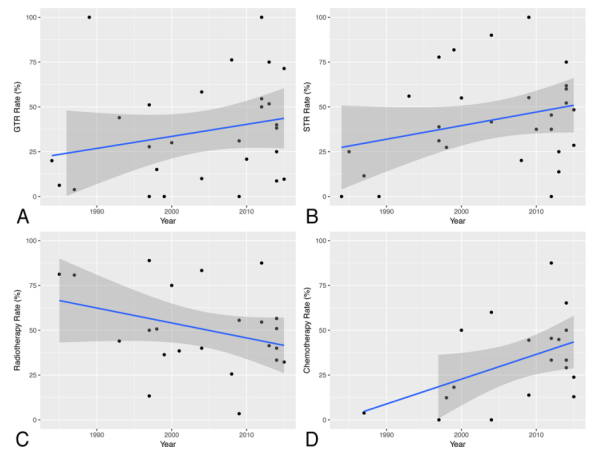
儿童脊髓星形细胞瘤的治疗趋势,1984 - 2015,针对GTR (A), STR (B),放疗(C)和化疗(D)
在这项研究中,我们进行了系统的文献回顾,以更好地了解脊髓星形细胞瘤患者的人口统计和管理趋势。我们从29篇已发表的报告中收集了578例儿童脊髓星形细胞瘤患者的数据,并试图评估组织学分级和切除范围对儿童年龄组总体生存率、辅助治疗和切除对复发的合适性以及死亡率的影响。
我们在这篇综述中发现男性在患者中占优势,这似乎与以前的报道一致。我们还发现,在被研究的个体中,患者一次接受护理是在童年中期(平均8.6岁)。肿瘤多数位于颈椎或胸椎,我们发现组织学分级对生存结果有影响。我们还观察到,与接受STR的患者相比,接受GTR的患者可能有更好的生存结局。然而,这一发现需谨慎解释,因为在本分析中我们无法控制肿瘤分级。低级别星形细胞瘤具有更好的生存结局,可能更适合于GTR。我们研究结果的一个重要发现是,在较近一项针对小儿脊髓星形细胞瘤的SEER研究中,考虑组织学分级时,GTR和STR似乎对生存具有保护作用。
总的来说,我们的研究结果似乎与文献一致,主张更的切除可能有利于儿童脊髓星形细胞瘤的管理。考虑到这些病变的少见性质,跨研究的综合使我们能够分析更大的队列,这是我们研究的一个优势。需要进一步的研究,可能通过合作患者登记,来阐明脊髓星形细胞瘤患儿的更佳治疗策略。
INC旗下国际神经外科顾问团(WANG)的专家成员德国巴特朗菲教授对于疑难位置的脑瘤手术具经验,他擅长切除脑干、脊髓、松果体、丘脑等脑部病变,被称为“”,国内患者可咨询INC国际专家远程咨询,听取其咨询意见,或由其主刀手术,为自己争取更佳预后。
参考文献:Doi:10.3171 / 2018.4.PEDS17587

 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号