什么是脊髓肿瘤?脊髓肿瘤是发生在脊髓内或脊髓附近的异常组织块。它们可以是良性的或恶性的。良性脊髓肿瘤通常是起源于脊髓或脊髓的少见原发性肿瘤。基于它们的位置,它们可以被分类为髓内、髓外硬膜内和硬膜外。
髓内肿瘤发生在脊髓本身内部,通常来源于神经胶质细胞或室管膜细胞。星形细胞瘤和室管膜瘤是两种较常见的类型,它们通常发生在颈部。硬膜内-髓外脊髓肿瘤发生在硬膜内,但在脊髓外。较常见的类型是脑膜瘤、神经鞘肿瘤,包括神经鞘瘤和神经纤维瘤,以及发生在终丝和脊髓圆锥的粘液乳头状室管膜瘤。
脊髓肿瘤手术风险高吗?手术是脊髓髓内肿瘤的优选治疗方法或合适的治疗方法。由于通过后中隔进行脊髓切开术,大多数患者在手术后经历了一些后柱功能的丧失。由于良性髓内肿瘤的惰性特征,优化这些患者的手术时机和操作重要。手术治疗的目标是保留神经功能和较大限度地手术切除。这些目标大体上是一致的,但是神经功能的保护应该始终放在一位。对于偶然发现无症状髓内肿瘤的患者,建议进行系列成像和临床随访。一旦症状开始,在任何实质性的神经功能缺损出现之前,就进行手术,因为手术通常不能合适逆转神经功能缺损。
如果脊髓肿瘤生长在高段颈髓内,这一区域部位较深,被脊骨包围,暴露困难,而脊髓是很娇嫩的组织,稍受挤压或碰撞,即可造成长期性的损伤,如果两侧的神经根如果出现破损,病人也可能出现瘫痪。很多脊髓肿瘤手术效果常常是两个,要么给病人带来治愈机会,要么可能面临的是终身瘫痪等严重功能障碍。
INC国际教授脊髓髓内肿瘤全切案例
40岁脊髓髓内室管膜瘤,风险大易致残,手术全切可能吗?
40岁刘先生因为出现持续的脖子肩膀酸痛、手抖、平衡性差、头晕等症状就医检查,诊断为脊髓髓内肿瘤,但是因为肿瘤长在解剖部位较其复杂的脊髓位置,手术瘫痪的风险较大,哪怕只是简单的活检,也可能会致残。多地咨询后都因为手术易致残建议不手术,但是不手术,症状只会越演越烈。
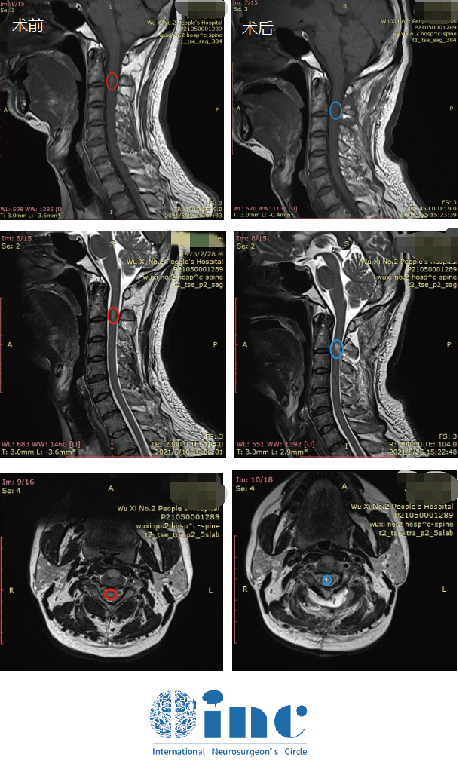
恰逢INC德国巴教授在国内进行示范手术,刘先生尽快咨询了教授,结合刘先生的既往病史和影像资料,巴教授回复只要术中明确为肿瘤,那便是可以顺利全切的,在国内医生的配合以及相关术中神经电生理监测等高科技设备的辅助下,巴教授主刀手术,于狭窄的方寸之内一层层剥离肿瘤,手术手法细致温柔,较终脊髓肿瘤被完整切除了下来。
术后当天拔除气管插管,术后2天即转出了ICU,术后3天可下地自如行走。术后两周出院,患者术前症状大多已消失,无新发神经功能症状,无术后感染或并发症。目前无需其他辅助治疗。术后一年INC随访刘先生,他表示恢复良好,感谢巴教授给了他新生的机会。
35岁高位颈髓室管膜瘤,手术可能面临瘫痪?
颈椎疼痛是现代很多职场人的通病,35岁的E女士长期伏案工作,脖子疼痛难忍,一直当成颈椎病治疗,近1个月疼痛使其难以入睡。同时出现上肢麻木、无力情况。一检查竟然是“脊髓室管膜瘤”(图A)在作祟。不仅如此,延髓也出现广泛水肿(图B)。
E女士辗转找到INC国际神经外科联合会(WFNS)立体定向与功能神经外科委员会主席德国Joachim K.Krauss教授,教授决定为其手术。在常规监测体感诱发电位监测下,采取后方入路(Posterior approaches),确定无任何神经损伤的情况下全切肿瘤。手术成功,术后12天复查,肿瘤全部切除(图C)。且术后水肿几乎完全消失,术前的颈椎疼痛也慢慢消失。术后两周出院,术后一个月回归正常工作与生活。
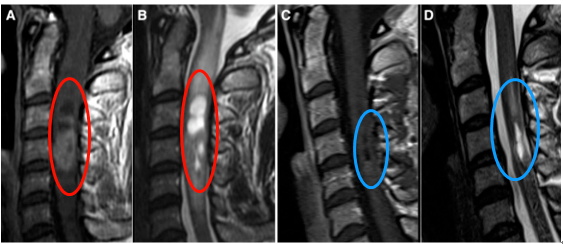
图:(A)术前T1 MR显示颈3-5占位。(B)T2 MRI显示延髓广泛水肿。(C)术后12天T1 MRI显示,肿瘤全部切除。(D)术后T2 MRI显示水肿几乎完全消失。
以上案例均由INC国际神经外科国际教授主刀,且都实现了顺利全切全切、无任何并发症。
案例主刀教授介绍
德国Helmut Bertalanffy教授
擅长领域:擅长颅底、脑干病变、功能区、大脑小脑、脊髓等复杂位置的肿瘤性、血管性疾病的手术治疗,擅长颅底、脑干等复杂区域病变的肿瘤切除术、神经吻合术等,脑干病变成功手术病例近千台,以高超的手术技术不损伤神经功能且全切病变。
德国Joachim K.Krauss教授
擅长领域:专注功能神经外科30多年,也擅长复杂的脊柱神经外科手术、功能性神经外科手术(帕金森病、癫痫)和颅底手术上,提出了脊柱治疗上的新治疗概念,是神经外科领域的全能型专家。

 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号