脊柱肿瘤,是一种累及脊柱骨骼或椎骨的肿瘤。起源于脊髓或脊髓骨膜层(硬脑膜)的脊柱肿瘤称作脊髓肿瘤。
脊髓肿瘤可能因压迫脊髓或附近神经根而累及神经功能。因为这些肿瘤在骨骼内生长,可能还会引起疼痛、椎骨骨折或脊柱不稳。
然而,无论是不是癌性,脊髓肿瘤都可能危及生命和永久致残。
INC国际神经外科专家团成员、国际神经内镜手术大咖、世界神经外科学会联合会(WFNS)内镜委员会前主席Henry W.S. Schroeder教授针对不同类型的脊髓肿瘤分享了多名患者的治疗过程,肿瘤均被顺利切除,术后恢复良好。
脊髓肿瘤:隐匿的“杀手”
脊柱肿瘤可以从椎骨开始(硬膜外肿瘤),也可以位于脑膜内(硬膜内肿瘤)。硬膜内肿瘤可分为脊髓肿瘤(髓内肿瘤)和不起源于脊髓的髓外肿瘤。
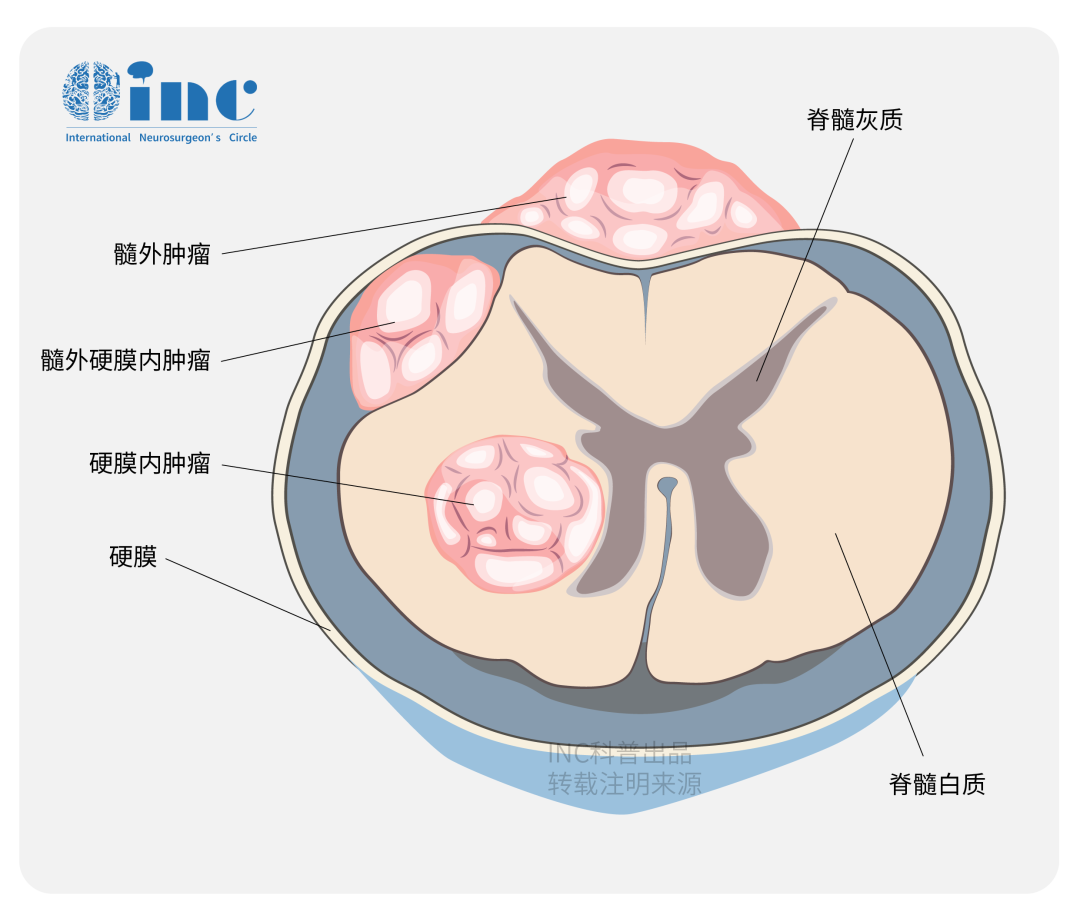
如果不及时治疗,它们几乎都会导致脊髓受压受损,最终造成截肢、瘫痪。瘫痪的程度可轻可重,也可能在身体的不同部位出现。
脊髓肿瘤比较常见的症状是疼痛和神经功能紊乱,如麻木、无力、膀胱和直肠功能紊乱以及性功能障碍。痛苦的程度取决于肿瘤的位置,如中胸椎肿瘤可导致腿部瘫痪;颈椎肿瘤可导致手臂和腿部瘫痪等。
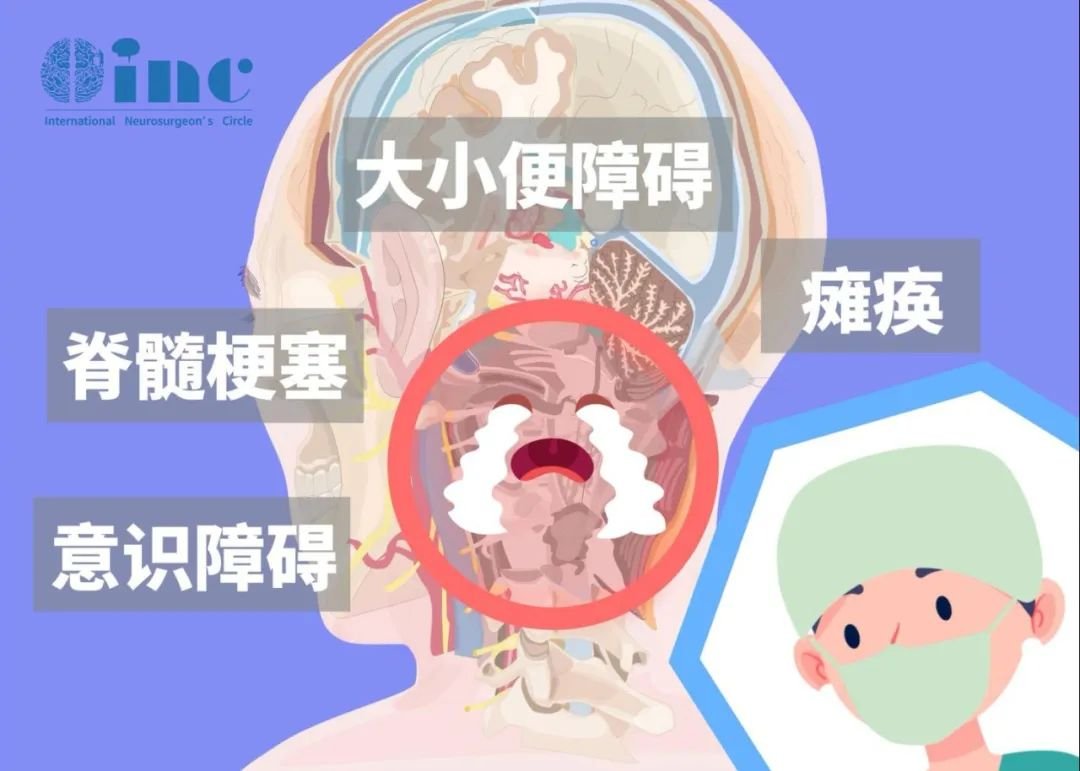
由于这种肿瘤通常生长缓慢,因此其症状发展隐匿,患者最初几乎不会有所察觉。脊髓肿瘤的体征和症状可能包括:
肿瘤生长导致肿瘤部位疼痛
背痛,通常辐射至身体其他部位
晚间背痛加剧
失去知觉或者肌无力,尤其是手臂或腿部
行走困难,有时会跌倒
对冷、热和疼痛的敏感程度降低
丧失肠道和膀胱功能
诊断过程包括临床检查和成像检查。磁共振成像(MRI)对软组织的分辨率较高,是评估脊髓或神经纤维受压情况的首选方法。为了评估脊柱的稳定性,还需要进行计算机断层扫描(CT)。
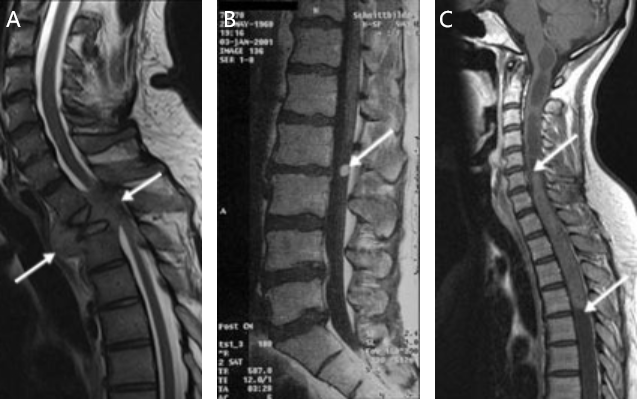
图1:脊柱肿瘤的 MRI 图像(箭头)A,第三胸椎水平的肾癌椎体转移,脊髓受到严重压迫;B,硬膜内上皮瘤;C,C5 - T4广泛髓内上皮瘤。
对于大多数脊髓肿瘤,首选治疗方法是手术。手术的目的是缓解脊髓或神经根的疼痛和/或稳定脊柱。如果是良性肿瘤,在完全切除肿瘤后可以达到治愈;如果患者出现截瘫,则需在急性期治疗后进行强化康复治疗。
不同类型的脊柱肿瘤
硬膜内肿瘤
常见的髓内肿瘤是脑膜瘤和神经瘤,但也有上皮瘤和脂肪瘤。由于这些肿瘤几乎都是良性的,因此手术的目的是完全切除肿瘤。
案例一:67岁女性患者,椎管内脑膜瘤位于 T1/2 水平。患者主诉双腿麻痹,病情发展缓慢。
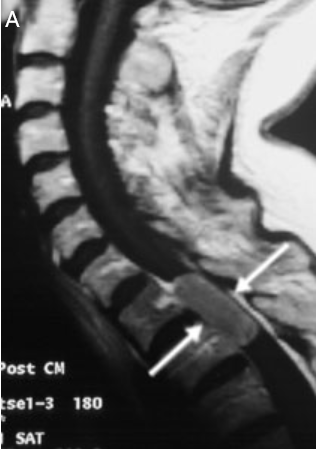
图4A:MRI 显示造影剂增强的肿瘤(箭头)几乎完全堵塞了脊髓管。
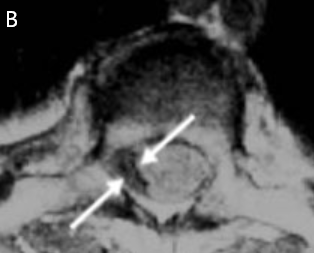
图4B:脊髓管边缘的灰色镰状结构(箭头之间)是剩余的脊髓。
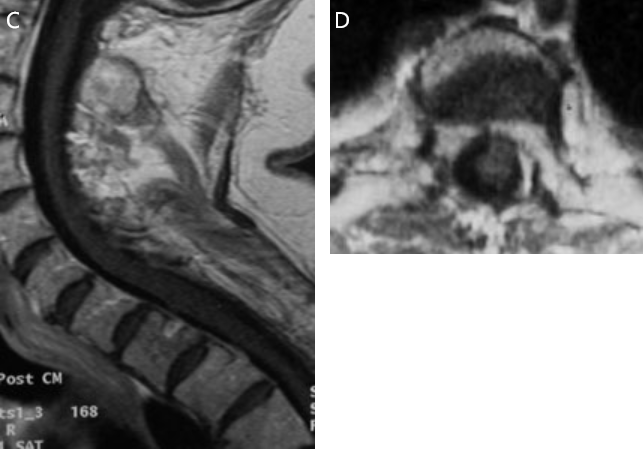
图4C&D:术后核磁共振成像显示肿瘤完全切除,脊髓得到很好的疏通。由于病程较长,感觉障碍仅得到部分缓解。
案例二:28岁患者,L3 椎间神经瘤。患者主诉腰腿痛。
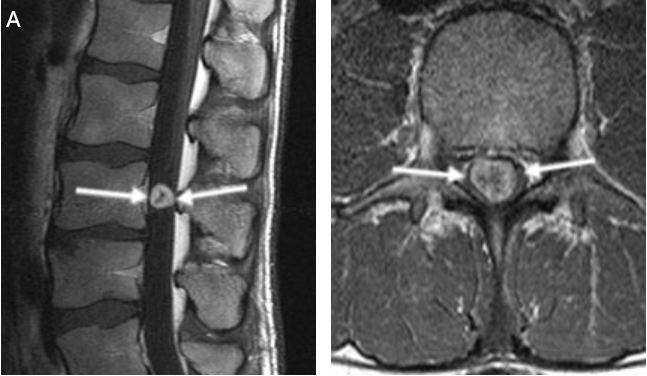
图5A:核磁共振成像显示造影剂增强的肿瘤(箭头)几乎完全充满脊髓管。
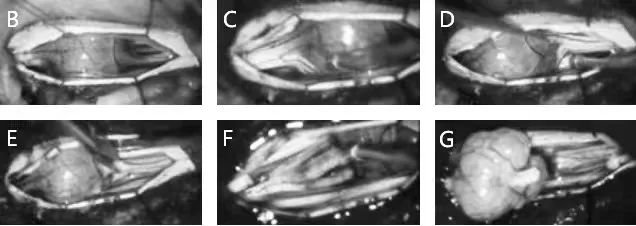
图5:B,打开脑膜后,可以看到肿瘤从神经根开始生长。C和D,肿瘤上方和下方的神经根辨认。该神经根没有功能。E, 对肿瘤上方和下方的神经根进行切片。F,从完整的神经根上切除肿瘤。G,肿瘤全部切除。
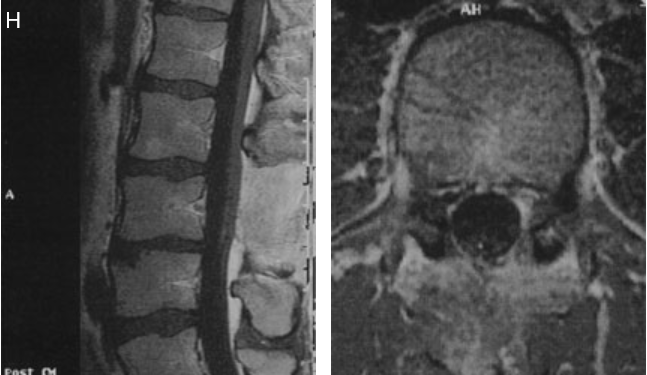
图5H:术后核磁共振成像显示肿瘤已完全切除。患者无任何不适。神经系统检查结果正常。
案例三:16岁女孩,患有 L5 水平丝状上皮瘤。患者主诉腰腿痛。
图6A:在核磁共振成像中,可以看到巨大的、造影剂增强的肿瘤几乎完全填满了脊髓管。

图6:B,打开脑膜后,可以看到肿瘤来自终丝(无神经功能的结缔组织链)。切除肿瘤后,对肿瘤上方和下方的终丝进行切片。C,切除肿瘤后的脊髓管。D,切除的肿瘤。
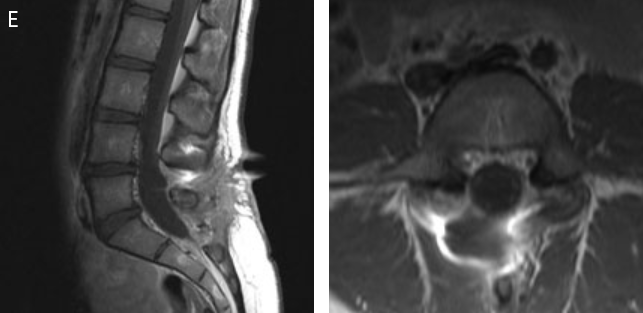
图6E:术后核磁共振成像显示肿瘤已完全切除。患者无任何不适。神经系统检查结果正常。
脊髓肿瘤
脊髓肿瘤罕见(约占中枢神经系统肿瘤的2%)。常见的肿瘤是上皮瘤(约占45%)和星形细胞瘤(约占35%)。血管母细胞瘤约占 10%。
由于这些肿瘤几乎都是良性的,因此手术的目的是完全切除肿瘤。由于这些肿瘤对放射线不敏感,且高剂量照射会损伤脊髓,因此不适合放疗。
患者通常因疼痛而就医,一般出现感觉障碍。通过使用显微解剖技术和术中对感觉和运动通路的监测,脊髓肿瘤的手术效果大大提高。上皮瘤和血管母细胞瘤可以很好地从脊髓组织中分离出来,手术切除的效果很好。星形细胞瘤通常呈弥漫性生长,并浸润神经通路,因此,这些肿瘤只能部分切除。若不及时治疗,这些肿瘤将会导致截瘫。
案例一:58岁女性患者,髓内上皮瘤位于 C 4-5 水平。患者主诉左手感觉障碍。
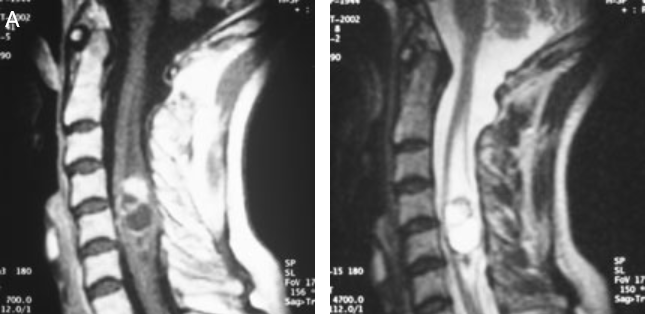
图7A:在核磁共振成像中可以看到造影剂增强的肿瘤。
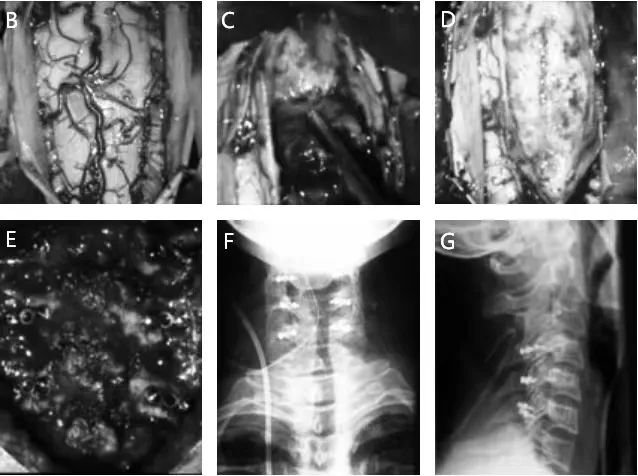
图7:B,打开脑膜后可以看到膨胀的脊髓。C,灰红色的肿瘤与脊髓边界清晰,因此可以很好地切除。D,肿瘤完全切除后的脊髓。E,为了接近肿瘤,必须切除 C4、C5 和 C6 的椎弓。肿瘤切除后,它们被重新植入并用微型钢板固定。F&G,X 光图像显示了椎弓根的正确位置。

图7H:肿瘤切除后第二天的女患者,没有瘫痪。
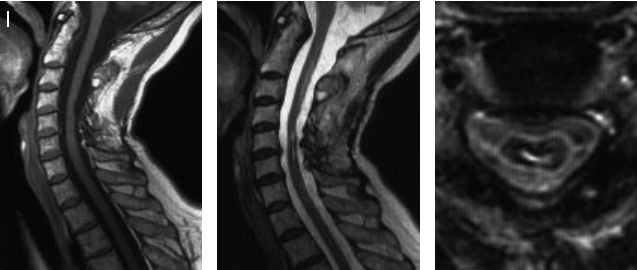
图7I:手术 4 年后的 MRI 图像显示肿瘤已完全切除。除左手精细运动障碍外,患者无其他不适。
案例二:患有上颈髓质上皮样瘤的16岁男孩,出现颈部疼痛和呕吐。尽管手术位置不利(可能会导致高位截瘫综合征,伴有呼吸暂停以及手臂和腿部瘫痪),但手术仍是首选疗法。
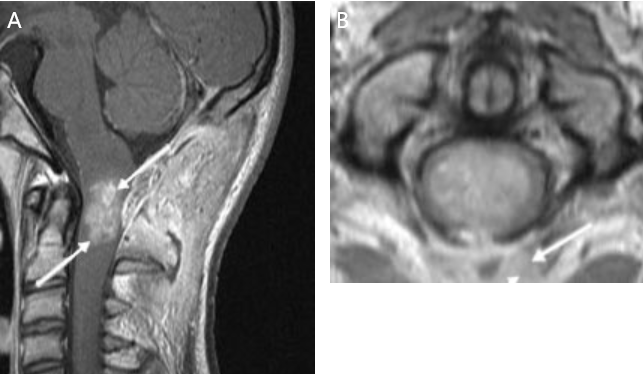
图8:A,MRI(箭头)。B,箭头所指为肿瘤周围剩余的正常脊髓组织(苍白肿瘤周围的灰色边缘)。
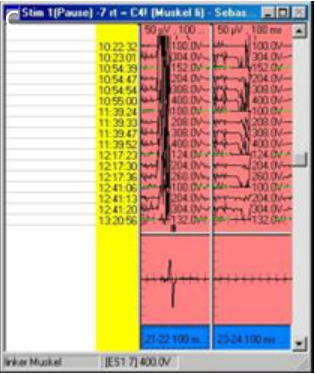
图8C:运动诱发电位监测。
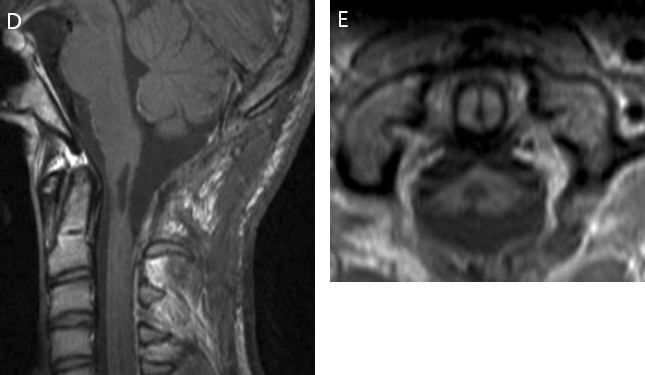
图8D&E:术后 3 个月的随访 MRI 显示肿瘤已完全切除。除了右手有轻微的笨拙外,患者的神经功能正常。
案例三:患有上颈髓海绵状血管瘤的34岁患者。患者主诉左臂麻痹。
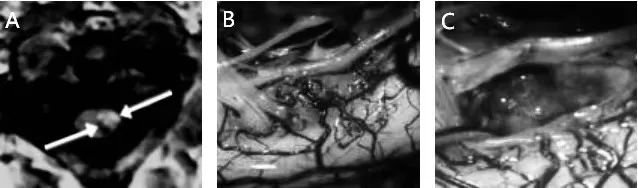
图9:A,MRI(箭头)。B,打开脑膜后,在第二颈神经根水平的脊髓外侧可见淡黄色变色。C,海绵瘤切除后的切口洞穴。
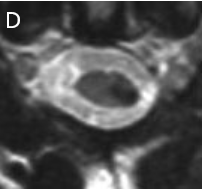
图9D:手术 2 年后的随访核磁共振成像显示肿瘤已完全切除。然而,患者仍有麻痹感。尽管如此,肿瘤切除术还是有必要的,避免了大出血和截瘫的风险。
案例四:50岁髓锥(脊髓下端)血管母细胞瘤患者。患者主诉排尿障碍和勃起障碍。
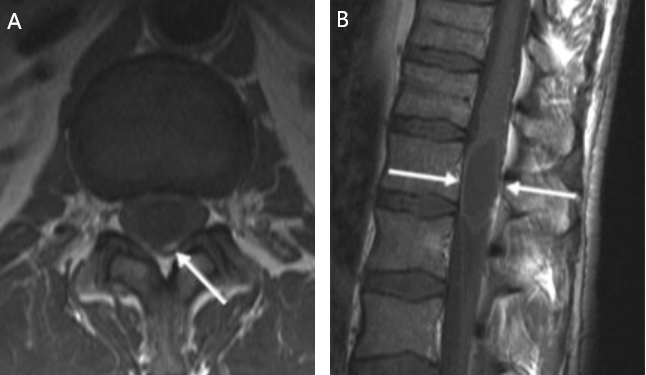
图10:A,核磁共振成像显示髓锥(脊髓下端)有一个小的血管母细胞瘤(箭头)。B,延髓锥体呈囊性扩展(箭头)。
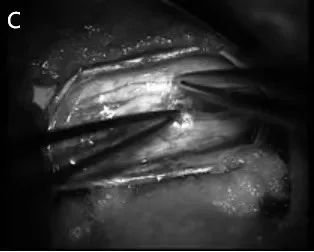
图10C:显微手术切除肿瘤的过程。
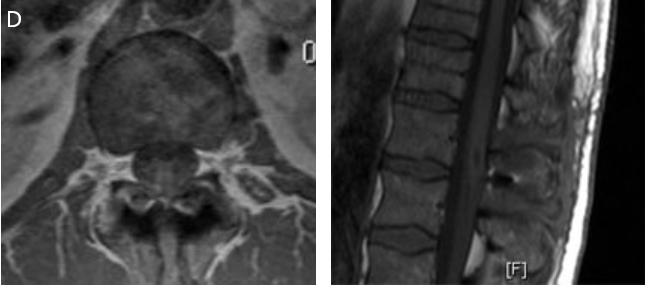
图10D:手术 3 个月后的随访 MRI 显示肿瘤已完全切除,囊肿已塌陷,障碍完全消除。
颈部上皮瘤
一名27岁的女性因颈部疼痛、双臂和双手麻痹前来就诊,核磁共振成像显示,髓内病变延伸至枕骨大孔外侧的延髓,直至 C5-6 椎间盘水平。
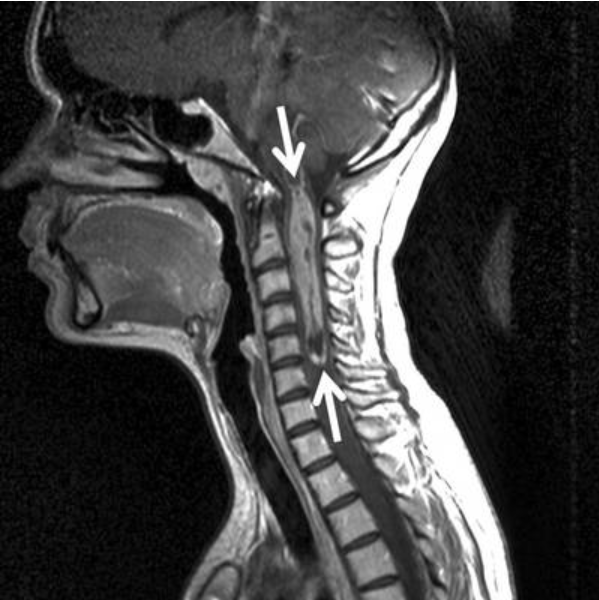
图11:患者术前MRI。
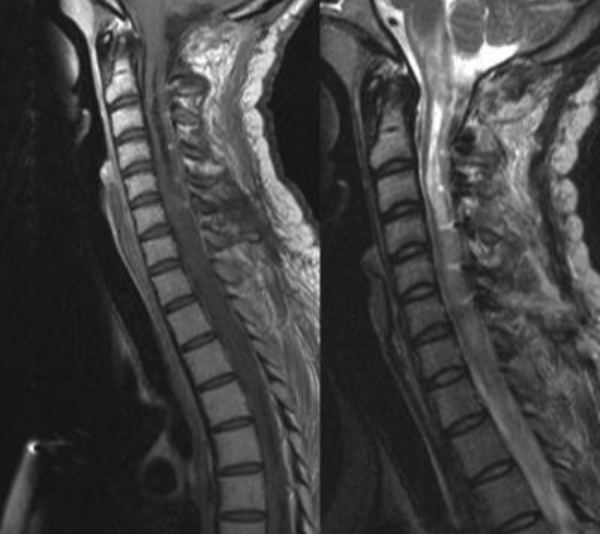
图12:采用灌洗-分割显微技术完全切除了肿瘤,效果良好。术后磁共振成像显示无肿瘤残留。
INC脊髓肿瘤手术专家团
德国Helmut Bertalanffy教授

擅长领域:专研脑干、颅底等复杂手术30余年,擅长大脑半球病变、脑干病变、脑血管疾病、脑内深层区胶质瘤、颅颈交界处的病变等的肿瘤切除术、神经吻合术以及各种椎管内肿瘤切除术,拥有上千台脑干手术量,包括800台脑干胶质瘤成功案例、近400台脑干海绵状血管瘤成功案例等。近几年他还为中国的患者进行了多台成功的疑难手术,以精湛高超的技术手法和安全前提下高切除率手术而闻名世界,在中国患者群中被亲切地称为“巴教授”。
德国Henry W.S.Schroeder教授

擅长领域:Henry W.S. Schroeder教授是世界神经内镜手术的精尖大咖,他拥有20余年的神经外科疾病诊疗经验,擅长领域包括内镜神经外科(脑积水、囊肿、脑室内病变);内镜颅底手术(脑膜瘤、前庭神经鞘瘤、表皮样囊肿);鼻内镜颅底手术(垂体瘤);微创神经导航脑颅内手术;周围神经手术;癫痫手术等,尤其擅长神经内镜下单鼻孔垂体瘤的微创手术治疗。经其神经内镜手术治疗的垂体瘤、脑膜瘤案例切除率高、治愈率高、复发率低。
法国Sebastien Froelich教授

擅长领域:对于脊索瘤、脑膜瘤、垂体瘤、颅咽管瘤等都有大量的临床治疗经验,提出了克服脊索瘤的颅底基础方法、鼻内镜和下鼻甲联合皮瓣修复扩大鼻内入路后大面积颅底缺损的手术方法。Sebastien Froelich教授尤其擅长神经内镜鼻内入路的颅底肿瘤切除,针对垂体瘤、脊索瘤、复杂脑肿瘤等采取神经内镜下颅内高难度位置的微创手术。其知名的内镜手术“筷子”操作方式不止提高了肿瘤的切除率,更是使肿瘤患者获得更好的预后效果。

 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号