大脑颅底区域,是一段迷宫似的通道,在这个包绕着很多颅神经和大动脉和静脉窦的神经外科手术在外科系统中是难度很大的手术之一,对术者的解剖和手术能力要求很高,而脊索瘤更是颅底肿瘤中“难缠”的一类。
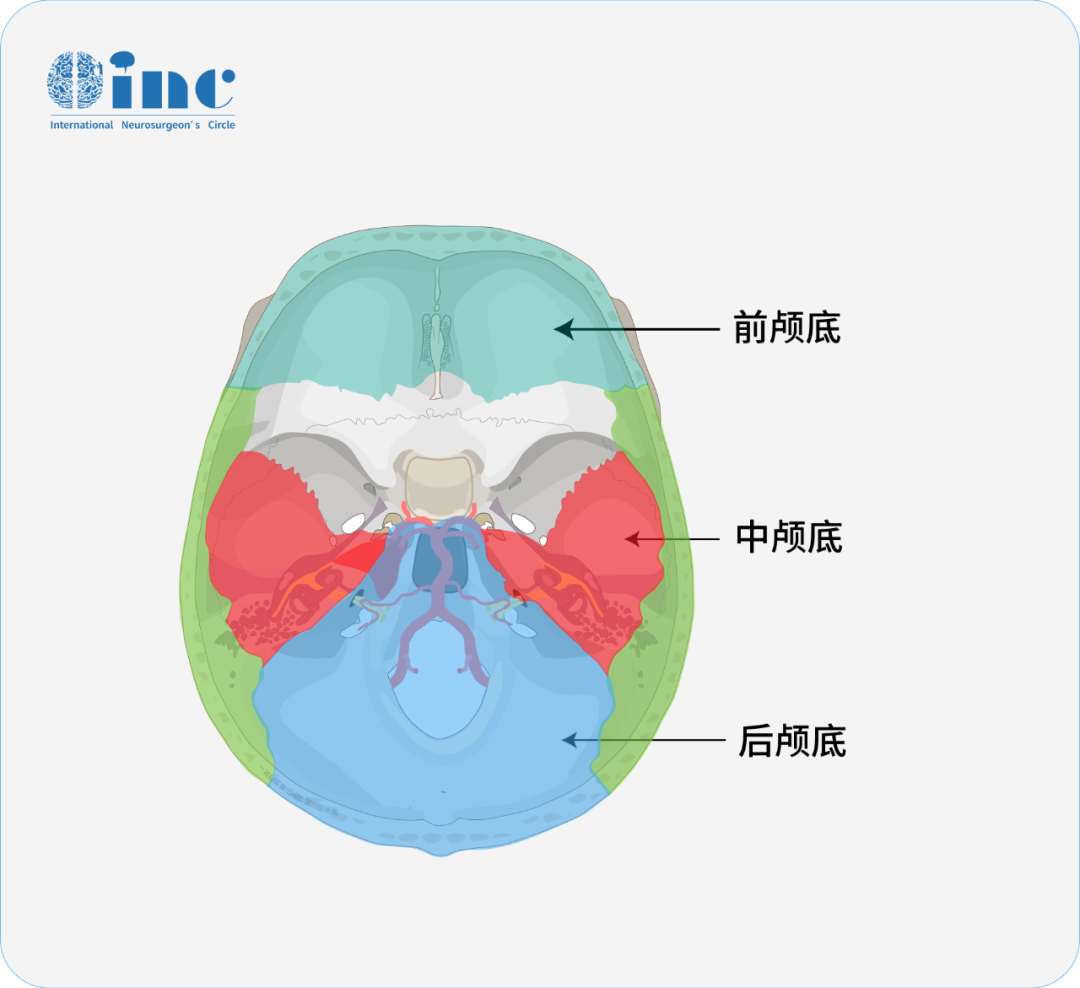
这是何处?一是肿瘤虽为良性但是表现高度恶性,二是所在位置复杂,特别是对于颅底脊索瘤。颅底脊索瘤背靠脑干,顶上垂体,两边海绵窦(眼、面神经所在),还常质地坚硬、侵蚀骨质,神外两难之地——脑干、海绵窦,这脊索瘤全包了。而一旦脊索瘤包绕了周围重要结构,比如和颅内的脑干、基底动脉、颈内动脉、下丘脑粘连的紧密的时候,如果想通过手术达到良好的治疗效果,更加困难。
而除了手术中需要保护正常的神经组织,如何在尽可能全切肿瘤的同时又做到可靠的术中颅底重建,从而降低硬脑膜缺损导致的脑脊液漏,导致的颅内感染风险,也是一大难题之一。应该选择何种方式进行手术?开颅还是内镜?如何降低手术带来的术后并发症?从而使病人术后生活质量更好,但是这真的可能吗?
为什么手术后为出现脑脊液漏?脑脊液漏有哪些症状?
为什么手术后为出现脑脊液漏?根据脑脊液漏产生原因,主要分为外伤性脑脊液漏、手术后脑脊液漏以及特发性脑脊液漏3大类型,其机制如下。
1.外伤性脑脊液漏(急性、迟发性):各种因素导致骨质和脑膜的直接撕裂损伤,较常见,约占80%。
2.手术后脑脊液漏:多见于经鼻蝶入路内镜颅内病变切除术后的脑脊液鼻漏。其他颅底手术打开副鼻窦或者骨质气房未能完全重建也是造成术后脑脊液漏的常见原因。经颅和椎管内手术由于硬膜缝合不严合并伤口愈合不良,可出现术后脑脊液伤口漏。
3.特发性脑脊液漏:脑膜生物力学性能下降,在各种诱因下发生破裂出血脑脊液漏。
脑脊液漏有哪些症状?临床症状主要有:
(一)头痛
脑脊液漏引起颅腔内压力改变,常导致患者出现头痛。高压性脑脊液漏患者脑脊液流出前头痛,脑脊液流出后颅内压力降低头痛缓解,脑脊液漏暂停颅压再次升高后头痛反复。而低压性脑脊液漏患者常因脑脊液流出后颅内压力降低而出现头痛或加剧,平卧后头痛缓解。
(二)中枢神经系统感染症状
脑膜脑炎是脑脊液漏的严重并发症,同时也是脑脊液漏需要外科手术治疗的重要原因。脑脊液漏持续时间是影响脑膜炎的重要因素,有早期研究报道在急性脑脊液漏中大约20%可能出现脑膜脑炎,迁延性脑脊液漏中这一比例则高达57%。不同位置骨折引起的脑脊液漏中,骨折累及筛板时导致的脑脊液漏出现脑膜炎的风险高。脑脊液漏也可导致漏口临近脑组织内脓肿或硬膜下脓肿形成。部分脑脊液漏患者可表现为脑膜脑炎或脑脓肿,而脑脊液漏液症状不明显。肺炎链球菌是脑脊液漏引起的脑膜炎常见的致病菌。
(三)颅腔内积气
颅腔内积气是脑脊液漏的特征性表现,约占脑脊液漏患者的20%,其中创伤性脑脊液漏约占75%,自发性脑脊液漏约占10%。颅腔内积气可以表现为单个或数个小的气泡,也可以表现为广泛的脑室及硬膜下积气。脑脊液漏自行终止或经手术治愈后颅内积气可缓解。
(四)其他
颅脑创伤引起的脑脊液漏常合并神经损伤症状。前颅底骨折时患者可出现嗅觉减退或丧失。颞骨骨折时由于面神经及听神经损伤可合并面瘫及听力减退。骨折累及蝶鞍时可导致垂体受损,出现尿崩或垂体功能异常。
INC福教授案例交流:开颅还是内镜手术?复杂颅底脊索瘤如何避免脑脊液漏?
1. 高MBI肥胖患者硬膜内脊索瘤如何避免脑脊液漏风险?
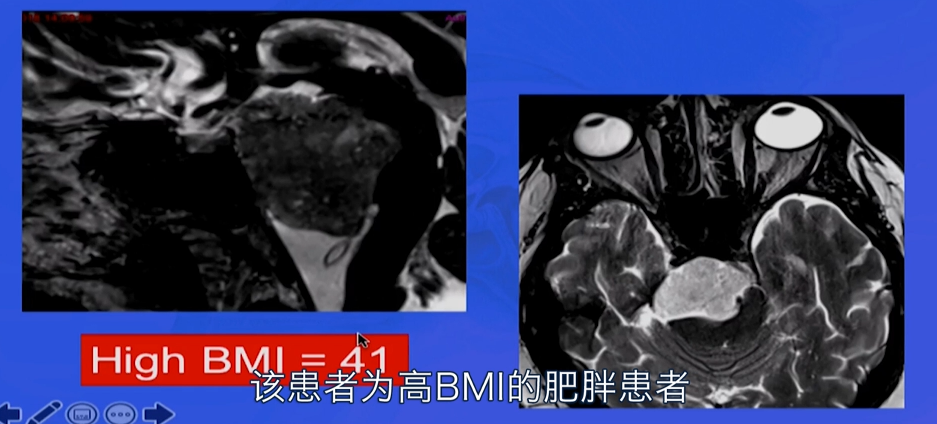
一例肥胖的脊索瘤患者,BMI=41.影像学上显示硬膜下浸润。在手术中可能会出现严重的脑脊液漏。面对这样的情况,福教授决定不采用内镜经鼻入路。
选择联合岩骨入路的优势:1、降低脑脊液漏风险;2、保护神经。
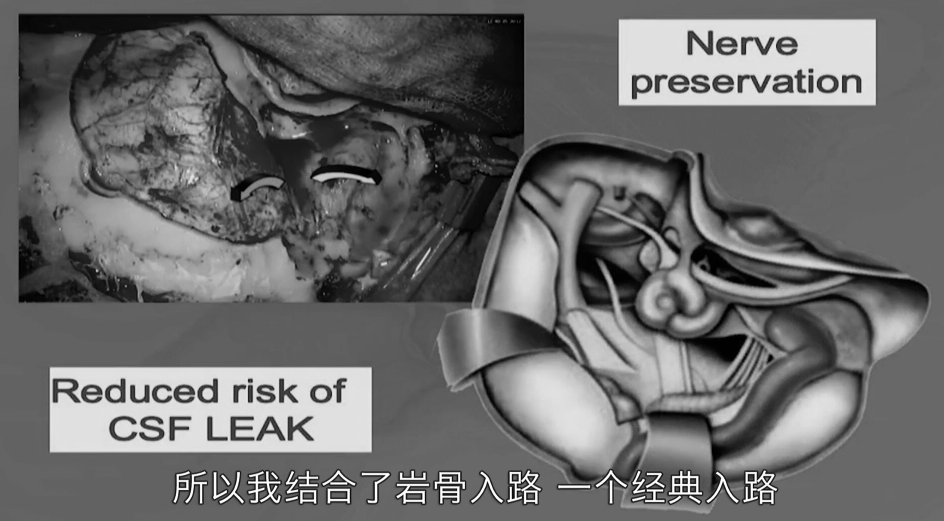
在这个患者中,联合岩骨入路很直接,这在脊索瘤和岩斜区病变中都比较容易,不需要像岩斜脑膜瘤那样切除天幕,只需要切开天幕,找到三叉神经,从肿瘤上剥离三叉神经,剥离外展神经,并保存好滑车神经。

▼使用自体脂肪填充瘤腔及关颅

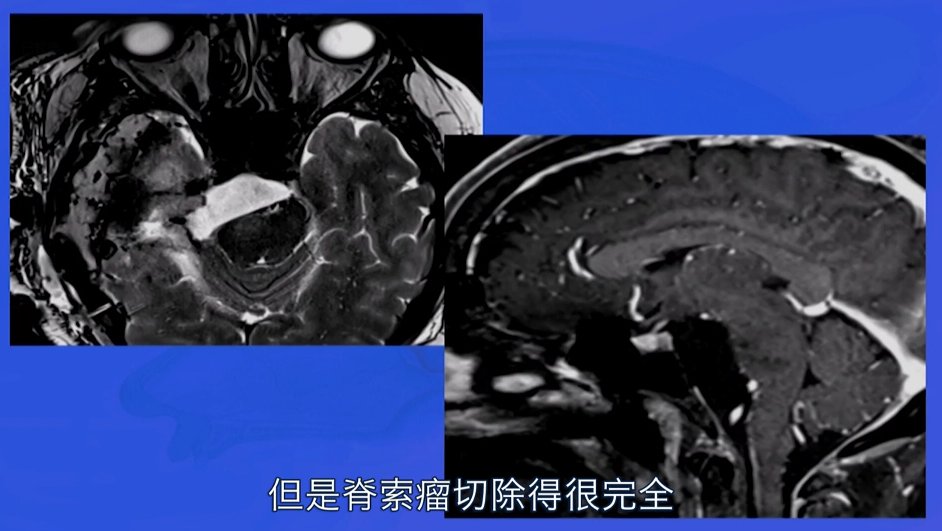
然后,福教授对这个病人的治疗方法很满意,脊索瘤切除得很完全(影像瘤腔白色部分为脂肪填充),并且这个病人受益于这个手术入路,且没有产生并发症。
2. 国际脊索瘤教授福教授:颅底-斜坡脊索瘤经鼻全切并鼻粘膜缝合创新颅底重建技术
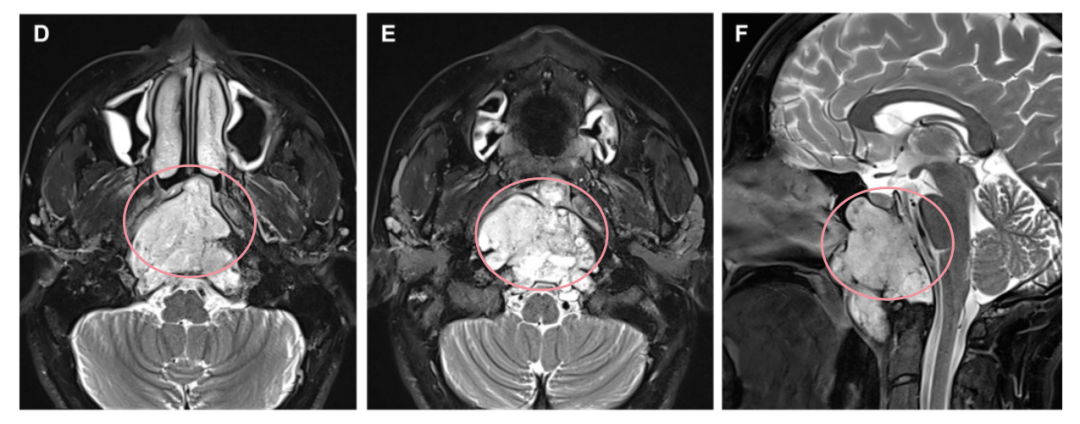
一名48岁女士因右侧展神经麻痹来到福教授所在科室就诊。术前MRI显示一个大的斜坡脊索瘤,延伸到岩尖、海绵窦、髁突和颈静脉孔、蝶窦和咽后间隙,侵犯至硬膜内(图1D-1F)。
▼D、E术前轴向和F矢状 t2加权MRI
从右侧蝶窦水平到鼻后孔垂直切开鼻腔粘膜,鼻腔粘膜部分分离,打开蝶窦。进一步磨骨暴露斜坡,并显露肿瘤的侧下部分。根据术中肿瘤、术野情况,使用角度为30°、45°和70°的内镜以及弯曲和可弯曲的器械切除肿瘤。肿瘤切除后,切除浸润的蝶窦粘膜。
然后开始颅底重建,在瘤腔内和蝶窦内放置脂肪移植物。由于切口边缘有的缩回,无法进行水密缝合,因此将切口右侧边缘与左鼻中隔粘膜缝合(粘膜II型缝合技术)。
定位识别蝶窦,并用手术纤维胶覆盖。
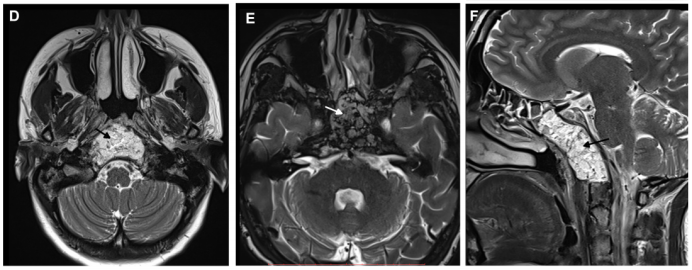
术后MRI证实肿瘤完全切除。在2个月的随访中,内镜检查没有发现结痂,患者也没有抱怨任何鼻腔不适。
▼术后MRI显示肿瘤全切,鼻窝完整。箭头所指为术后用于填充残腔的脂肪。
3. 福教授团队创新手术技术及颅底重建技术发表
①福教授颅底手术治疗:
福教授对于脊索瘤、脑膜瘤、垂体瘤、颅咽管瘤等都有大量的临床治疗经验,提出了治疗脊索瘤颅底入路方法、鼻内镜和下鼻甲联合皮瓣修复扩大鼻内入路后大面积颅底缺损的手术方法。20多年前,福教授研究团队就通过神经内镜向大脑颅底部进军。他们没有通过经颅手术的开口接近肿瘤,建立了新技术,从鼻孔抵达病变部位以及切除。
而很多年以来,福教授专门做各种颅底手术,优势之一是掌握了颅底手术全部的入路,这意味着能够达到颅底360度的视野。在神经外科领域内,可能很少有人比福教授将显微镜+内镜“双镜联合”更好地运用到这个复杂而神秘的区域了。福教授擅长经典的显微镜下开颅入路,同时也可以做内镜下经鼻入路和内镜辅助下的显微镜入路;可以处理那些复杂的肿瘤,也可以从不同的角度观察它们、从不同的方向接近它们。对于每一个特定的肿瘤都有特定的手术入路能达到它。只了解一个入路,这远远不够。
②福教授团队内镜手术技术及颅底重建技术发表
在《The Rostral Mucosa: The Door to Open and Close for Targeted Endoscopic Endonasal Approaches to the Clivus》论文中,INC国际福教授团队提出了一种新的有针对性的内镜手术技术和颅底重建策略,将经颅入路皮肤切开和切口缝合的经典概念应用于经鼻内镜手术EEA。蝶窦打开后,鼻腔粘膜成为生理屏障,在手术开始时切开,在手术结束时需缝合鼻腔黏膜,以防止脑脊液漏。该技术代表了传统重建技术的一种替代方法,随着手术设备和术中可视化器械的进一步发展,它可能成为未来颅底肿瘤切除和颅底重建的一种有价值的策略。
▼▼福教授团队提出的EEA手术颅底重建鼻粘膜修复技术:单侧鼻中隔粘膜缝合技术
三种不同类型的粘膜切口类型
福教授团队根据肿瘤的位置和解剖结构,确定了3种不同类型的鼻粘膜手术切口和切口缝合:
在I型中,鼻粘膜在鼻窦的右侧或左侧切开,并用连续缝合。
▼福教授团队提出的EEA手术颅底重建鼻粘膜修复技术:I型缝合技术。
在II型中,切口的一侧边缘缝合到对鼻中隔粘膜上,而不是另一侧边缘。上述病例采用了这种方法,因为粘膜切口边缘的缩回不允许紧密缝合。
▼福教授团队提出的EEA手术颅底重建鼻粘膜修复技术:II型缝合技术。
在III型中,在鼻中隔然后方两侧的鼻中隔粘膜上做垂直切口。在手术结束时,将切口的两个后边缘缝合在一起。
▼福教授团队提出的EEA手术颅底重建鼻粘膜修复技术:III型缝合技术。
近年来INC旗下专家顾问团成员、国际神经外科联合会(WFNS)颅底手术委员会前主席、“双镜联合”手术教授、国际颅底手术教授法国Sébastien Froelich(塞巴斯蒂安·福洛里希,福教授)教授多次来华学术交流,并多方位展开多样化交流与合作,并成功进行示范教学手术救治了数名疑难脊索瘤患者。2024年,期待福洛里希教授为更多疑难脊索瘤患者带来福音。
参考资料:中华医学会神经外科学分会. 脑脊液漏规范化管理中国专家共识 [J] . 中华医学杂志, 2022. 102(15) : 1057-1067. DOI: 10.3760/cma.j.cn112137-20220128-00207.

 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号