对于大部分脊索瘤患者而言,与脊索瘤的战斗十分沉痛——它不仅意味着患者本人需要承受肿瘤的痛楚,家属也要面临着极大的心理和经济压力。
尤其是颅颈交界区脊索瘤,此处的病变往往与周围重要的神经组织结构关系密切,手术难度较高,稍有不慎则可能造成不可逆的功能损伤,因此难以切除干净。
到底应该怎么办?只能眼睁睁看着生命力在一次又一次手术中消磨吗?还是在绝望中等待最后的审判?

这是七十多岁的伊芙曾面临的问题,她脑中的脊索瘤有7cm之大,经历过手术和放疗后又再度复发……
幸运的是,她这次遇到了INC国际神经外科医生集团旗下世界神经外科顾问团(WANG)成员、世界神经外科联合会(WFNS)颅底手术委员会前主席Sebastien Froelich教授(塞巴斯蒂安·福洛里希,“福教授”)。
即使是洪水猛兽般的脊索瘤,把握住合适的治疗机会,也可以获得良好的预后!
手术、放疗后脊索瘤再度复发,应当如何应对?
74岁的伊芙常感颈部疼痛,持续时间长达1年。就医检查后被诊断为颅颈交界区脊索瘤,该脊索瘤主要侵犯C2.未突破至枕骨。
2014年,伊芙在外院接受了经鼻内镜颅颈交界区脊索瘤的部分切除术,术后开始辅助质子治疗。
本以为脊索瘤就此偃旗息鼓,2019年初随访MRI,显示脊索瘤复发,颅颈交界区脊索瘤病变大小为51.3×74.3×25.9 mm。此时的肿瘤已经引起C2椎体病理性骨折及C1水平脊髓压迫,伴随C1右侧方、C1前后弓、C2椎体侵犯,齿状突后移和C1水平的侧向移位。
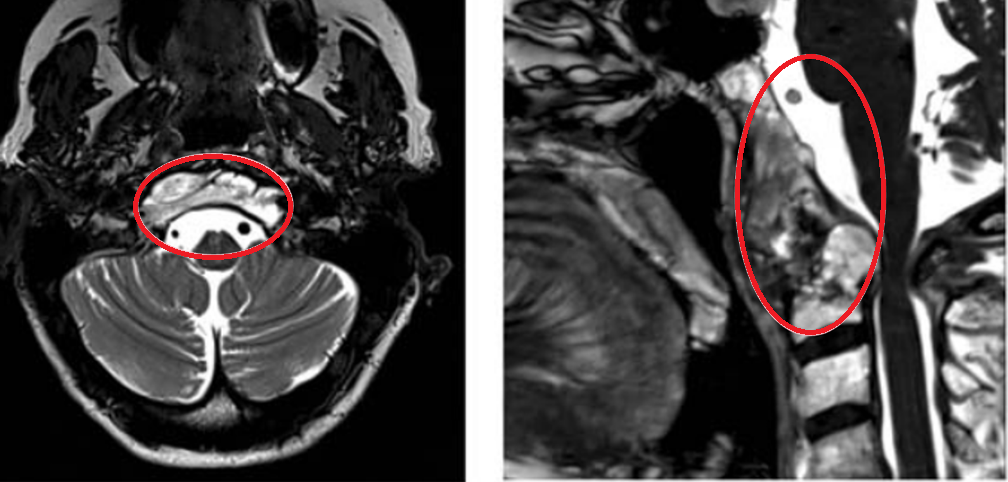
术前MR显示颅颈交界区巨大脊索瘤,51.3 × 74.3 × 25.9 mm大小,浸润性生长。
肿瘤侵袭上三分之一的髁突和斜坡水平。肿瘤侵袭延伸至C5-C6水平,在椎前间隙浸润延伸,并压迫C5和C6神经根,并包裹椎动脉椎动脉的V2段。临床检查显示神经反射亢进和Lhermite征阳性。
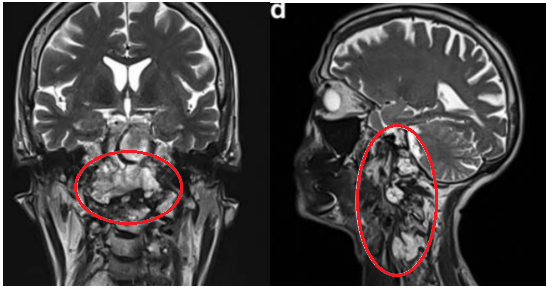
脊索瘤向周边浸润生长,下至C5-C6水平的脊髓瘤侵犯浸润。
由于伊芙手术的复杂性,一般需要2种不同手术入路、2次不同时期完成。但作为国际脊索瘤大咖的福教授却利用其所创新的神经内镜和显微镜“双镜联合”的方法,通过右前-远外侧入路一次全切了巨大脊索瘤,既避免了手术痛苦,又避免肿瘤的残留复发。
在完全切除肿瘤术后,福教授用骨水泥填充术腔,从中斜坡到C2椎体水平。术后10天,患者接受了枕颈固定术,手术顺利完成,术后MRI显示两个病灶全切,伊芙没有任何并发症。
术后,伊芙接受质子治疗,随访9个月未观察到影像复发的证据,此外,临床检查显示没有神经系统缺陷,伊芙已恢复正常的日常活动。
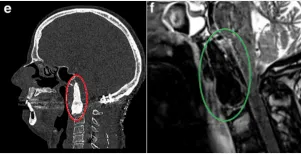
术后MRI显示肿瘤完全切除。
脊索瘤为何容易复发?这位脊索瘤大咖在采访中如是说
福教授及其神经外科团队致力于脊索瘤的研究已超过20年。他们拥有国际范围内较大的脊索瘤患者群体,至今已成功治疗了近300例脊索瘤病例,其中超过80%属于高难度的颅底和颅颈交界脊索瘤。大多数患者在寻求福教授团队治疗之前,已在其他医院接受过手术,这使得治疗更为复杂。尽管如此,福教授手术的患者大多实现了肿瘤的安全完全切除,术后未出现并发症,且复发率保持在较低水平。福教授团队持续在脊索瘤领域进行深入探索,积极寻找为患者带来更多新型治疗手段的可能性。
1. 影响脊索瘤复发的主要原因有哪些?
对于发生在任何部位的脊索瘤,手术质量都是影响患者预后的关键因素(依据Ⅳ级证据,属于C级推荐)。在福教授的研究中,无论是无进展生存期(PFS)还是总生存期(OS),都与手术切除的程度紧密相关,这一发现与先前的研究结论一致。据此,福教授提出,手术切除率是影响脊索瘤预后的关键因素。
切除范围的大小显著影响着脊索瘤的复发速度。如果手术切除的范围不足,肿瘤有可能快速复发,有时仅需三个月就能恢复至术前的体积。而如果手术能够尽可能地安全地切除较多的肿瘤,患者的肿瘤复发速度通常会减慢。
2. 复发性脊索瘤的总体治疗策略是什么?
鉴于脊索瘤复发率较高,手术的目标是追求肿瘤的完全切除。当患者出现症状时,大多数脊索瘤的体积已相当大(超过3-5厘米),并且常常环绕着多个周围结构,如脑血管、颅神经和脑干。替代的治疗策略是,在确保安全的前提下尽可能多地切除肿瘤,且辅以术后计划的放射治疗,尤其是质子治疗,也能够提高患者的总生存率。
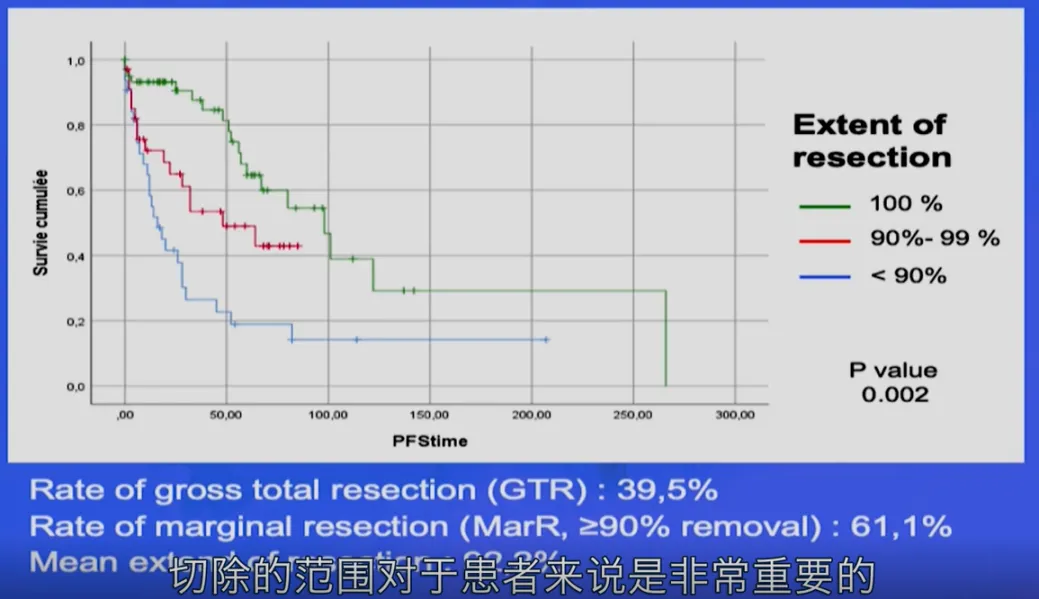
尽可能完全地切除肿瘤以及术后的辅助放射治疗,是延缓脊索瘤复发并实现良好预后的重要措施。
脊索瘤的治疗方法是什么?第一刀有多重要?
颅底脊索瘤的较佳治疗方式是手术切除。
随着显微外科和神经内镜技术的发展,在切除肿瘤的同时保护神经功能、改善生命质量成为外科手术切除的基本原则。接受全切除手术的患者在无进展生存期和总体生存期方面明显获益。
应根据颅底脊索瘤的具体部位、侵及范围和生长特点,同时结合术者的专长,选择合理的手术策略和入路,尽可能实现受累骨质的充分切除及重要结构的充分减压和妥善保护。
由多学科具备丰富经验的医生合作手术有助于复杂病变的处理。神经导航、神经电生理监测术中超声的应用可提高手术的安全性,减少手术严重并发症的发生。
手术操作时应尽量做到4个减少,即减少重复操作、减少视角变化、减少器械进出术野的次数、减少更换器械的次数。

一项关于脊索瘤早期治疗重要性的研究,早期多学科治疗对脊索瘤患者的影响论文截图
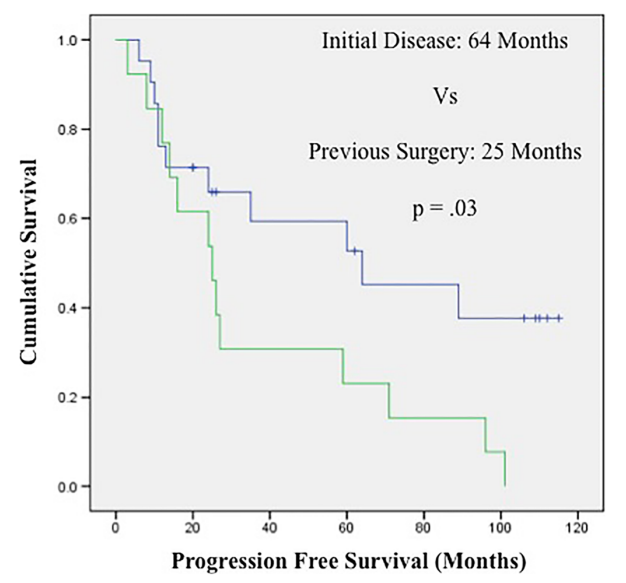
首次手术尤为重要。
如果患者此前接受了不完全的治疗,后续治疗则需要必须应对这些复杂情况和之前治疗带来的问题,要取得一个好的结果,难度很大。例如,处理带有瘢痕组织的解剖结构时,通过鼻腔进行手术闭合会变得更加困难,这无疑增加了手术的复杂性和风险。
对于放疗也是如此,如果患者之前接受过放疗,他们必须等待一段时间才能再次接受放疗,因为短期内不宜重复放疗。因此,手术有时成为唯一的选择,但这类手术并不简单。主刀医生需要切除肿瘤,以便为患者争取到接受进一步放疗的时间。
“对于那些反复复发的脊索瘤患者,更应该由具有权威性的专业团队进行治疗。因为这些患者可能需要进行分子学分析,以深入了解肿瘤特性,寻找潜在的治疗靶点,并提供更为个性化的治疗方案。因此,处理这类复杂状况,确实需要找到对这类复杂病例有丰富手术经验的外科医生进行治疗。”
国际脊索瘤手术大咖福教授

INC福教授脊索瘤相关研究

 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号