您是否经历过反复性、持续性颈部疼痛的困扰?多数患者可能误认为颈椎劳损或落枕,期待休息数日缓解。然而,对于本文所述两位患者而言,持续性颈部疼痛实际为颅底深处脊索瘤发出的警示信号。
颈部疼痛病因:脊索瘤解析
脊索瘤(Chordoma)属于一种罕见的恶性肿瘤,通常发生于脊柱或颅底区域,例如斜坡和骶尾部。除颈部疼痛外,脊索瘤还可表现为头痛、复视、吞咽困难、声音嘶哑、走路不稳、面部麻木或异常疼痛。具体症状常因肿瘤位置、大小及对周围组织的压迫程度不同而存在差异。
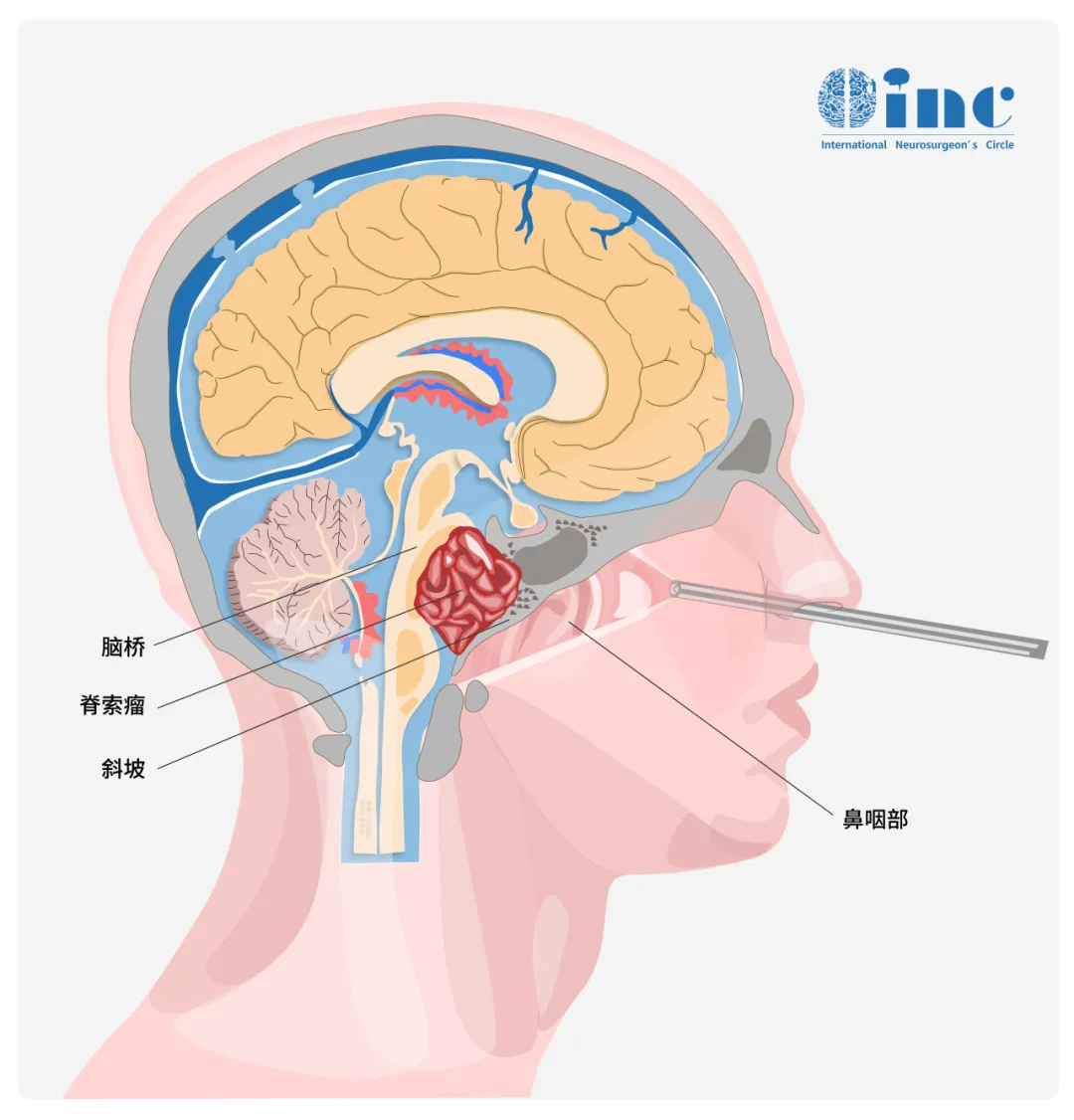
颅颈交界区属于头部与颈部连接部位,其解剖结构具有独特性,涉及多个重要组成部分。脊索瘤侵犯该区域时,起病早期多呈隐匿性,患者耐受时间较长,一旦症状显现,肿瘤体积通常已较大。多数病例因咽喉部较大肿块影响吞咽和呼吸功能时才发现,此时肿瘤可能已扩展至副鼻窦、鼻咽、口咽、下斜坡、脑干、上颈椎等区域。
颅颈交界区的脊索瘤因位置深在且复杂,手术切除生长于此区域的颅底肿瘤面临较高难度。肿瘤可能侵袭周围骨性结构并压迫或包绕脑干、椎基底动脉及其分支和多组颅神经。术后易发生颅颈交界区不稳定,以及脑干和其他重要结构的严重损伤风险,导致肢体瘫痪、呼吸循环衰竭等并发症。
病例聚焦:颈部疼痛进展为颅底脊索瘤手术案例
21岁女性患者颈部疼痛确诊脊索瘤
前外侧入路实现肿瘤成功切除
病情发展阶段
21岁女性患者初始仅感持续性颈部疼痛,自认为学习劳累所致,期待睡眠休息后缓解。然而,次日晨起后疼痛未缓解,反呈进行性加重趋势。
于当地医院行详细检查(MRI)后,结果令人震惊:其枕骨大孔和颅颈交界区深处存在一巨大肿瘤。影像学显示,肿瘤已造成显著骨质破坏,并向硬膜内延伸。更危险的是,肿瘤累及双侧椎动脉——此为供应大脑后部血流的生命线。最终诊断为颅颈交界区脊索瘤。
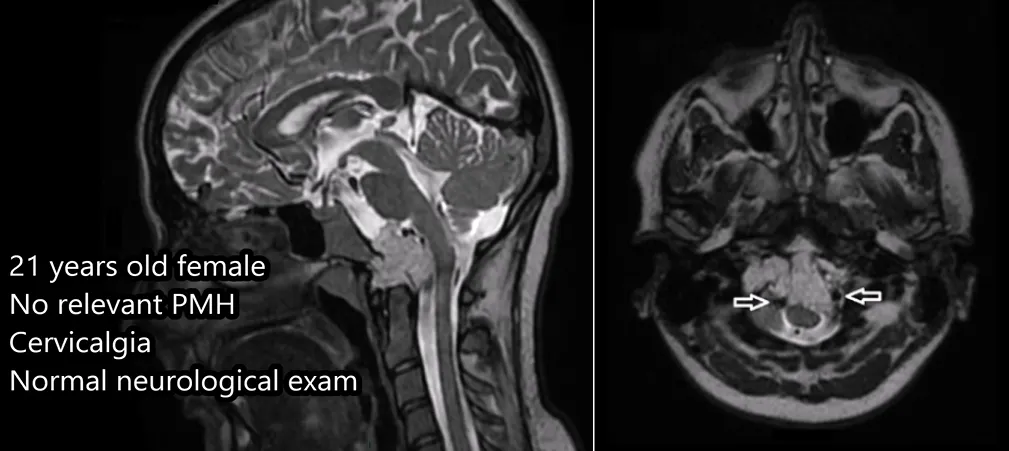
手术难点分析
肿瘤位置深埋于颅底与上颈椎交界处,前方为至关重要的脑干和脊髓,两侧为必须保护的椎动脉。传统手术入路难以实现安全、充分的显露和切除。
福教授手术方案
面对此复杂病例,福教授决定采用非常规但针对性强的入路——前外侧入路。该入路特别适用于处理颅颈交界腹侧和腹外侧的复杂病变。但实施此入路要求术者熟悉颅底及颈椎解剖,操作精度要求极高。

手术体位:仰卧位。
手术结果评估
福教授凭借对该入路的深刻理解及精湛操作技巧,采用显微镜+内镜双镜联合技术精准切除肿瘤。术后辅以枕颈融合术确保脊柱稳定性,成功化解高危手术难题。患者最终摆脱肿瘤威胁,术后恢复良好。
67岁女性患者颈部疼痛伴吞咽困难
远外侧经髁髁入路实现肿瘤成功切除
病情发展阶段
67岁女性患者同样受持续性颈部疼痛困扰,更令人担忧的是,逐渐出现吞咽困难——饮水、进食功能受阻。
检查结果确诊为颅颈交界处脊索瘤,影像学清晰显示肿瘤将舌下神经(控制舌肌运动)完全包裹,此为导致吞咽困难的直接原因。手术风险显著增加,轻微操作失误即可损伤神经,造成永久性吞咽或言语障碍。
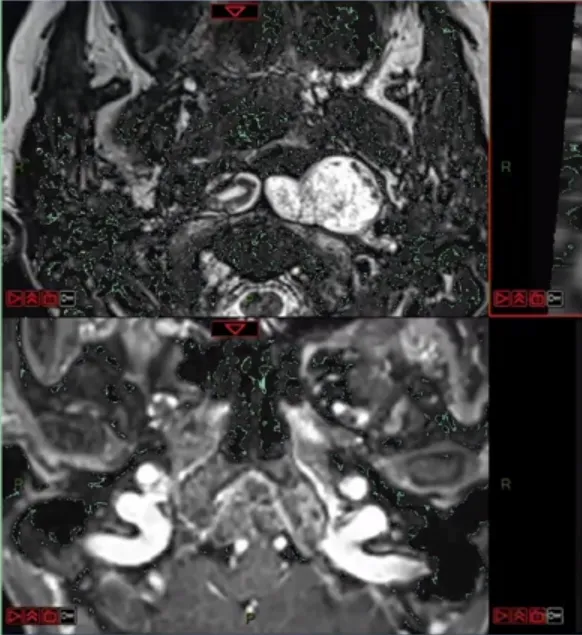
手术难点分析
肿瘤包裹神经,如何在彻底切除肿瘤同时,完好无损地剥离和保护被包裹的舌下神经,成为手术成功关键。
福教授手术方案
为尽可能安全切除肿瘤,福教授选择远外侧经髁髁入路,采用双镜联合技术,该技术大幅提升深窄空间内操作的灵活性和精准度。
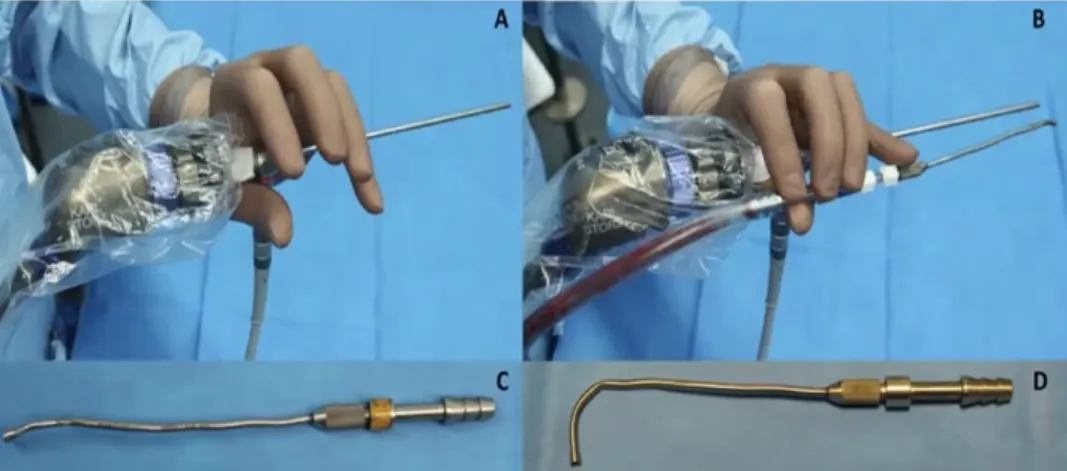
手术结果评估
在内镜放大视野和筷子技术精准辅助下,福教授小心翼翼地将肿瘤从舌下神经上完整剥离并全切,最大程度保护神经功能。术后,脑干压迫解除,颈部疼痛消失,吞咽功能逐步恢复。
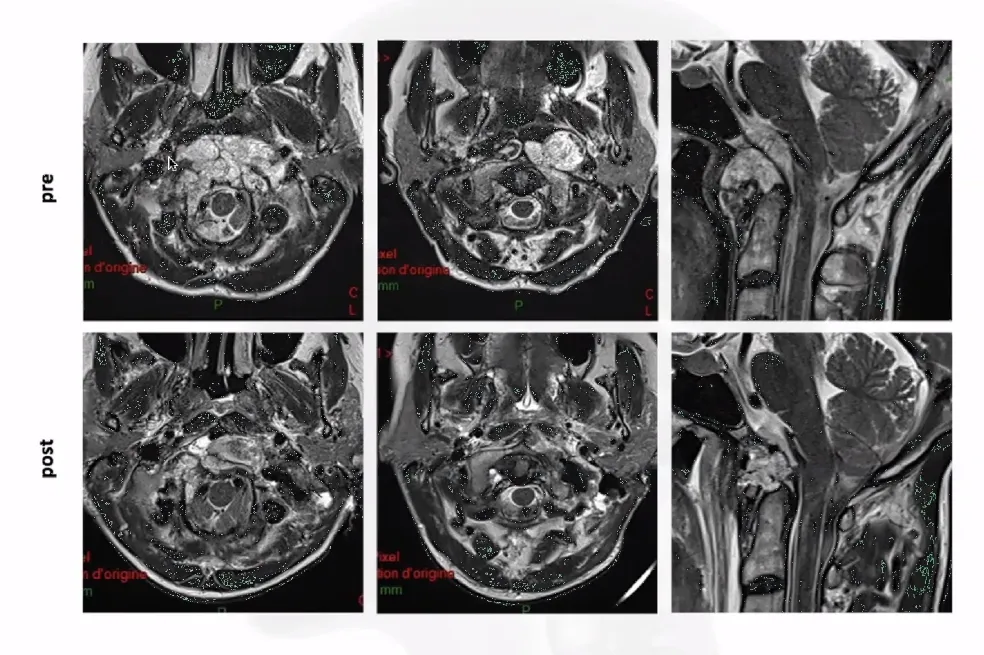
对于持续性、进行性加重的颈部疼痛,尤其伴随其他神经系统症状(如麻木、无力、吞咽困难、声音嘶哑、行走不稳等)时,切勿轻视。建议及时至正规医院神经外科就诊,进行必要影像学检查(如MRI)。早期发现与早期诊断,是实现良好治疗效果的前提。
脊索瘤手术入路选择技术解析
双镜联合技术应用
作为精通显微镜和神经内镜技术的专家,福教授能超越单一技术局限,基于肿瘤精确位置、质地、与重要结构的毗邻关系及患者个体情况,制定个体化手术策略。在其手术中,显微镜与神经内镜非竞争或互斥关系,而是相辅相成的组合技术。这一理念贯穿其每台手术操作。
双镜联合技术原理
颅内肿瘤手术从初始肉眼观察,进展至显微镜应用,虽已有显著进步,但仍存在局限性。若将人脑比作房间,显微镜手术类似隔窗观察,视野和光线受限,某些角落难以看清或不清晰。手术视角不佳,易致切除不彻底,肿瘤残余复发风险较高。
当前神经外科手术已进入新阶段——高清屏幕观察的神经内镜手术。此技术类似直接开启脑部房门,能清晰观察每个角落。神经内镜可提供比显微镜更近景深、更宽广视角,为术者精准操作奠定基础。神经内镜可谓现代技术赋予神经外科医生的视觉工具。
考虑颅底手术所需操作深度,神经内镜在颅底手术中扮演必要角色。神经内镜与显微镜联合使用,可成为颅底手术的理想组合方式。
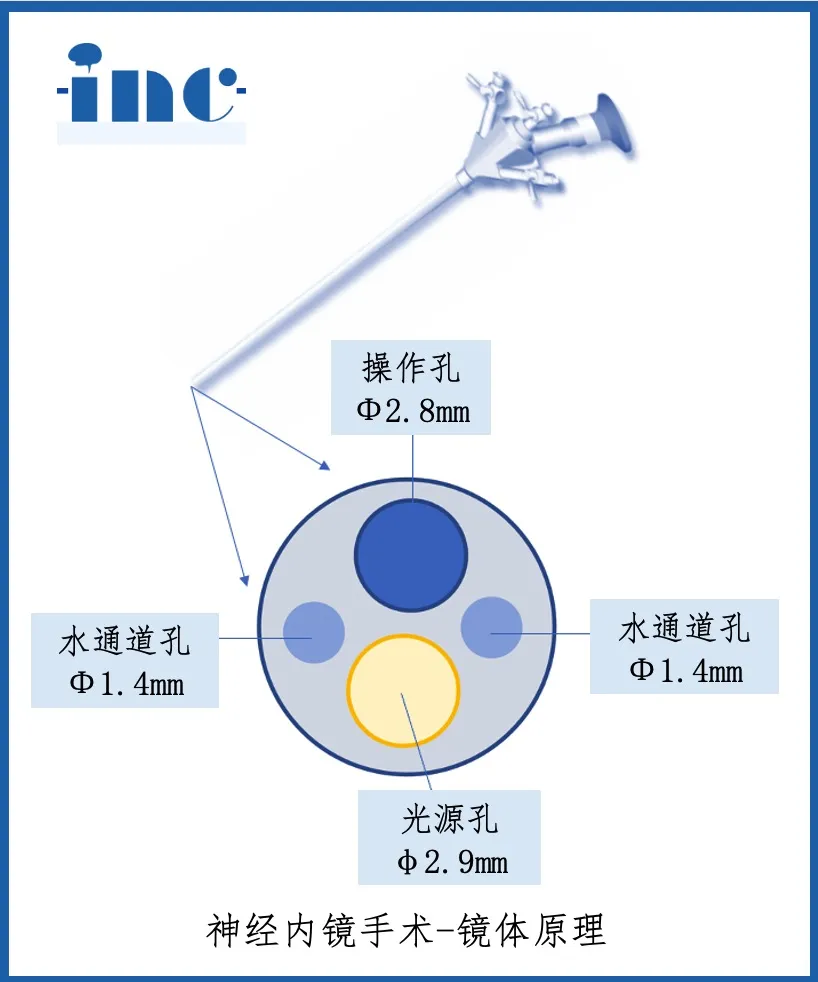
颅颈交界区肿瘤手术入路选择指南
福教授认为,针对颅颈交界区不同类型肿瘤,需选择不同手术入路。
对于硬脊膜内病变,包括脑膜瘤、神经鞘瘤及动脉瘤,远外侧入路可作为优先手术策略。
针对硬脊膜外肿瘤,可考虑前侧方入路。尽管此类肿瘤(如高发脊索瘤)可能侵袭硬脊膜内结构,但主要侵袭骨质,范围可从较低颈椎节段延伸至颈椎第7节段。
对于硬脊膜内外沟通肿瘤,内镜下经鼻扩大入路手术可作为治疗方案之一。
脊索瘤首选治疗为手术切除。早期诊断和彻底切除可降低复发率,增加长期控制机会。手术方法包括广泛切除、边缘切除和部分切除。病灶广泛、彻底的切除可获得最佳治疗效果和长期无病控制机会。
因此,治疗颅颈交界区脊索瘤时,尤其在初次治疗阶段,应慎重考虑,选择在该领域具备专业知识、高超技巧和丰富经验的医疗团队,力求实现广泛、彻底的手术切除。

 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号