
脊索瘤是一种源自胚胎时期残留脊索组织的局部破坏性肿瘤。虽然其病理特征显示为良性,但在生物学行为上却展现出类似“恶性”的特性,表现为强烈的局部侵袭性和较高的复发风险。
针对斜坡脊索瘤的治疗手段包括手术切除、放射治疗和化学治疗。由于脊索瘤具有浸润性和侵袭性生长的特性,手术中彻底切除肿瘤仍面临诸多挑战。同时,在大范围硬膜内切除手术中,可能会出现一些并发症(如脑干损伤、基底动脉受损、脑脊液漏等),这些并发症可能会影响到肿瘤的切除率。
在神经外科领域脊索瘤的治疗是备受关注的研究焦点
NCDB脊索瘤研究:手术仍然是主要手段
美国国家癌症数据库(National Cancer Database,NCDB)曾基于其所搜集的数据,发布了关于不同治疗方法对颅底和斜坡脊索瘤患者生存结果的影响的研究。

发布于《Journal of Neurological Surgery Part B: Skull Base》上的论文《Impact of Treatment Modalities upon Survival Outcomes in Skull Base and Clival Chordoma: An NCDB Analysis》(治疗方式对颅底和斜坡脊索瘤生存结果的影响:一项NCDB数据分析)
1. 研究背景
尽管最近的数据库已经考察了放疗、化疗和手术的效果,但在现代辅助治疗方法的背景下,尚未有研究对肿瘤切除程度与临床结果之间的关系进行深入分析。基于这些考虑,该研究在大样本数据库上开展了一项分析工作,旨在评估斜坡脊索瘤生存率的相关影响因素。
2. 研究内容
手术治疗是斜坡和颅底脊索瘤的主要治疗手段。研究人员对NCDB数据库的分析表明,86%的患者接受了手术切除治疗,其中包括经口入路。采用经鼻内镜技术可以实现更高比例的肿瘤全切除(GTR),其比例可达到50%至90%。随着内镜经蝶入路技术的出现和广泛运用,传统开颅手术的解剖学限制得到了显著扩展。内镜入路对于中线病变能够实现全切除,而内镜与开颅入路的结合可能更适合处理那些具有显著横向或向下延伸的肿瘤。
鉴于策略的多样性和手术干预的频率,发展证据支持的手术切除方法至关重要。既往评估轴向骨骼脊索瘤手术治疗的研究发现,骶骨和脊柱脊索瘤完全切除有助于降低局部复发率,因此建议尽可能在斜坡和颅底内实施整体切除手术。

Labidi等研究者对1050名患者开展了一项荟萃分析研究。研究发现,在这些患者中,脊索瘤实现全切除(GTR)的比例为39.9%,而全切除与降低复发风险相关。该研究中的患者队列5年无进展生存率(PFS)平均为49.9%,而5年总生存率(OS)平均为73.9%。
这些数据与Di Maio等人之前发表的观察性研究的荟萃分析结果相似,Di Maio的研究中GTR队列的5年PFS为50.8%,5年OS为78.4%。Labidi等人的研究还指出,相较于部分切除,完全切除肿瘤能够显著提升5年PFS 20.5%,并减少死亡率达5.85倍。
尽管基于全转录组分析的靶向治疗正在探索中,研究的潜在靶点涵盖了表皮生长因子受体、c-Met和HER2/neu途径,但斜坡和颅底脊索瘤通常不采用化疗作为常规治疗方法。
与既往研究结果一致,与历史研究结论相吻合,体积较大(直径≥5厘米)和年龄较高(≥65岁)的患者的总生存期(OS)相对较短。由于邻近关键结构,较大体积肿瘤对手术切除和放射治疗都具有更大的挑战性。邻近视神经和脑干与局部高复发率尤其相关。先前的NCDB分析表明,年龄大于60岁是颅底脊索瘤生存率降低的独立风险因素,这与此研究结果一致。
3. 研究结论
手术依然是颅底和斜坡脊索瘤治疗的主要手段。高龄和肿瘤体积增大都是总生存期(OS)不良预后的预测因子。对于颅底脊索瘤的治疗,普遍共识是追求在安全范围内的最大程度切除,而辅助性放疗的应用通常取决于手术切缘的情况。对于这些治疗上具有挑战性的肿瘤,采用多学科协作的方法对于提升治疗效果至关重要。

而INC国际神经外科医生集团旗下世界神经外科顾问团(WANG)成员、世界神经外科联合会(WFNS)颅底手术委员会前主席Sebastien Froelich教授(塞巴斯蒂安·福洛里希,“福教授”)的研究成果也与该论文的结论不谋而合。福教授的脊索瘤研究系列有其独特优势:研究在一个多学科颅底中心进行,由既擅长内镜经鼻入路手术又精通开颅手术的神经外科医生进行治疗,并且对这些患者进行了长期而稳定的随访(平均随访时间为59.2个月)。
福教授及其神经外科手术团队拥有着国际上较大的脊索瘤患者群,他们专注于研究脊索瘤已有20余年,至今成功处理了近300例脊索瘤案例,其中超过80%属于治疗难度较高的颅底和颅颈交界处脊索瘤。目前,福教授团队正在与专注于分子学、生物学和遗传学的实验室进行合作,开展一系列的基础研究和临床实践,以探索关于脊索瘤的治疗方法。
福教授团队曾对自1991年至2020年间在其医院接受手术治疗的斜坡和颅颈交界区脊索瘤病例进行了回顾性研究,总结了他们29年来在治疗斜坡和颅颈交界区脊索瘤方面的经验。


研究结果表明,尽可能进行最大范围的切除至关重要,完全切除与次全切除在预后上存在显著差异。完全切除的比例达到了78.1%,而术后辅助质子治疗的效果也显著优于常规放疗。
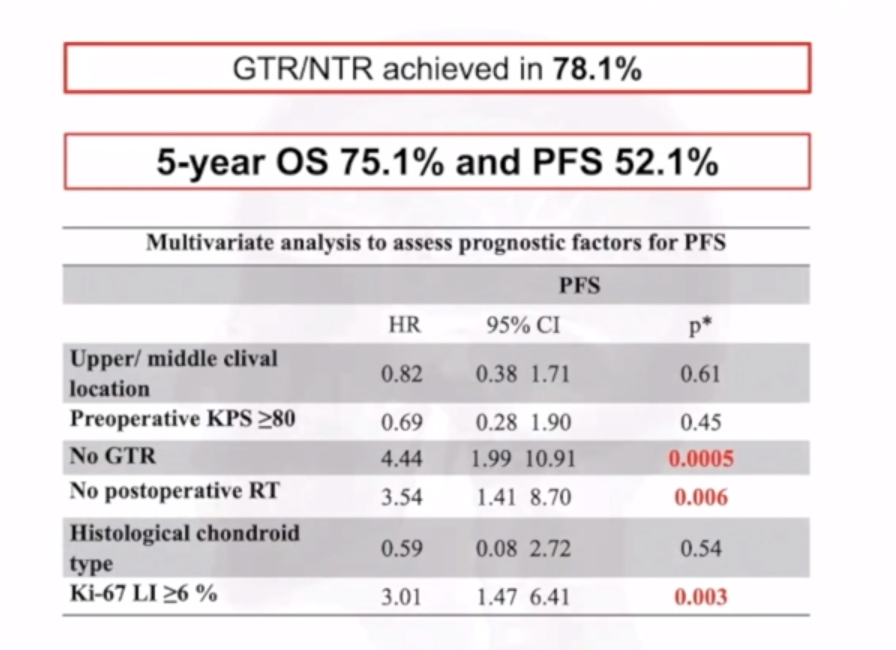
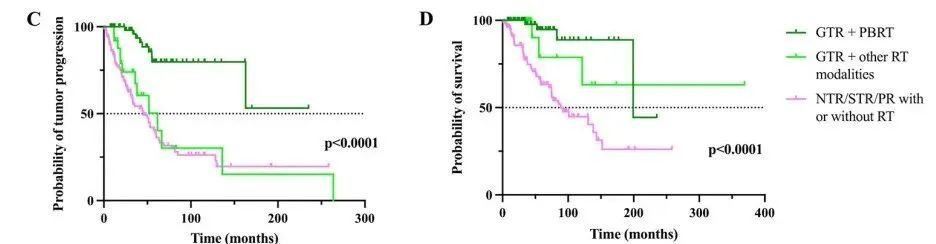
研究数据进一步表明,完全切除肿瘤并辅以质子治疗的患者预后较佳。根据切除范围和辅助放疗的Kaplan-Meier生存曲线显示:无进展生存率(图C)和总生存率(图D)。与其他治疗策略相比,接受全切除联合质子放疗的患者,其无进展生存率和总生存率均有显著提高。
福教授特别指出,脊索瘤患者初次治疗的重要性不容忽视。由于初次治疗时,患者的手术相对简单,脊索瘤的切除可以说是一次性的关键操作。一旦首次手术未能妥善进行,后续治疗将面临极大挑战。此外,若解剖标志丧失,将对手术的顺利进行和肿瘤的完全切除带来极大的难度。
福教授:高剂量质子治疗和断层放疗
除手术切除之外,福教授也在开展关于脊索瘤其他治疗策略的研究,包括质子治疗和断层放疗这两大方案。

发布于《《High-dose proton therapy and tomotherapy for the treatment of sacral chordoma: a retrospective monocentric study》(高剂量质子治疗和断层放疗治疗骶骨脊索瘤:一项回顾性单中心研究)
1. 研究目的
评估骶骨脊索瘤采用质子治疗(PT)和/或调强放射治疗(IMRT)的疗效与毒性,结合手术治疗或仅放疗,以提升肿瘤的局部控制率和总生存期(OS)。
2. 研究方法
在2005年11月至2018年6月的时间段内,居里研究所对41名骶骨脊索瘤患者进行了放射治疗。其中,13例患者仅接受了放疗,而28例患者接受了质子治疗与调强放射治疗的联合方案。11例患者进行了局部放疗,另外30例患者则是在手术后接受了放疗。
3. 研究结果
在46个月的中位随访期间(随访范围为0-125个月),共记录到8例局部复发和7例远处转移(主要是骨骼和肺部)。2年和5年的局部复发率分别为11.4%(置信区间0.65-22.2%)和29%(置信区间10.5-47.4%)。在随访期间,共有10例患者死亡(占比24.4%)。估计的2年和5年生存率分别为91.4%(置信区间82.5-100%)和74.5%(置信区间59.4-93.5%)。
纤维化、马尾综合征和疼痛是晚期最常见的毒性反应。与质子治疗联合调强放疗组相比,单独放疗组中急性膀胱炎、晚期膀胱炎和晚期直肠炎的发生率显著更高(风险比HR = 0.12.置信区间95% [0.01-0.90.p = .04])。这一比较证实了质子治疗在保护直肠和膀胱、减少放疗损伤方面的优势。
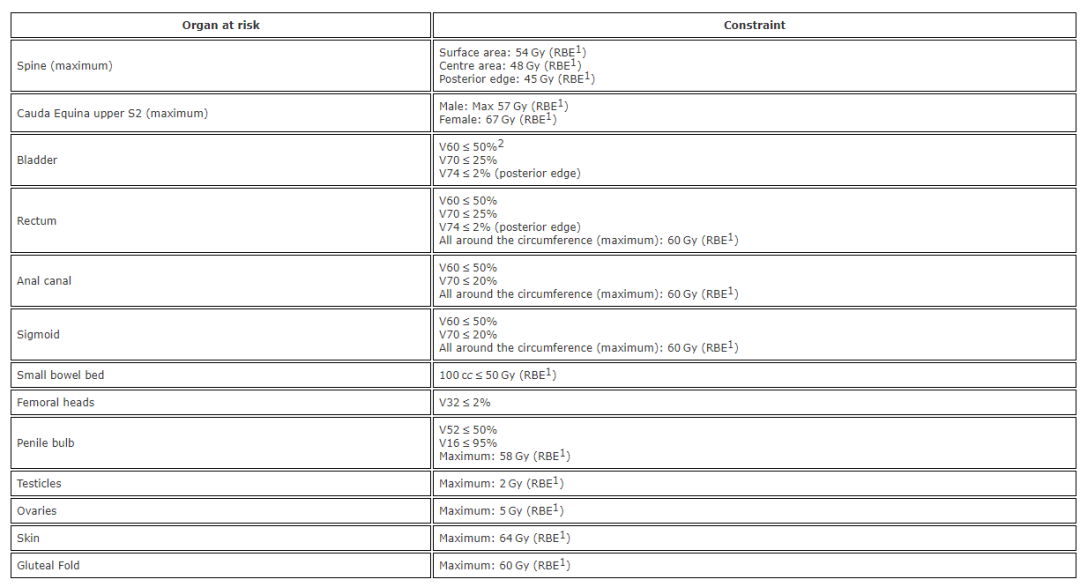
RBE:相对生物有效性
V60 < 50%:接收60gy的体积不能超过50%
4. 研究结论
放射治疗在提高骶骨脊索瘤局部肿瘤控制方面扮演着关键角色,而质子治疗与放疗的联合应用能够有效保护危险器官,进而减少放疗引起的晚期毒性反应的发生率。
本项研究显示,手术结合质子治疗或放疗是治疗脊索瘤的一种优良方案,能够降低晚期毒性风险。然而,这一发现需要在更多患者中进行的前瞻性研究中得到进一步验证。
相关阅读
【福医妙手】INC国际福教授脊索瘤案例十一|33岁,斜坡脊索瘤,术后五年无复发
INC国际“双镜手术”大咖福教授颅底脊索瘤手术案例:经鼻内镜和开颅入路如何选择?
“颅底和颅颈交界区脊索瘤的治疗”——INC国际福教授神外大师课程内容分享

 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号