在传统手术室中使用导航系统的影像引导神经外科手术在许多脑膜瘤的治疗中重要,因为它可以定位肿瘤及其周围的关键结构。术中成像是一个有用的进一步发展,因为它补偿了大脑移位,允许准确的导航,并在病人离开手术室之前提供了手术操作的验证。目前提供实时成像的术中成像方式有计算机断层扫描(CT)、磁共振成像(MRI)和超声。其他的方法可能通过细胞技术来帮助定义肿瘤,包括光动力成像、无线电免疫成像、ala或其他材料的红外成像。这些地扩展了外科医生的能力,但这里不讨论。
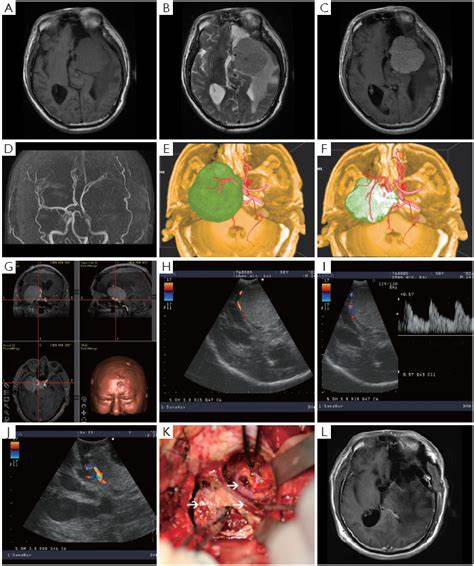
目前的无框架导航系统在传统的或能定位肿瘤具有很高的准确性,甚至可以跟踪手术领域内手术器械的运动。它们通常涉及红外或磁性传感器,这些传感器与连接到骨骼固定装置的接收器有关。小切口,保留功能区,以及干净的切除边缘可以使用这些技术。
脑组织移位可能是由于脑脊液移位、肿瘤切除时肿瘤体积减小、动脉性二氧化碳分压改变以及脑脊液(CSF)在硬脑膜打开后丢失所致。它使得术前图像的指导具有潜在的和可变的不准确性。术中,硬脑膜打开后1小时内,记录到大于10mm的脑表面变形。在脑积水或脑实质体积丧失的情况下,这种移位所引起的误差可能更大。术中成像部分是为了克服大脑移位的影响。
术中MRI在脑膜瘤手术应用逐渐兴起
近年来,在切除肿瘤的显微外科时代兴起后,神经外科医生开始考虑一种更谨慎的方法,以保留甚至好转功能为重点,而部分切除侵袭性脑膜瘤后的辅助立体定向放射治疗被认为是顺利合适的。然而,手术不仅对可完全切除的病变至关重要,而且对部分切除的病变也至关重要,以减少症状性肿块效应和放疗潜在的辐射剂量危害。此外,切除率可能与无进展生存期和相关的临床条件有关。一些重要的方面可能会影响手术的全切。复发/残留脑膜瘤切除范围的另一个限制因素可能是肿瘤边界不清,以及关键神经血管结构附近存在瘢痕组织。在这种情况下,使用iMRI来检查残余肿瘤可能会提高切除范围。

术中MRI可以对手术过程中的变化进行多平面成像,准确的导航,对出血等并发症的即时评估以及计划切除的验证。
术中磁共振成像在脑膜瘤治疗中的作用研究一则
33个月的时间里,使用iMRI用于术中检查治疗了19例鞍旁脑膜瘤。纳入标准为有或无海绵窦侵犯的鞍旁区定位。手术时的中位年龄为49岁(范围为15至71岁);女性14例,男性5例。我们根据肿瘤的原发部位对其进行了分类:5例鞍结节,5例斜坡,9例海绵窦脑膜瘤。
术中磁共振成像提高脑膜瘤顺利切除率
重点研究了在iMRI环境中进行手术的19例患者。12例(63%)患者在一开始iMRI使用时达到了术前目标,而7例(37%)患者在一开始iMRI扫描后仍继续手术。7例患者中,2例一次iMRI表现为残余病灶,达到顺利切除,部分切除为全肿瘤切除。在其余5例患者中,一开始使用iMRI进行手术后,切除肿瘤体积平均提高了33%。这一过程改变了平均术后肿瘤残余大小从24.826立方厘米到8.089立方厘米的体积的转变。
脑膜瘤手术,可累及运动皮层和引流静脉,并经常导致神经功能缺损。在这种功能区域进行脑膜瘤的手术切除仍然是神经外科医生面临的较大挑战。许多前沿的技术,包括多个术前静脉图像计划和术中神经导航,已允许鉴定重要的功能皮质和重要的静脉结构,以较大水平地切除肿瘤并较大水平地减少重要结构的损伤。术中电监视器和脑映射近年来对于脑肿瘤切除术已经得到普及。在肿瘤切除过程中保护这些正常结构,并且是保持正常功能的关键。
除了国际前沿的医疗技术,技术高超的神经外科医生才是较关键的。在国际上,在脑膜瘤高切除手术上,INC国际神经外科顾问团之德国巴特朗菲教授(WFNS教育委员会主席)、法国Sebastien Froelich教授(WFNS颅底手术委员会主席)、美国William T.Couldwell教授(国际神经外科学院院长)是做的好的,在国际神经外科也。他们均在神经外科从医几十年,有着丰富的经验,而且都是从国际一流的医学院博士毕业,其所在的医院也是国际前沿的医院。
国际一流的设备技术加上国际神经外科手术教授,即使是5cm的脑膜瘤,仍然是会得到患者理想的结果的。INC国际神经外科医生集团作为专注于神经外科领域的专家学术交流的医生集团,旗下国际神经外科顾问团拥有10多位像德国巴特朗菲教授、法国Sebastien Froelich教授、美国William T.Couldwell教授这样的国际神经外科不同细分领域的国际专家,除致力于国内外神经外科学术、技术交流之外,也将为国内脑膜瘤、胶质瘤、听神经瘤、脑海绵状血管瘤等患者进行远程咨询,提供关于其病情的国际前沿咨询策略与手术方案,且帮助患者安排到相关教授所在的国外医院接受前沿治疗,即便是在当前疫情期间,国内患者也可足不出户,较快48小时内获得INC国际教授的咨询意见。

 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号