脑膜瘤复发时的临床症状主要取决于复发肿瘤的具体位置、体积大小及生长速度。症状表现可能与初次发病时相似,也可能因脑组织受压程度加重或神经损伤加剧而出现新症状。
脑膜瘤常见临床症状可分为以下几类
癫痫发作
约30%的颅内脑膜瘤患者在术前存在癫痫发作。肿瘤位于非颅底区域(如脑半球凸面、大脑镰/矢状窦旁)及伴有瘤周水肿的患者癫痫发作风险较高。
局灶性神经功能缺损
特征性神经系统局灶损伤由特定部位肿瘤引起,包括:
视觉功能变化
累及视觉通路的脑膜瘤常引起视觉变化,但易被漏诊。

● 鞍旁脑膜瘤可能导致视野缺损
● 鞍旁脑膜瘤或额叶下脑膜瘤可引起Foster-Kennedy综合征,表现为一侧眼视神经萎缩、对侧眼视乳头水肿
● 视神经鞘脑膜瘤可导致单侧进行性视力丧失,易误诊为视神经炎
● 海绵窦脑膜瘤可能引起轻微眼外肌运动无力
听觉或嗅觉功能丧失
桥小脑角脑膜瘤可引起感音神经性耳聋。嗅沟或蝶骨嵴脑膜瘤压迫嗅束可能导致嗅觉丧失。
精神状态改变
巨型额叶下脑膜瘤或蝶骨嵴脑膜瘤可能引起情感淡漠和注意力不集中等精神状态变化。体积相当甚至更大的小脑幕切迹和脑室内脑膜瘤有时无症状,为偶然发现。
肢体运动功能障碍
不同部位的脑(脊)膜瘤可引起特征性肢体无力:
● 生长在大脑镰并压迫运动区的矢状窦旁脑膜瘤可在无脊髓病变情况下引起双下肢无力
● 枕骨大孔脑膜瘤可能引起隐匿性进展:首先同侧上肢无力,随后同侧下肢无力,进而对侧下肢和上肢无力,易误诊为多发性硬化
● 脊膜瘤通常表现为进行性下肢无力和麻木
梗阻性脑积水
颅后窝较大肿瘤可引起梗阻性脑积水,表现为视乳头水肿和典型清晨头痛。
临床病例分析
案例1:脑膜瘤术后7年复发伴症状加重
53岁男性患者Leo,7年后脑膜瘤复发,侵犯海绵窦等颅底多个部位,症状较首次发病更严重。
2012年,患者因嗅觉减退、视力下降检查发现右侧梅克尔腔脑膜瘤接受手术。7年后肿瘤复发,出现严重V1(嗅神经)、V2(视神经)和V3(动眼神经)感觉减退和疼痛,症状较术前加重。MRI显示肿瘤大面积复发,延伸至海绵窦(CS)、后颅窝(PF)、蝶窦(SS)、翼腭窝(PPF)和颞下窝。
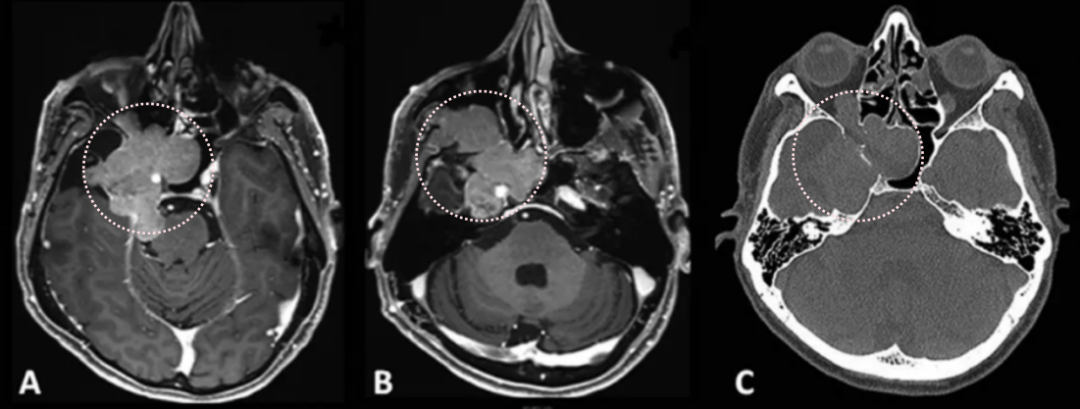
术前影像显示:
(A) 轴位T1加权钆增强MRI显示脑膜瘤延伸至后颅窝、海绵窦、眼眶和蝶窦
(B) 肿瘤延伸至中颅窝、翼腭窝和颞下窝
(C) 轴位CT显示蝶骨大翼侵蚀和蝶窦受累
肿瘤位于颅底深处,被颈内动脉、海绵窦和脑干等重要结构包绕。INC国际神经外科顾问团成员、WFNS颅底手术委员会前主席Sebastien Froelich教授采用显微镜+神经内镜双镜联合技术完成脑膜瘤全切。
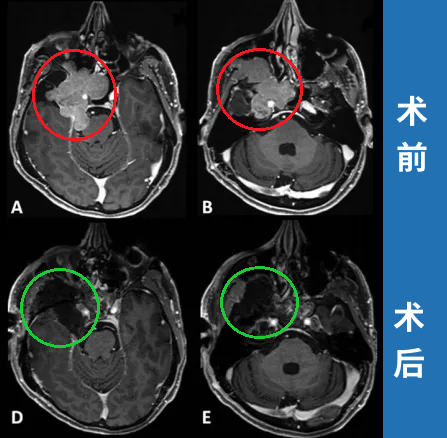
案例2:脑膜瘤术后11年复发首发视力下降
2005年,75岁女性患者行右侧海绵窦脑膜瘤切除术。11年后左眼视力持续下降,检查发现新脑膜瘤压迫视神经管下侧。
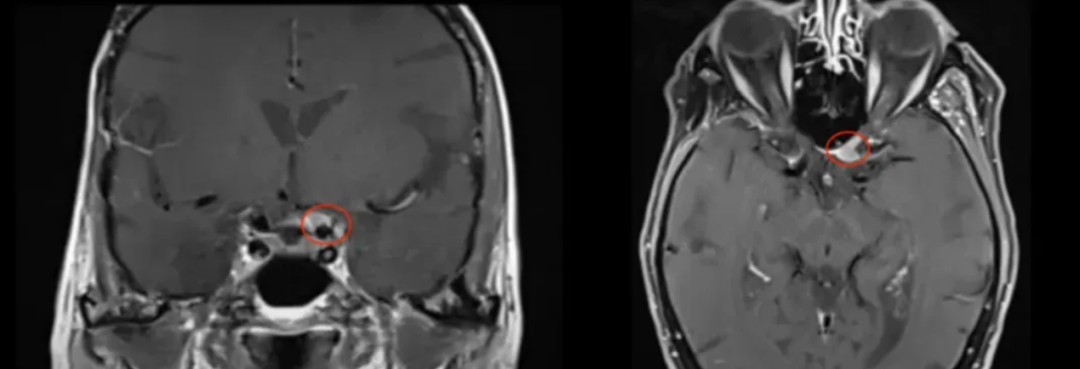
86岁高龄患者选择手术治疗。Froelich教授采用内镜辅助右额下入路肿瘤全切术,实现辛普森II级切除。术后视觉功能显著改善,嗅觉功能保留完整,无脑脊液漏发生。
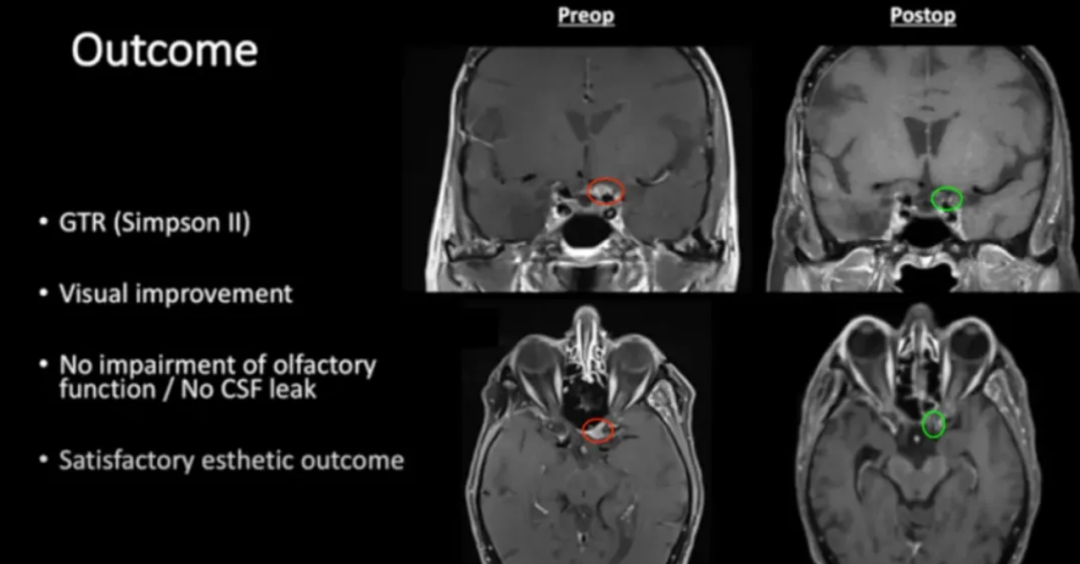
术前及术后MRI对比显示肿瘤完全切除。
脑膜瘤复发治疗策略
对于初始治疗后局部复发的脑膜瘤患者,治疗方案包括再次手术和/或放疗。处理原则与新发脑膜瘤相似。
多数复发位于原发部位或放疗相邻区域。虽然大多数复发见于术后2-3年内,但晚期复发并不少见。中枢神经系统内硬脑膜其他区域或脊膜的远处复发更常见于非典型或恶性脑膜瘤。
术后和放疗后复发危险因素包括:组织学3级、脑和/或骨受累、增殖指数升高。某些分子遗传学改变也可能预示更差生物学行为。
研究显示复发性非典型脑膜瘤治疗失败率高,总生存期与恶性脑膜瘤相似或更差。因此脑膜瘤的首次手术至关重要。
立体定向放射外科(SRS)副作用较小,但未治疗的瘤床面临高复发风险。特定患者可选择SRS获得有限疾病控制,如对综合放疗耐受性差的虚弱/老年患者,或预计生存期有限的患者。

 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号