脑膜瘤病理报告上都会列出Ki67这一项。它通常用百分数表示,数值范围从0%到100%。多数患者知道这是判断肿瘤恶性程度的指标,但往往搞不清楚它到底和预后有什么关系。
Ki67的科学解释
通俗地讲,Ki67的数值越高,肿瘤的恶性程度就越高,侵袭性也越强。这背后的原理是什么?
很多人误以为,肿瘤之所以长得快,是因为癌细胞分裂速度变快、细胞周期缩短了。这个想法其实大错特错!实际情况恰恰相反,癌细胞的分裂反而变慢了,细胞周期甚至比正常细胞还要长。那为什么肿瘤还能迅速长大?原因在于,处于生长期的肿瘤细胞数量明显增多了,越来越多的肿瘤细胞进入生长状态,肿瘤自然就发展得飞快,很快超过周围正常组织的生长速度。
Ki67标记的是处于生长周期中的细胞,阳性率越高,说明处于生长期的肿瘤细胞比例越大,肿瘤生长就越快。举个例子,如果某人的Ki67为30%,就代表在活检取到的所有恶性组织细胞中,有30%的细胞正处于生长状态。这个比例越高,肿瘤生长当然就越迅速。
研究背景
Ki-67指数在脑膜瘤中与WHO分级呈正相关,并且在众多研究中都被证实与复发相关,但它的临床实用价值始终存在争议。Ki-67指数能否在WHO分级和切除范围这两个基础指标之上,再额外提供有独立价值的预后信息,目前仍需进一步验证。
INC国际神经外科大咖在内的多位专家,共同分析了来自国际PERNS队列的数据,覆盖42个医疗中心、1989年至2019年间确诊的5050例颅内脑膜瘤患者,所有人都接受了手术切除且未接受术后放疗。研究重点聚焦Ki-67指数在术后最长10年内的预后预测准确性。
核心研究结果
结果显示,Ki-67指数的预后价值会因WHO分级和Simpson分级划分的亚组不同而存在差异:
WHO-2级对比WHO-1级:在Simpson分级相同(1-3级)的患者中,Ki-67指数对10年复发风险的预测准确性,在WHO-2级肿瘤中明显强于WHO-1级肿瘤。
Simpson分级的影响:在WHO-1级和WHO-2级脑膜瘤中,Ki-67指数的预测准确性随着Simpson分级(1-3级)数值的增加而提升。
Simpson 4级切除:无论WHO分级如何,均未观察到Ki-67指数具有预测价值。

注:Simpson分级至今仍是脑膜瘤复发的关键预测因素(国际通行标准)
WHO脑膜瘤分级标准(2021年WHO CNS肿瘤分类法)
1级:良性亚型。
2级:具有中等进袭性行为,通常表现为组织学的不典型性。
3级:表现出进袭性的恶性行为。
研究表明,Ki-67指数必须结合脑膜瘤的分级和切除范围来综合解读,只有这样才可能有助于完善脑膜瘤患者在术后10年内的个体化监测策略。需要指出的是,研究结果无法外推至10年以后,尤其是Ki-67指数低且Simpson 1级切除的WHO 1级脑膜瘤。
研究图解说明
Ki-67指数解读的具体运用
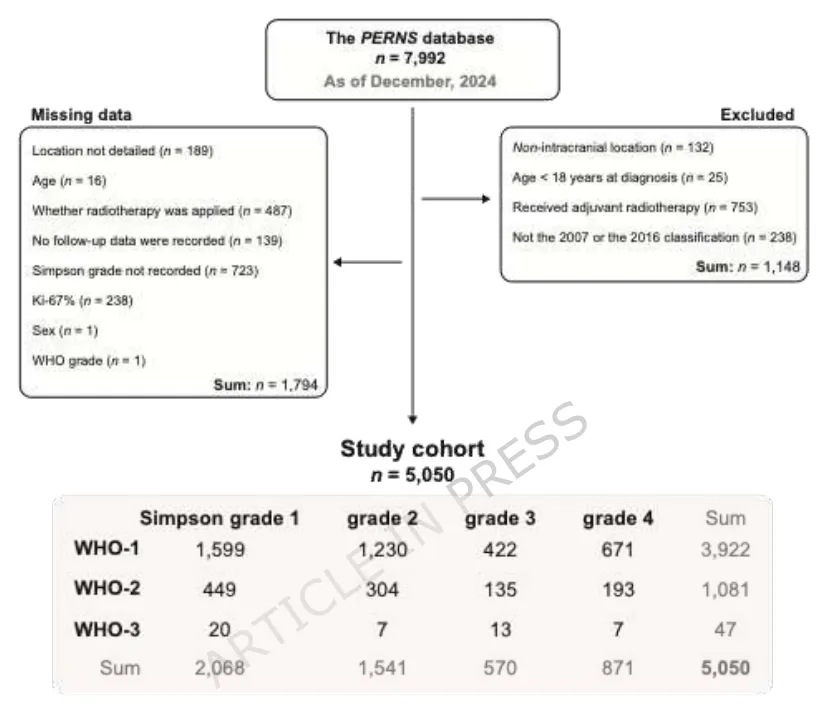
图 1.生成研究人群的流程图。
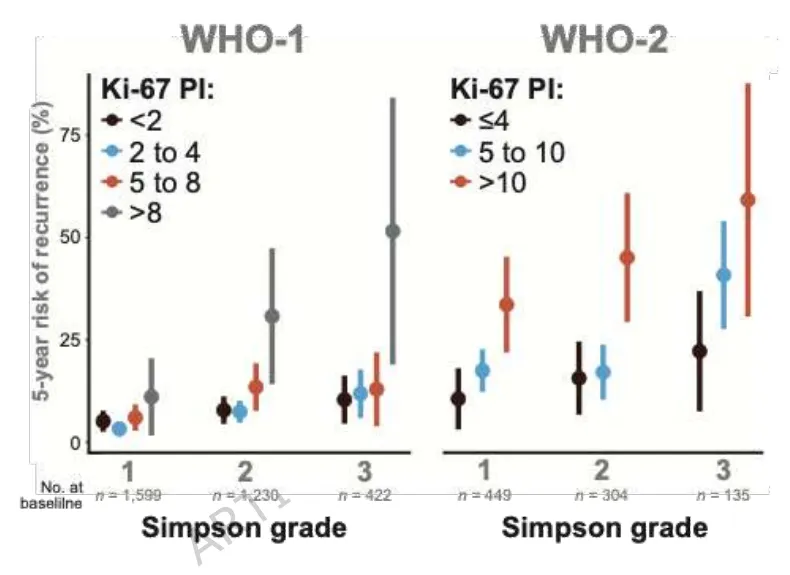
补充图 1.基于WHO分级和Simpson分级分层,根据不同Ki-67指数分位数组别计算的5年复发风险。选择5年时间点是因为超过此时间点后样本量减少。
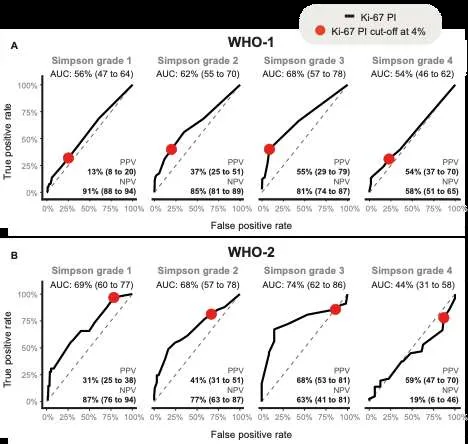
图 2.Ki-67指数在检测术后10年复发方面的预后价值。该分析按WHO-1级和WHO-2级脑膜瘤内的Simpson分级亚组进行分层,其中PPV和NPV由4%的界值得出(红点)。A: WHO 1级脑膜瘤。B: WHO 2级脑膜瘤。
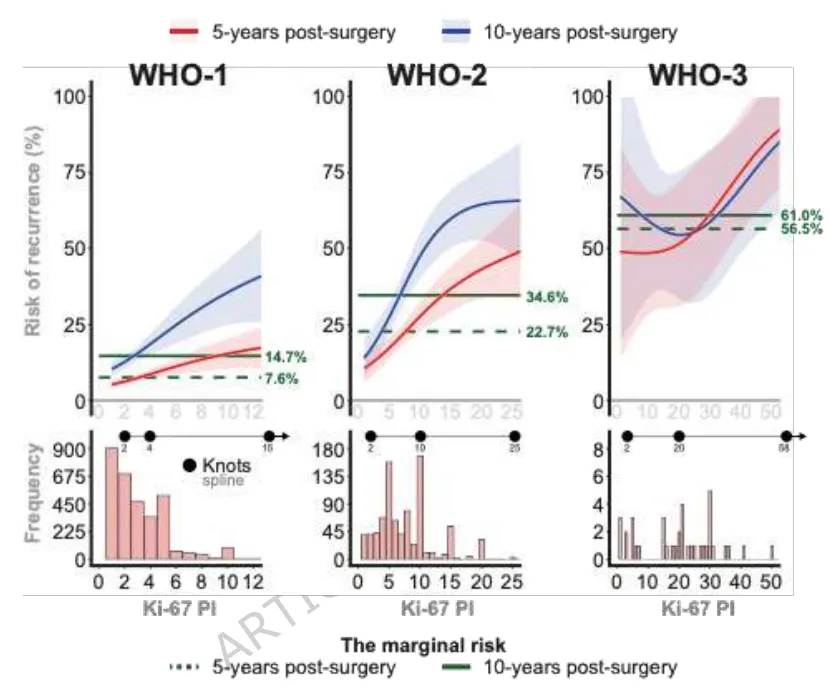
图 3.A: 不同WHO分级术后5年和10年的Ki-67指数复发风险。采用样条函数的灵活建模,节点位置取决于Ki-67指数的亚组特定分布,如曲线下方的直方图所示(B)。图中展示了各WHO分级的边际风险,即未经调整的总体平均复发风险。
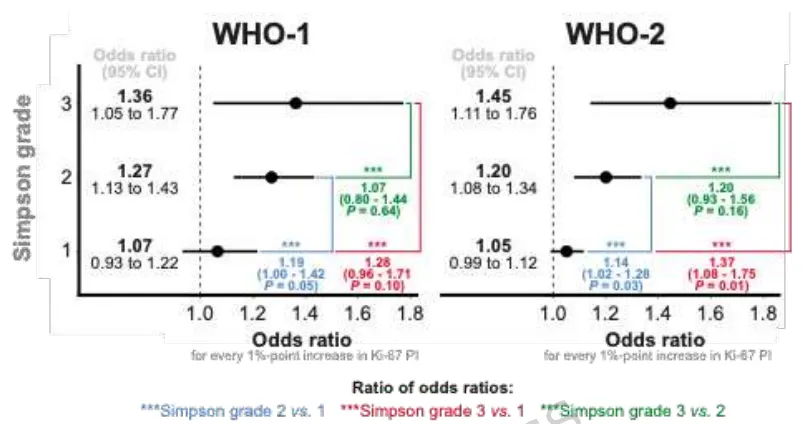
图 5.Ki-67指数及其与复发风险的关联取决于Simpson分级和WHO分级。该分析调整了年龄组(<50岁, 50-70岁, >70岁)、性别、Simpson分级、Ki-67指数、诊断年份(<2001年, 2001-2006年, 以及 ≥2007年)和颅内位置。
这项回顾性多中心研究纳入了5050例仅接受手术治疗的原发性脑膜瘤,研究发现,Ki-67指数的解释应结合WHO分级和Simpson分级,因为其预后价值在这些亚组中并不一致。
关键结论:
对于Simpson分级相同的患者,WHO 2级患者中Ki-67指数和复发风险之间的关联要强于WHO 1级患者。
这个结果只能看到术后10年内的情况。
达到Simpson 1级切除的WHO 1级患者,Ki-67指数的意义不大。
在Simpson 4级次全切除术后,Ki-67指数不影响预后相关预测(可能反映了与次全切除相关的高复发风险)。
优化随访策略的生物标志物
一个关键发现是,平均至复发时间与基于Ki-67指数分位数、Simpson分级和WHO分级定义的亚组之间存在强关联。这些结果表明,将Ki-67指数与切除范围结合,可能为更精确地制定个体化术后监测策略提供一个实用机会。
实际应用举例:
Ki-67指数高+(镜下)次全切除:早期强化随访。
Ki-67指数低+大体积全切除:避免不必要的影像学检查和门诊随访。
高Ki-67指数+高Simpson分级的WHO-1级:早期几年进行密切监测。
低Ki-67指数+低Simpson分级:可能数年无需重新评估。
关于Ki-67临界值
很多患者关心的一个问题:Ki-67指数是否有一个临界值?
事实上并不推荐使用Ki-67临界值。
最终结论
研究结果强调,为了获得最佳的预后效用,Ki-67指数的解释应结合切除范围(Simpson分级,且在WHO-1级和WHO-2级内),因为其预测价值在这些亚组中并不一致。
然而,当与切除范围结合使用时,Ki-67指数似乎提供了有价值的信息,可用于更好地个体化患者随访。
重要发现:Ki-67指数>8%的WHO-1级脑膜瘤,表现出与WHO-2级和WHO-3级病例相似的复发风险和平均至复发时间。
研究无法外推10年以后的复发风险,这对于Simpson 1级切除且Ki-67指数低的WHO-1级脑膜瘤具有特别的相关性。

资料来源:INC国际神经外科医生集团旗下组织世界神经外科顾问团(WANG)成员Tiit Mathiesen教授等发表论文:《The Ki-67 proliferation index and recurrence risk of intracranial meningioma: a multicenter, retrospective cohort study of 5,050 patients》



 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号