海绵状血管瘤病因有哪些?颅内海绵状血管瘤的确切发病率尚不清楚。来自尸检研究、临床MRI研究和为非临床目的进行的脑部MRI研究的预估表明其患病率为0.16%至0.9%。在一项以人群为基础的研究中,对50至89岁的病人进行了非临床目的的MRI检查,海绵状血管瘤的发病率约为1/200,但只有1/2700的患者有相关症状。患者较常见的是在30-50岁之间就医,但患者可能在婴儿期和儿童期就已存在该病灶。
尽管较初被认为是先天性病变,但现已知海绵状血管瘤是获得性的,许多报告证实了MRI检查结果正常的患者后来发展成了海绵状血管瘤。有数据显示,随着年龄的增长,海绵状血管瘤的发病率越来越高,这也支持了后天的病因。
大约80%的患者是散发病例。通常情况下,患者会有一个单一的病变,往往同时伴有发育性静脉异常(DVA)。一些数据支持DVA在影响出血风险方面的潜在作用。大约30%的散发性海绵状血管瘤患者在标准MRI序列中会有相关的发育性静脉异常。
多达20%的病人是家族性病例。导致家族性海绵状血管瘤的3种已知的蛋白编码基因是:KRIT1(CCM1)、Malcavernin(CCM2)和PDCD10(CCM3)(见图3)。这些基因调节参与内皮细胞紧密连接的稳定性、细胞增殖和血管生成的信号通路。家族性海绵状血管瘤通常以不伴相关发育性静脉异常的多发性海绵状血管瘤为特征,但也存在与发育性静脉异常相关的家族性海绵状血管瘤的少见病例。
存在多个病变的患者或单一病变合并家族史的患者应考虑进行遗传咨询和检测。家族性患者也可能有皮肤病变(毛细血管静脉畸形)和视网膜血管瘤。家族性患者可能以大约每2年1次的速度出现新的CM病灶。儿童期发病的患者发生脑出血的风险更大,并可能有其他系统性疾病,包括脊柱侧弯、脑膜瘤、星形细胞瘤和前庭神经鞘瘤(听神经瘤)。
毛细血管扩张症和海绵状血管瘤可能在脑部或脊髓放射性照射(包括立体定向放射手术)后2至20年内发生。海绵状血管瘤常在放疗的端口发展或在全脑照射的情况下更弥漫性地发展。放射性海绵状血管瘤患者经常会形成多个病灶。
海绵状血管瘤怎么治疗?
海绵状血管瘤是一种少见的血管畸形,属于中枢神经系统的良性血管畸形,属于隐匿性血管性脑损伤。当海绵状血管瘤在大脑中发生时,被称为大脑海绵状血管瘤(血管畸形),简称CCM,这是一种大脑内的“定时炸弹”。手术切除病灶是治疗海绵状血管瘤的根本方法。当患者出现明显的症状或者活动性出血(即使只有一次)的情况下,手术治疗是患者的选择。但当脑海绵状血管瘤位于脑干、脊髓、丘脑等被称为神经外科“手术禁区”的重要部位时,手术切除的难度会大大增加。比如脑干部位密布着颅神经核团、上行及下行纤维束以及网状纤维等,脊髓部位紧邻椎管内动脉,稍有不慎会有瘫痪、高位截瘫甚至死亡风险。对于复杂疑难位置的海绵状血管瘤,就需要选择经验丰富技术高超的医生进行手术切除,尽力全切病灶,避免复发。
INC海绵状血管瘤治疗案例一则:
9岁女孩5cm脑海绵状血管瘤获全切
患者情况:9岁女童有多次全身性强直阵挛性癫痫发作及头痛持续6个月之病史。CT平扫显示左侧额叶深部钙化灶。MRI脑T1、T2、FLAIR像显示左额叶深部异质性病变[图2a和b]。根据这些发现,诊断海绵状血管瘤伴顽固性癫痫发作。手术过程:患者行左额部开颅术,病变完全切除(5×4cm大小),包括周围的胶质组织[图2c]。组织病理学诊断为海绵体瘤[图3]。
术后情况:这名儿童在9个月的随访中表现良好,没有任何癫痫复发。目前回归正常生活轨道
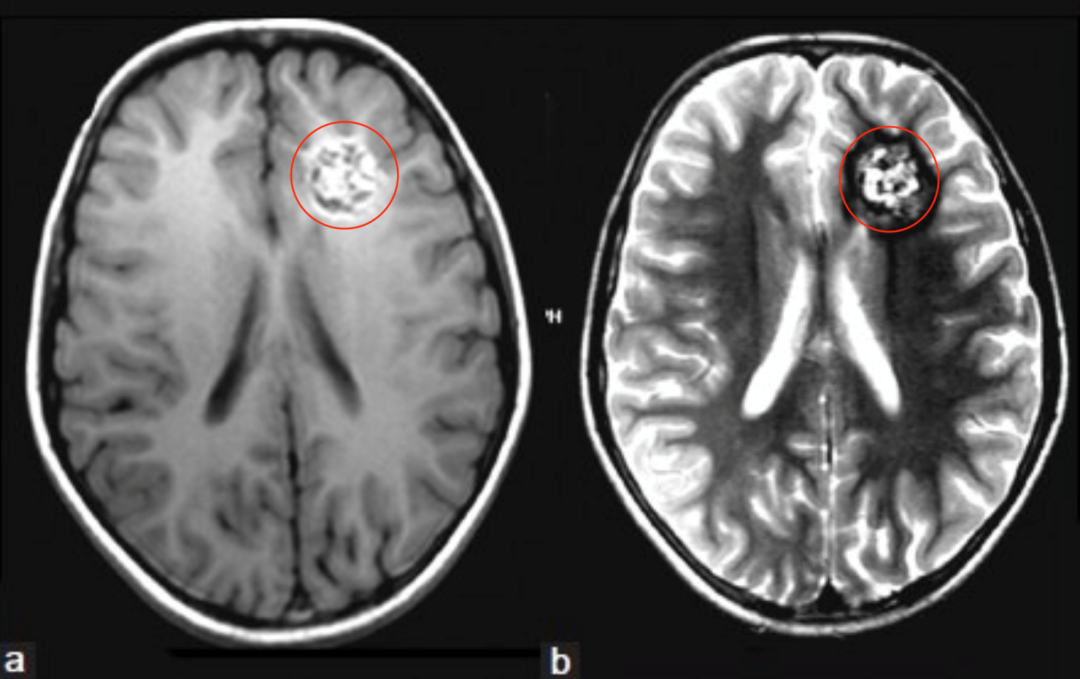
图2:(a)和(b)MRI T1W、T2W轴位图像显示混合信号的网状重要,代表不同退化状态的血液,注意T2W图像(b)中含铁血黄素的低聚晕
当国内的神经外科疾病患者面临着胶质瘤复发、脑干海绵状血管瘤难以切除等情况,都可以通过远程邮件或视频咨询的方式咨询INC国际神经外科医生集团旗下国际神经外科顾问团(WANG)里包括德国巴特朗菲教授在内的10多位国际神经外科专家,获得关于病情的国际前沿咨询办法,请教授提前评估国内/出国手术方案。

 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号