海绵状血管瘤约占总人口的0.5%。延髓海绵状畸形的发生率约为5%。通常患者有出血、高死亡率和高发病率的风险。根据出血和病变的程度,患者表现出各种症状。手术是治疗的主要手段。出血风险的发生率约为2.7%。再出血的风险约为21%。
海绵状血管瘤的手术切除通常选择在亚急性期,因为有利的解剖平面或胶质平面,但经历严重和进行性神经功能缺损并需要紧急手术干预的患者除外。颅神经和神经核标测的电生理监测应常规进行,并有助于术中获得精确的反馈信息,以避免关键结构的直接损伤。
通常,有三种不同的方法用于切除累及延髓的海绵状血管瘤:远外侧开颅术用于切除延髓外侧或前外侧部分或脑桥髓质交界处的病变;乙状窦后开颅术用于处理前外侧脑桥-延髓交界区的病变,是主要位于脑桥的病变,后枕下开颅术用于处理四脑室底或延髓后部的病变。根据软脑膜表现、脑干解剖标志、术中神经导航和核标测来确定顺利进入区。
延髓海绵状血管瘤手术风险大吗?手术的主要并发症包括主动或被动咳嗽反射缺失、面瘫、严重吞咽困难患者需要胃造口术、气管造口术和呼吸机相关并发症。脑干海绵状畸形,至少有一个先前的症状性出血或进行性神经功能缺损,具有明显的浅软膜或室管膜表现,是显微外科手术切除的良好候选,可以通过脑干表面的小切口而不穿过健康组织。
术中影像导航和扩散张量成像等新技术的应用可以好转患者的预后。然而,为了降低脑干核团和束损伤引起的术后发病率,对于那些深部病变的脑干海绵状畸形,完全切除并不总是目标。
13年脑干-延髓海绵状血管瘤病史,多次出血病情危急INC专家全切
30多岁的王女士,2008年的时候因头晕、呕吐,被送到当地医院就诊,检查提示脑干出血,住院治疗后恢复正常。2016年时头痛爆发,辗转上海、北京和湖南的多家医院进行治疗,确诊为颅内多发海绵状血管瘤,保守治疗效果不佳,王女士出现头痛、视力受限、肢体偏瘫、肢体发麻、吞咽困难等加重症状,检查结果提示患者的小脑有再次出血的危险。
经历了两次脑干出血的她一次比一次症状严重,再不手术,这颗脑内的“不定时炸弹”随时可能再次引爆,出血过多可能有很大的生命危险。但因为肿瘤长在脑干延髓部位,手术导致四肢瘫痪的风险大,这也是王女士发病13余年都未手术的原因。
家属不忍年轻的生命因此凋零,他们辗转联系到了INC国际神经外科医生集团,该集团旗下有一位德国巴特朗菲教授是复杂部位脑瘤切除手术方面的教授,在国内的病友圈,这位德国专家也,于是通过INC联系咨询了教授评估能否手术。巴教授回复可以为其进行顺利全切手术,术后不会造成新发的神经损伤。
恰逢巴教授于国内进行示范手术学术交流,于是教授在国内无锡二人民医院为王女士进行了手术,术前INC巴特朗菲教授进行了认真细致的准备,与国内的专家共同制定了手术方案。术中,INC巴特朗菲教授在市二院神经外科专家的密切配合下,凭借丰富的手术经验,避开颅内丰富的血管和神经,清晰地暴露出脑干部位的肿瘤病变,在确定顺利的情况下全切了肿瘤。
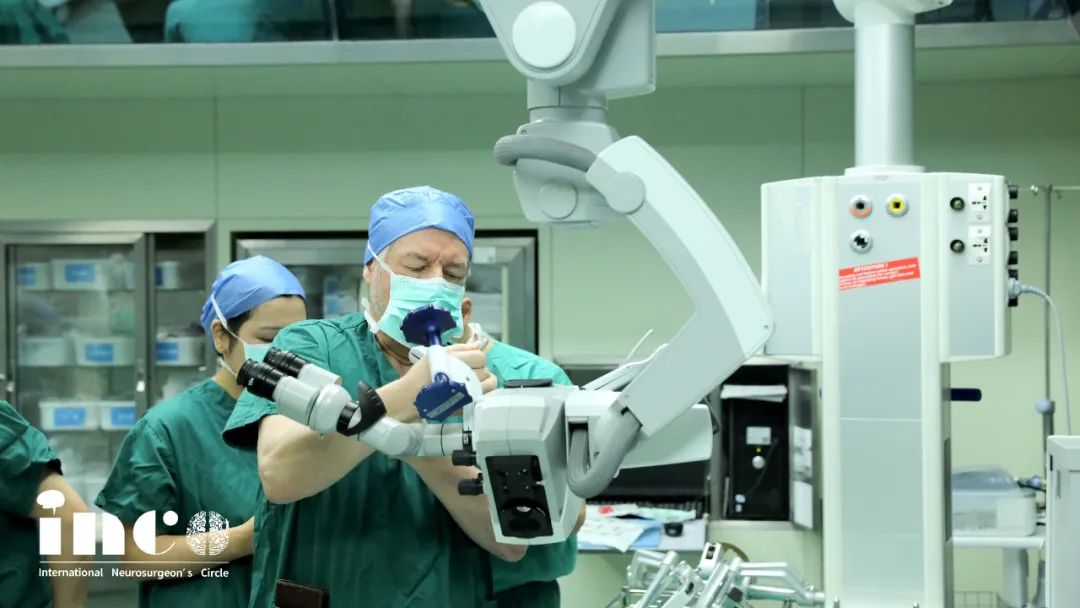
术前,调整显微镜及相关手术设备
术中,细致的手术操作一层层剥离肿瘤
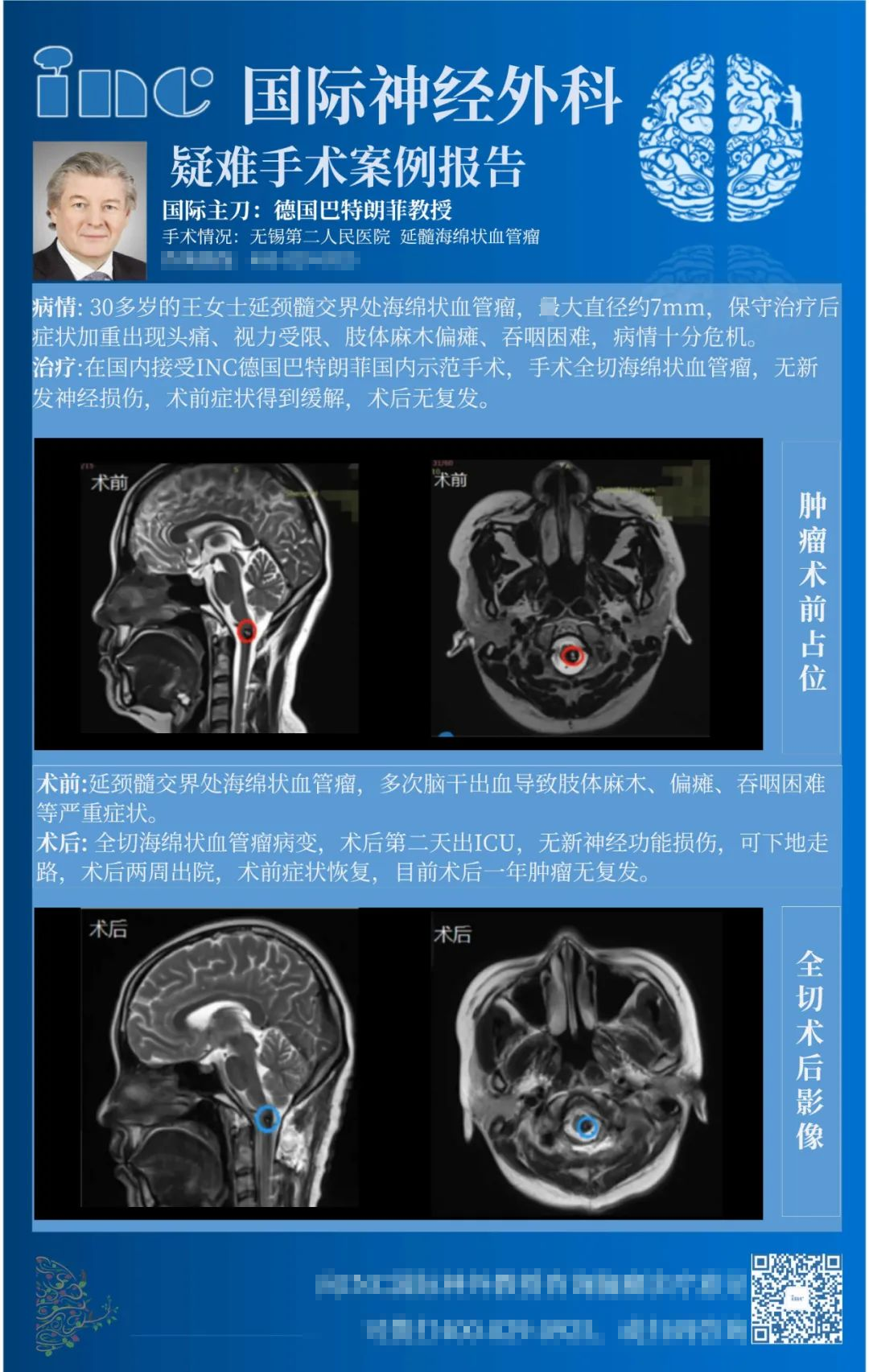
手术顺利结束,术中患者生命体征平稳。二天,患者即出ICU,无新的神经功能损伤,且可下地走路,术后两周,王女士出院,术前症状大为好转,恢复状态良好。术后MR显示病变得到全切,困扰王女士多年的脑血管疾病终于治愈,恢复正常人的健康和生活。

 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号