虽然大多数枕神经痛病例被认为是特发性的,它们可能与刺激的各种潜在原因有关,包括创伤和血管、神经原性、肌肉和骨原性原因。在继发性ON的血管原因中,C1-2 CM只被描述过两次。两个病例都表现出典型的神经痛表现,即持续疼痛。
海绵状血管畸形(CMs)是由扩张的正弦静脉通道组成的血管病变,由单层内皮排列而成,缺乏完整的血管壁。据报道,10-30%的脑海绵状血管瘤涉及脑干和小脑,中枢神经系统中5-10%的脑海绵状血管瘤发生在脊髓内,是在颈部。我们报告一例少见的继发于慢性粒细胞白血病的慢性粒细胞白血病患者,位于右后外侧C2颈髓。
相关阅读:原本瘫痪的25岁女孩,手术全切脑干海绵状血管瘤后,重新站了起来
个案报告
一位53岁的男性因为30年的异常性疼痛史而被咨询到我们这里,这种疼痛发生在右侧枕顶头皮的C2和C3神经,通常辐射到耳后和颈前外侧区域。疼痛主要分布在枕部头皮的C2皮区(图1a)。它的发作是阴险的,他不记得30年前任何突发事件。疼痛被描述为持续的挤压和挤压感,以及间歇性的电刺激和撕裂感。

图1:高位颈部海绵状血管畸形继发枕神经痛患者的疼痛分布图。黑色区域表示枕骨神经痛区域。枕神经痛术前分布在枕部头皮的高C2皮区,并沿C3分布、耳后和前外侧颈部放射异常性疼痛。继发性枕神经痛的术后分布。C2皮区持续疼痛和异常疼痛的强度和程度降低,C3皮区沿外侧颈部的异常疼痛消失。耳后区的异常性疼痛收缩并转移到C2分布的枕内侧头皮(箭头)。
检查时,疼痛分布区域出现明显的感觉过敏、痛觉过敏和机械性合金痛。没有感觉迟钝。疼痛的强度是中等的,用11分的数字等级来衡量。间歇性的电刺激疼痛会随着某些身体活动而立即加重,包括颈部伸展、短暂的头部旋转和跳跃。在过去的30年里,病人很少能够进行跳绳。没有其他神经异常。药物治疗和介入封堵无效。
颈椎的磁共振成像显示在C2水平的右髓内多分叶病变(图2),带有轻微的对比度增强。混合信号强度的网状重要的特征性外观与指示含铁血黄素沉积的低强度信号的周围边缘相符合CM的诊断。考虑到与病变部位相关的以及患者的总体良好状况,进行了C1-C3背根切断术而不是直接切除来缓解异常性疼痛。为了减轻颈部伸展和跳跃时突发的疼痛,还进行了齿状韧带切除和沿C1-3段脊髓右侧的蛛网膜分离,因为脊髓右侧的系绳可能导致髓内CM的迅速拉伸和刺激(图2和图3)。
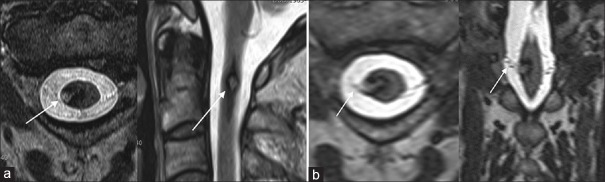
图2:海绵状血管瘤合并枕神经痛的磁共振成像表现。(a) T2加权轴位和矢状位图像显示高信号强度的网状重要,周围边缘信号强度降低(箭头),表明存在含铁血黄素,因此提示诊断为海绵状血管畸形。轴位和冠状位多平面重建图像显示海绵状血管瘤和C2细根之间的关系(箭头)。注意海绵状血管瘤在右后外侧C1-2脊髓节段的位置,提示涉及C2的背角、背根进入区和三叉神经尾状核。特征性地,C2背根直接附着于海绵状畸形(箭头)
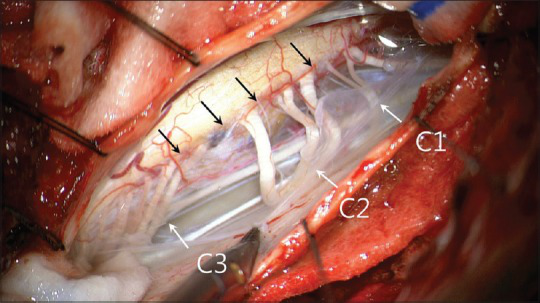
图3:术中照片显示C2索的变色、隆起的软脑膜表面,表明存在海绵状畸形(黑色箭头)。注意从C1到上C3的含铁血黄素染色程度(箭头)。进入海绵状血管瘤的受累根是C1的下2根、全部3根C2根和上3根C3根(白色箭头)
手术后,颈部外展疼痛立即消失。根据感觉神经根是否有感觉异常或感觉异常。在接下来的一个月里,挤压痛和电击样间歇性疼痛逐渐减少了约50%,机械性超动力性疼痛的面积缩小了约50%,强度降低了50%以上。电击样的疼痛流到前外侧颈部消失,耳后疼痛转移到更内侧的枕部头皮(图1b)。随访24个月,ON强度及分布无明显变化。
案例讨论
我们报告一个少见的发生在颈髓CM涉及中央敏化的TCC。切断相应的背根并切断齿状韧带可合适减轻诱发疼痛,使颈延髓CM引起的慢性神经病理性疼痛得以重组。

 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号