颈动脉狭窄的筛查诊断随着健康意识提升而日益常见,颈动脉超声检查已成为常规体检项目。临床常见患者咨询:"体检发现颈动脉斑块,狭窄程度约50%,但无任何症状,是否需要治疗?"这类无症状颈动脉狭窄的治疗决策需要科学评估。
颈动脉作为大脑血液供应的主要通道,会随年龄增长出现粥样硬化斑块沉积。高血压、高血脂、高血糖等基础疾病,结合吸烟、不健康饮食等生活习惯,会加速动脉壁斑块形成,导致血管管腔狭窄。
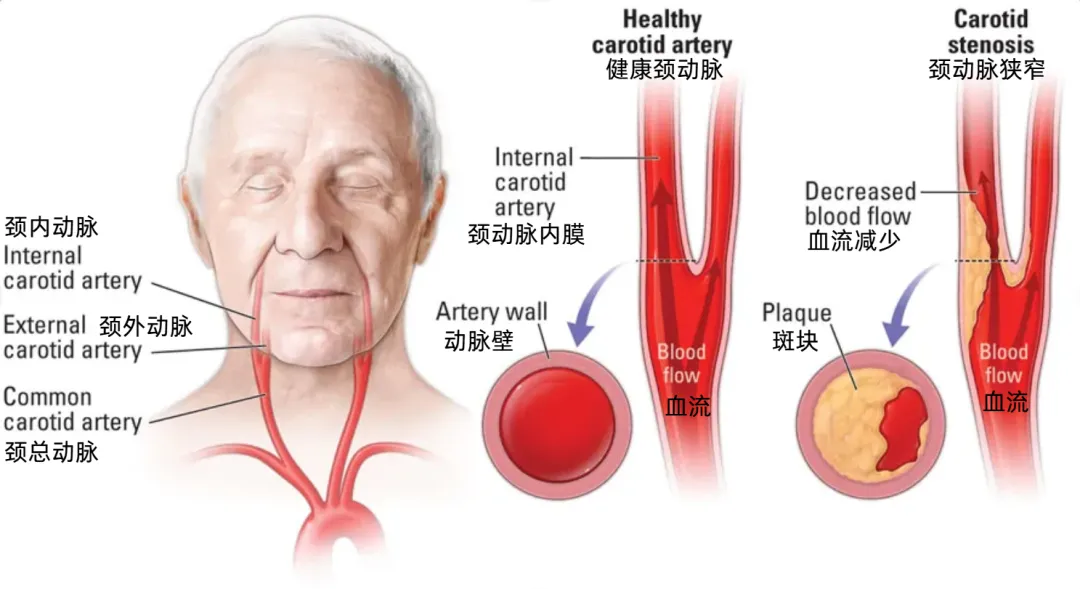
无症状颈动脉狭窄指患者从未出现单眼黑朦、肢体麻木无力、言语障碍等短暂性脑缺血发作或脑梗死症状。但这种无症状状态潜藏风险,狭窄血管可能因血流不足引发脑缺血,不稳定斑块脱落可导致脑血管栓塞,引起致残性或致死性脑卒中。
临床治疗策略选择
狭窄程度<70%的无症状患者
当前主流观点认为,药物治疗是多数轻度至中度无症状颈动脉狭窄患者的首选方案。治疗方案包括严格控制血压、血糖、血脂水平,规律服用抗血小板药物(如阿司匹林)。同时需要定期随访监测,建议每6-12个月复查颈动脉超声,动态观察斑块变化情况。
狭窄程度≥70%的无症状患者
大规模临床研究证实,若患者预期寿命超过5年,且在手术并发症发生率低于3%的医疗中心实施颈动脉内膜剥脱术(CEA),可明确获得预防远期脑卒中的净获益。最终决策需医生综合评估患者年龄、全身状况、斑块性质(是否属于易损斑块)等因素后审慎制定。
颈动脉内膜剥脱术技术详解
颈动脉内膜剥脱术(CEA)是清除颈动脉斑块的标准术式。手术步骤包括:经颈部小切口显露血管,临时阻断血运,切开动脉壁,在显微镜下完整剥离增厚内膜及附着斑块,恢复血管通畅性。
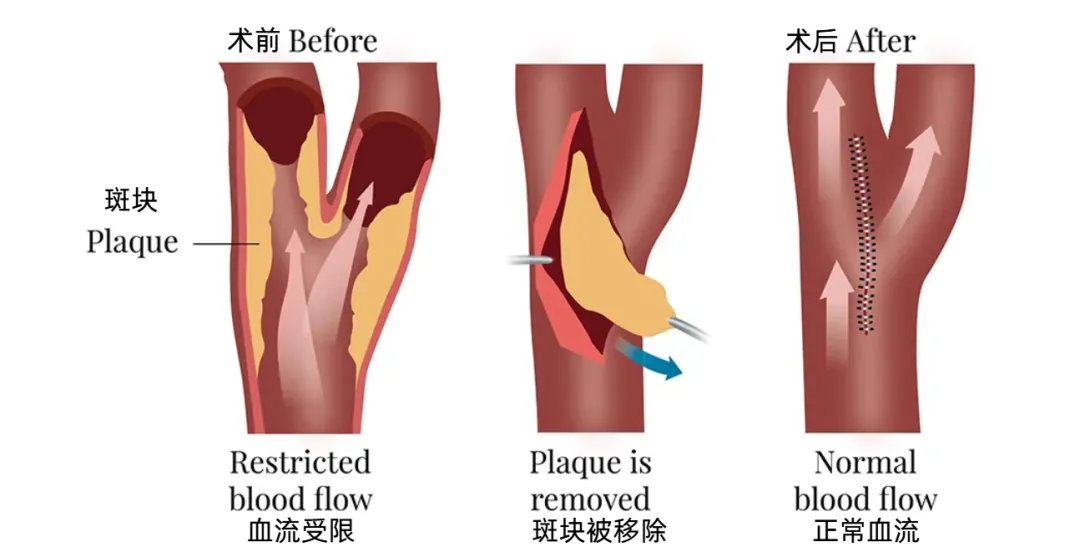
该手术技术要求较高,其疗效与安全性依赖于精细操作和系统化的围术期管理。INC国际脑血管专家川岛明次教授研究团队曾发表针对147例无症状重度狭窄患者的长达14年临床研究,回顾性分析CEA系列的围手术期并发症及长期结果,详细阐述了手术主要挑战及风险控制策略,用数据验证了手术价值。

手术难点与风险防控
颈动脉内膜剥脱术的实施存在三大核心难点:
病例选择:需筛选高风险获益人群,如存在易损斑块(表面不规则、溃疡形成)或狭窄持续加重的患者
手术风险:颈动脉解剖位置特殊,周围重要神经血管分布密集,亚洲患者颈动脉分叉位置较高,增加手术暴露和操作难度
术后风险:可能出现脑高灌注综合征、血栓形成等并发症
临床研究数据支持
研究追踪139例无症状、狭窄≥60%的患者,共完成147例CEA手术,结果显示:
围手术期安全性:卒中发生率仅0.68%,无死亡病例,远低于国际标准(<3%)
长期获益:平均随访6年,年卒中率0.64%,同侧脑梗死年发生率0.25%
生活质量:术后5年96%患者神经功能维持或改善,生活自理能力保持
临床管理建议
发现颈动脉狭窄不必过度焦虑,但需科学应对。关键措施包括:准确评估狭窄程度,由血管神经外科专业医师进行综合评估,制定个体化治疗与随访方案。无论选择药物保守治疗还是手术干预,健康生活方式都是基础:戒烟限酒、均衡饮食、适度运动、控制三高等危险因素。
参考文献:
Akitsugu Kawashima et al. Perioperative and Long-term Outcomes of Carotid Endarterectomy for Japanese Asymptomatic Cervical Carotid Artery Stenosis: A Single Institution Study. Neurol Med Chir(Tokyo). 2015.
专家团队介绍
INC国际神经外科医生集团旗下世界神经外科专家团(WNEG)成员川岛明次教授,现任圣路加国际医院神经外科主任,擅长脑血管搭桥、颈动脉内膜切除术等血管神经外科手术。临床经验包括:烟雾病脑血管搭桥手术1300例、脑动脉瘤夹闭手术1000例、脑血管畸形切除术500例、颈动脉内膜切除术450例、开颅脑瘤切除术280例,熟练掌握颅后窝搭桥术、High-flow Bypass等先进技术。


 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号