在成人中,75 %发生在椎管内,占脊髓髓内肿瘤的25 %,占原发性中枢神经系统恶性肿瘤的2%。患者通常为30-40岁,男性和女性受影响程度相同。脊髓室管膜瘤(SCE)患者通常在诊断前几年出现非特异性症状,尽管少见的瘤内出血可引起急性恶化。常见症状包括背痛、下肢痉挛、步态共济失调、感觉丧失和感觉异常。如果颈部肿瘤分别影响皮质脊髓束或背柱,则可能出现上肢或下肢症状。如果肿瘤在更晚期的疾病中引起的质量效应,腰椎肿瘤可能导致失禁、神经根性背部和腿部疼痛,甚至不对称的无力。
脊髓室管膜瘤外科切除术
对于大多数其他肿瘤,手术的目的是保留健康组织的全切除(GTR)。SCE的切除范围取决于肿瘤的位置、大小、组织学和是否有包膜或空洞(提供切除平面)。SCE的GTR率很高(84-93%的病例),可能是因为它们很少浸润脊髓。
多个回顾性研究表明脊髓室管膜瘤患者的切除程度与无进展生存率(PFS)之间存在关联。然而,由于SCE的少见性,缺乏与PFS或总体生存率(OS)有明确关系的证据。事实上,并非全部患者都能从更完全的切除术中获益。研究评估了43项研究中175例成人SCE患者的临床结果与组织学分级之间的关系。对于整个队列,GTR与更好的PFS和OS相关,即使在控制了辅助放疗之后。对于II级室管膜瘤患者,GTR患者的复发率明显低于次全切除(STR)。相比之下,对于I级粘液乳头状室管膜瘤,GTR患者的复发率与STR无差异(分别为4/33例(12.1%)和6/23例(26.1%),p=0.705。对于Ⅲ级室管膜瘤,达到GTR的患者的复发率低于STR组(0/3例vs.6/8例),STR组有5例死亡;然而,患者人数太少,没有明显差异。哦等等。同时发现肿瘤组织学与切除程度有相关性,二级病变的SCE患者GTR发生率(78.8%)高于I级粘液乳头状室管膜瘤(58.9%),高于III级室管膜瘤的GTR率(27.3%)。
尽管努力保存正常组织,但不幸的是术后神经功能缺损是常见的,其风险较好由患者的神经功能基线评估。与基线检查时有缺陷的患者相比,术前神经功能良好的患者术后出现神经症状的可能性较小,出现症状时症状好转的可能性更大。胸段肿瘤患者在切除后往往有更多的功能缺损,这可能与该区域相对有限的血液供应和狭窄的椎管有关。肿瘤包膜越明显,术后神经功能缺损越少,可能是因为它们更容易从正常组织中分离出来。有趣的是,切除的程度还没有发现与术后神经功能相关。黏液乳头状肿瘤,由于其典型的位置靠近脊髓圆锥,术后膀胱和肠道症状发生率较高。在MPE的病例中,重要的是要考虑较大限度的切除是否值得潜在的损伤风险,因为目前还缺乏GTR对这些肿瘤有益的证据。一些研究者认为保护囊膜完整性对防止MPE复发可能很重要,但是目前缺乏确切的证据。需要进一步的研究来确定较佳的手术技术,以保存神经功能和防止以后复发。
一些外科医生试图通过在手术中引入神经生理学监测来降低术后发病率。监测运动诱发电位可以检测运动通路的损伤,理论上可以防止术中进一步的损伤。体感诱发电位监测还不能评估功能结果。由于缺乏大型随机试验和机构间的使用差异,很难确定术中监测是否有益于切除术后的患者,但这些工具肯定值得进一步研究。
脊髓室管膜瘤案例一则
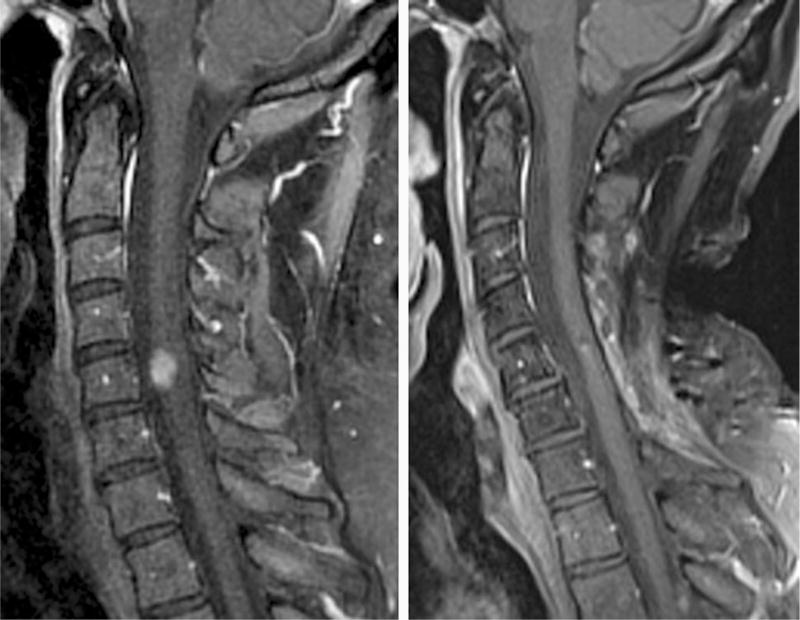
40岁男性,C4-5病变,矢状位颈椎T1后对比MR图像。术前图像(左)显示脐带扩张和高强度肿瘤,有出血、坏死或钙化迹象。术后2年随访图像(右)证实完全切除
关于脊髓肿瘤的治疗和预后,INC国际神经外科顾问团成员巴特朗菲教授经验十足,巴特朗菲教授的擅长领域包括:大脑半球病变、脑干病变、脑血管疾病、脑内深层区胶质瘤、颅颈交界处的病变等的肿瘤切除术、神经吻合术以及各种椎管内肿瘤切除术,他提出的半椎板切除术被国际神外医生广为应用,教授为无数患者带去生命的希望,在国内患者中声望较高,接触过他的患者都亲切地称其为“巴教授”。国内脊髓肿瘤患者如果对是否接受手术无法决断或被告知无手术机会,均可拨打400-029-0925与INC取得联系。

 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号