癫痫发作是神经外科常见的术后并发症之一,约占10%至15%的患者。术后癫痫发作(PSs)的危险因素包括组织类型(特别是低级别胶质瘤和脑膜瘤)、肿瘤位置、一些非肿瘤性病变(即脓肿、动脉瘤和慢性硬膜下出血)、术前认知功能障碍(成人)、年龄小于2岁和术后电解质失衡(儿童)。手术皮层损伤被认为可能是PSs的原因,但目前尚未对其临床作用进行具体研究。
为了评估皮层切口对儿童PSs风险的影响,国际小儿神经外科教授、国际儿童神经外科学会前主席(ISPN)Concezio Di Rocco教授等对同一机构在过去15年连续144例因小脑幕上病变而手术的儿童病例进行回顾性分析。研究论文:Postoperative Epileptic Seizures in Children:Is the Brain Incision a Risk Factor?发表于国际神经外科期刊Journal of Neurosurgery杂志。
相关阅读:INC国际儿童颅底学会创始人意大利Concezio Di Rocco教授专访
方法
回顾性回顾过去15年(1998年1月至2013年1月;不包括随访不到2年的患者)因幕上病变而接受手术的全部儿童患者,并将其分为2组:A组(案例),包括因大脑半球或深部病变行皮质切开术的儿童(例如,低级别胶质瘤皮质切开术治疗)和B组(对照组),包括通过非皮质组学方法治疗“脑外”病变的儿童(例如,颅咽管瘤的额下入路)。为了尽可能减少与PSs发生相关的偏差,我们采用了以下排除标准:术前癫痫发作、围手术期预防性抗癫痫药物(即使是短期服用预防性AED的患者也不包括在内)、颅脑损伤相关和感染性病变、重复手术,经胼胝体入路,术前电解失衡,失访。根据患者的临床病史(明确指出癫痫发作的发生)和术前脑电图的常规使用(不包括有癫痫活动的儿童)排除术前癫痫发作。此外,不包括采用非颅切开入路或分流手术的患者。AED:抗癫痫治疗
数据测量
记录每个患者术后即刻(24小时内)、早期(1周内)和晚期(1周后)癫痫发作的发生情况,并记录脑电图,分析脑电图以确认癫痫活动。癫痫发作按照2010ILAE(国际抗癫痫联盟)分类进行分类。全部患者术前复查MRI,寻找脑损伤的位置和大小,术后MRI寻找病灶切除的范围。皮质切开术范围的早期神经影像学资料与手术报告的结果相吻合。回顾了全部病例的组织学标本。
统计方法
除了验证各变量在各组中的作用外,还将患者资料与两组的结果进行统计学分析。这些变量包括年龄(≤vs>3 yr)、性别、病灶大小(≤vs>3 cm)、皮质切开术的范围(≤3 vs>3 cm²,仅为A组)、肿瘤/病灶切除的范围(总切除,即术后影像学上未检测到残余病灶,与部分或部分切除相比)。
结果
总的来说,在考虑期间接受开颅手术治疗的813名儿童中,有143名儿童符合这项研究的条件(由于采用了排除标准,这些儿童只占不到20%)。表1总结了它们的主要特征。
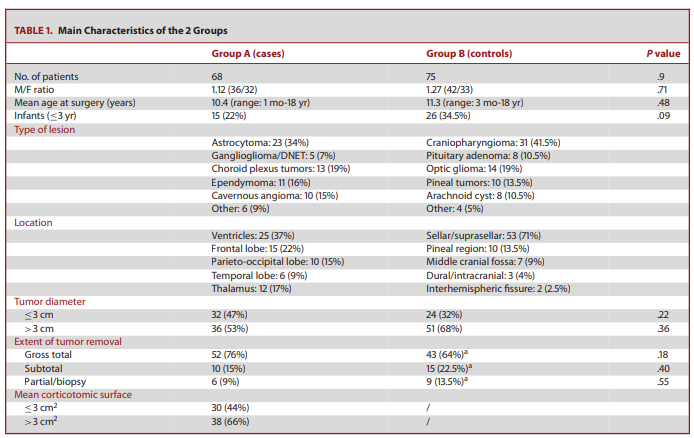
表1:
A组包括68名儿童(手术时平均年龄:10.4岁),主要病变位于大脑半球(46%)或幕上脑室(37%)。在76%的病例中,病灶被完全切除(GTR)。术末皮质切开区范围为1*1cm~4.5*3cm,平均2*1.5(3cm²;图1和2)。
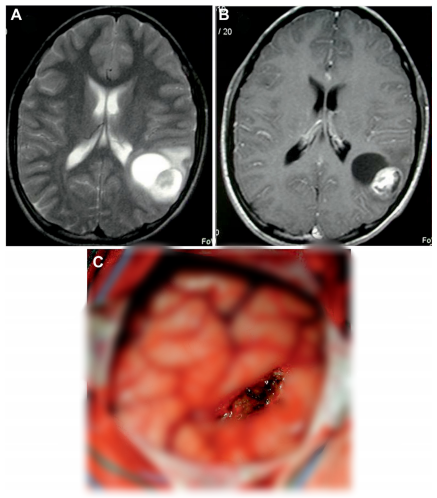
图1:A和B,T2加权A和T1加权B经钆给药后脑部MRI显示一个8岁男孩的囊实性左顶叶毛细胞星形细胞瘤。C、1.5×0.5cm皮质切开入路
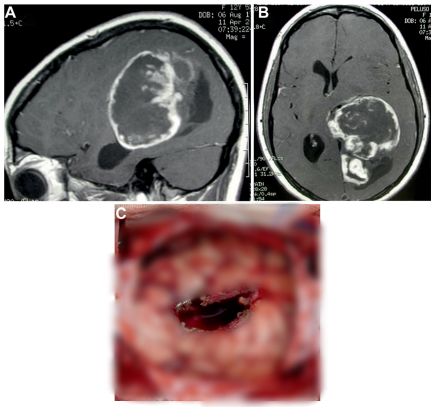
图2:A和B,T1加权矢状位A和轴位B,12岁女孩钆后显示一个较大的,坚实的,左侧颞顶枕部毛细胞星形细胞瘤。C、术后皮质切开4×2cm。
B组75名儿童(手术时平均年龄11.2岁),病变部位为鞍/鞍上区(71%)、松果体区和颅中窝。这一组的GTR高达64%(蛛网膜囊肿被排除在外,因为它们仅通过显微外科开窗手术治疗)。没有患者接受皮质切开术。
两组患者在年龄、性别、病灶大小、病灶切除程度等方面无统计学差异。
研究结果
A组8例(11.7%)发生PSs,B组11例(14.5%)发生PSs(见表2)。两组间PSs和晚期癫痫无统计学差异。两组癫痫发作的立即、早期和晚期均呈均匀分布。
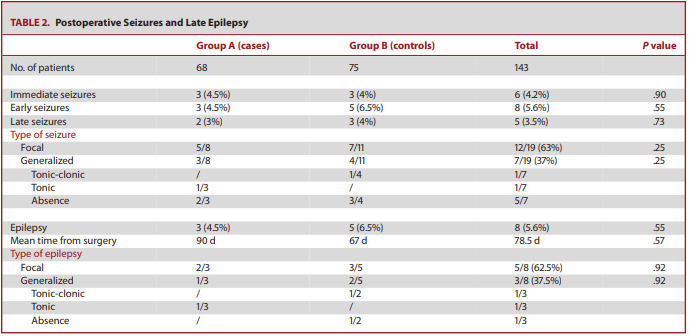
表2:
A组8名儿童中有5名出现单独癫痫,其余3名出现多次癫痫。2例患者需要短暂的AED治疗。3名儿童(4.5%)较终患上癫痫,需要继续接受治疗。平均来说,癫痫病在手术后3个月开始(20天到6个月)。经过平均6.8年的随访,其中2例仍需AED,其余1例已无癫痫发作和药物使用。
B组11例患儿中有5例为孤立性癫痫发作,6例为多灶性或失神性癫痫发作(有5例仍需要临时AED)。
5例患儿(6.5%)在术后2个月左右发生癫痫(范围:8~3.6个月)。随访后期(6.8年),全部患者仍接受AEDs治疗。
在两组中,PSs/术后癫痫(PE)的发生与考虑的全部变量(性别、年龄小于或大于3岁、肿瘤小于或大于3cm、GTR与次全/部分切除)之间均无统计学相关性。PSs/PE与皮质切开术程度(≤3cm²vs>3cm²)无相关性。
讨论
癫痫发作发生在头部损伤或神经外科手术后立即(24小时内)、早期(1周内)或晚期(1周以上)。神经外科患者较常经历的是立即和早期癫痫发作。然而,只有晚期癫痫发作才被认为是“的”癫痫,因为有形成癫痫病灶的风险。PSs的发病率在成人中为10%-20%,在儿童中为5%-15%,估计PE的发生率约为5%-7%。早期和孤立性癫痫发作的漏报,术前癫痫发作或电解质失衡的存在,以及AED预防的使用,使评估PSs的真实频率变得困难。据其他作者观察,癫痫在术后78.5天开始发作(1年后无一例),主要表现为局灶性或“缺失”性全身发作
主要结果及解释
本论文的目的是探讨外科手术皮质“损伤”作为癫痫发作的可能病因的作用。PSs可由多因素引起,包括脑损伤、患者共病(即低钠血症或发热)和手术损伤。临床和实验观察表明,癫痫发作可能是由急性皮质损伤引起的:超过20%的脑外伤相关皮质损伤的受试者在外伤后2年内出现癫痫发作,可能是由于氧化应激和自由基形成(血液成分的血管外渗漏)和膜离子引起的不平衡(缺氧缺血性损伤)。同样,由于皮质切口引起的微出血和由凝血和/或脑回缩(水肿)引起的局部缺血性损伤也可以引起神经外科患者的这些改变。据我们所知,这是一开始专门解决这个问题,也是一开始只考虑没有术前癫痫发作的儿童。我们的结果显示,皮质切口和皮质切开的程度不是PSs的辅助危险因素。事实上,A组(皮质切开术)儿童PSs和晚期癫痫的发生率甚至低于B组(非皮质组,如侧裂或半球间或枕下经幕途径),分别为11.7%和4.5%,分别为14.5%和6.5%。此外,A组癫痫发作的风险在≤3cm2的患者和>3cm2的皮质分裂患者之间平均分布。由于平均随访时间(6.8年)和其他影响因素(性别、年龄、瘤种和位置、肿瘤切除程度)的缺乏,这些结果可以被认为是决定性的。这种“缺失”的致痫作用,至少在程度上也是由于神经外科技术和技术的进步,以及神经外科医生在手术中对神经保护的重视。事实上,非过敏性并发症(脑脊液漏、感染、发热、出血、电解质失衡、神经功能缺损)比PSs更常见。
概述
造成这些结果的主要原因可能是其他危险因素的主导作用。低级别胶质瘤、脑膜瘤、血管(动静脉畸形和动脉瘤)和感染性病变(脑脓肿)被认为是成人PSs的重要危险因素。特别是脓肿和血管病变分别与高达90%和50%的PE风险相关。此外,成年患者的合并症对PSs有的贡献,因为即使患者在进行硬膜下慢性收集后引流时有毛刺孔,也有重要的PSs发生率(15%-18%)。而在儿童中,病变类型与PSs无明显相关性。事实上,关于这个话题的研究是由Hardesty等人(223名儿童;指出幕上位置、年龄<2岁和低钠血症是与围手术期癫痫发作相关的独自因素,而组织类型、受影响的叶、手术时间和失血量不是。我们的经验加强了这些观察(PSs与瘤种、大小和位置,以及肿瘤切除的范围没有相关性),除了年龄,在我们的研究和其他系列研究中都不。即使是做过后颅窝肿瘤手术的儿童,由于代谢性问题(酸中毒、低钠血症)或坐位引起的空气栓塞,PSs的发生率也很高(1.8%-6%,尽管对AEDs进行了预防)。低钠血症似乎是儿童时期较重要的危险因素,因为大约12%的因脑瘤而接受神经外科手术的儿童发生低钠血症,分别导致21%和41%的病例发生癫痫和精神状态改变。在我们的研究中,低钠血症与PE相关的病例占了一半(总的来说,8例患者中有4例)。B组5例癫痫患儿中有4例(2例为视下丘脑星形细胞瘤,2例为颅咽管瘤),确实出现术后低钠血症,原因是SIADH(抗利尿激素分泌不当综合征;1例颅咽管瘤患儿术后出现出血性梗死,1例视神经胶质瘤患儿右侧脑半球缺血。其余病人(松果体肿瘤)发生术后枕部皮层下神经胶质变性。后一种并发症也发生在A组的3名儿童中的1名,他们经历了PSs(图3)。为了减少术后水肿、梗死和皮质变薄的风险,应避免手术性脑回缩,但在蛛网膜池较小、脑营养丰富和肿胀的儿童中,有时需要进行脑回缩术,这可能解释两组患者由于胶质软化性脑损伤而出现的PSs。事实上,大脑操作与PSs的风险增加有关,而当大脑操作或回缩可以避免时(如内镜经蝶窦入路),这种风险会下降到1%。
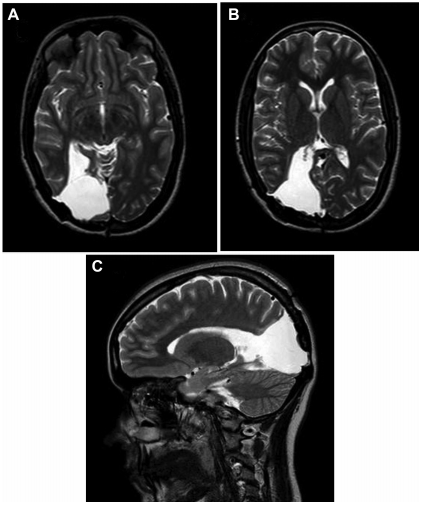
图3:18岁女孩枕骨毛细胞星形细胞瘤手术后的脑MRI(A-C,t2加权轴位A,B和矢状位C)。术后脑胶质缺损面积约3.5×5cm。
结论
本研究证实,儿童神经外科手术后癫痫复发率为5%-6%,PSs发生率为13%。这一比率低于成人或头部损伤患者,后者分别以合并症和严重脑损伤为主。脑手术切口和皮质切开术不会增加儿童发生PSs和PE的风险,因为低钠血症和脑收缩可能是较重要的危险因素。后一点是由文献提出的,而不仅仅是我们的研究。由于回顾性分析和选择了两个不同的队列,我们的结果不能被认为是的。事实上,这些数据应该通过包括成人在内的一系列研究或前瞻性研究来验证。

 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号