一名37岁的法国女性被发现有位于蝶鞍中央的9mm垂体瘤后,同样选择的也是神经内镜经鼻单鼻孔切除术,医生采用的是当前热门神经内镜“筷子手法”使肿瘤得以完整切除,目前正在进行相关内分泌治疗,手术后3年垂体瘤没有复发的迹象,无其他并发症。
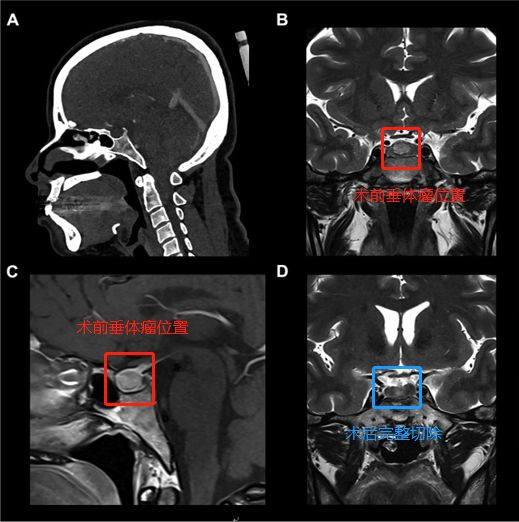
术前(红色区域):A、C图位于蝶鞍中央的9mm垂体微腺瘤。B图表示计算机断层扫描仪显示了蝶窦的鞍周型气管化。
手术过程:使用筷子手法进行广泛的蝶窦切开术,从手术区域清除血液并解剖假包膜平面,进而完整地切除肿瘤(不分块切除,防止肿瘤残留)
术后(蓝色区域):D图显示垂体瘤被肉眼下完整切除,且完成内分泌治疗。
垂体瘤怎么治疗?
垂体瘤是三种较常见的原发性颅内肿瘤,约占全部颅内肿瘤的15%,手术切除被认为是除泌乳素瘤外全部腺瘤亚型的一线治疗。经蝶窦垂体手术可以追溯到一个多世纪以前,在20世纪70年代得到了很好的发展,总体结果良好。自20世纪90年代以来的许多进步似乎已经提高了这种手术的顺利性和合适性。可以说,较重要的进步是内窥镜的应用,它已经成为主要的可视化工具,并在许多中心取代了手术显微镜。这种转变促进了耳鼻喉科医生和神经外科医生在内窥镜颅底手术中的合作,从而扩展了颅底和鞍旁解剖的知识,完善了手术入路、切除和重建技术。
垂体瘤内镜手术顺利吗?
Schoffler于1907年一次开发了经蝶入路切除鞍区病变,后来Cushing在不借助晶状体放大的情况下推广了该入路。20世纪60年代,Jules Hardy发明了用于经蝶手术的手术室显微镜,较大地提高了术中可视性和手术效果。从21世纪初开始标准时间20世纪,内窥镜的引入好转了前颅底的照明和全景可视化,许多颅底中心迅速采用了这项新技术。
尽管如此,内镜经蝶手术(eTSS)和显微经蝶手术(mTSS)之间的选择在神经外科界仍有争议,并且没有直接研究比较这两种方法的疗效或顺利性。尽管mTSS需要唇下切口或切除鼻中隔,但鼻内窥镜手术较常经鼻进行,对鼻腔解剖结构有一些损害。可能因此,一些研究表明,与eTSS相比,mTSS也可能与术后更长的住院时间相关。另一方面,大多数内窥镜方法利用二维内窥镜透镜,并且与相当大的学习曲线相关联。一些专家还声称,与mTSS相比,eTSS手术可能持续更长时间或导致更高的术后脑脊液漏率。总的来说,不存在的共识,许多因素在选择两种方式中的任何一种时都可能起作用。更统一的做法和更客观的比较数据可以好转病人护理。
关于手术结果,全切(GTR)仍然是重要的,特别是对于功能性腺瘤。残留疾病的存在可能需要辅助药物治疗、放射外科手术,并使患者面临更大的未来视力下降或垂体功能障碍的风险。
国际颅底神经内镜手术的较高造诣者:
国际神经内镜开拓者以及被誉为“颅底手术教授”法国Sebastien Froelich教授之手。他同时也是INC国际神经外科医生集团旗下国际神经外科顾问团(WANG)成员、更是年纪轻轻就当任了国际神经外科联合会(WFNS)颅底手术委员会主席。

大脑颅底区域,是一段迷宫似的通道,包绕着很多颅神经和动脉血管。如果要用神经内镜以及相关手术器械配合顺利而完整地切除肿瘤,手术医生对于颅底解剖结构需要有多方位而准确的认知,对于神经内镜手术设备及相关器械的使用需要达到较其熟练的程度。在神经外科领域内,对于神经内镜触及颅底这块复杂的区域,鲜少有人比这位法国巴黎Lariboisière大学医院神经外科教授兼主席Sebastien Froelich教授更有发言权。
早在2010年,Sebastien Froelich教授团队就曾使用神经内镜经单鼻孔入路成功夹闭颅内前交通动脉瘤,这在神经外科领域内属于提出。其后,他带领手术团队了神经内镜“筷子“手法,解决手术过程中的配合问题。因其才华杜绝、手眼合一的技术手法,加上其在神经内镜领域的突出贡献,他受邀到多地指导实地技术培训。

 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号