当检查报告上出现“垂体瘤”时,很多患者会感到恐慌。但其实大多数垂体瘤生长缓慢、边界清晰,属于良性肿瘤。不过,但有一类特殊的“侵袭性垂体瘤”,生长十分迅速,会侵袭周围的组织,对常规的治疗方式产生显著抵抗,即使采取手术治疗,也很难实现全切,屡屡复发。
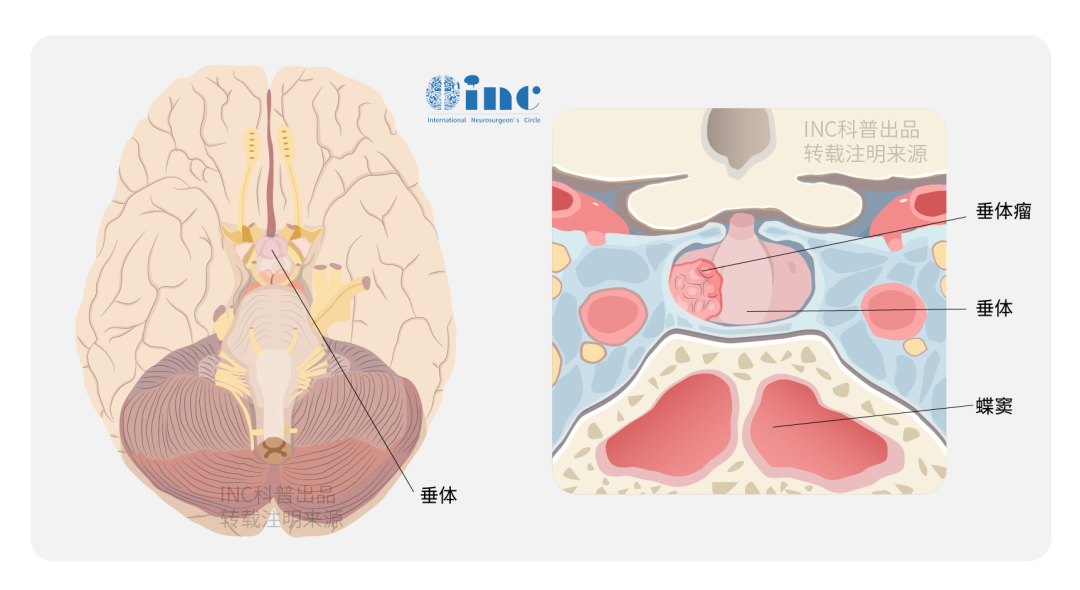
侵袭性垂体瘤是什么?能治疗吗?适合采用什么方式?能实现全切吗?术后容易复发吗?……这些问题都困扰着侵袭性垂体瘤患者们。接下来,让我们拨开迷雾,看清这场“健康保卫战”的制胜关键。
1. 侵袭性垂体瘤在影像上有哪些特点?
侵袭是破坏性浸润周围组织,而扩张是肿瘤方向性生长,压迫周围组织,而侵袭性垂体瘤往往兼有。一般认为肿瘤浸润硬膜或海绵窦血管为具有侵袭性的”金标准“。
向上侵犯鞍膈、视交叉、三脑室、下丘脑→促性腺激素瘤多见
向鞍底侵犯蝶窦、斜坡,可向筛窦、鼻咽生长→生长激素瘤多见
向鞍旁侵犯海绵窦、硬膜、颈内动脉及分支被包绕→泌乳素瘤多见
CT:多见骨质破坏
MRI:一般瘤体较大,容易出现坏死、囊变及出血导致T1及T2信号混杂,增强显示不均匀明显强化。

2. 侵袭性垂体瘤该怎么治疗?
(1)手术治疗
为了清除新生的肿瘤组织,缓解肿瘤压迫症状,再次手术依然是一个可行的选择。但随着手术次数的增加,实现肿瘤全切的难度也随之增加,因此,在决定进行手术时,应当选择具有丰富垂体手术经验的神经外科医生。
随着内镜神经外科的发展和新技术的应用,神经内镜经鼻蝶手术切除已成为垂体瘤主要的治疗方式。国外从1963年开始进行内镜下垂体瘤切除,而国内从1996年开始应用内镜。
神经内镜下术者能全面观察鞍区结构,判断内镜下鞍内垂体,鞍上鞍膈及蛛网膜和鞍旁海绵窦及颈内动脉结构,从而避免操作失误,尽可能完全地切除肿瘤,安全有效,术后患者恢复快。
(2)放射治疗
对于那些复发的、继续生长的、药物或手术治疗后仍没得到控制的侵袭性垂体瘤
(3)药物治疗
替莫唑胺被推荐作为侵袭性垂体瘤的一线化疗药物。然而,对那些复发的侵袭性垂体瘤患者,药物治疗在控制激素过度分泌和肿瘤生长方面往往无效。
3. 侵袭性垂体瘤手术难度在哪里?
垂体瘤位于颅底中央的蝶鞍区,周围环绕视神经、视交叉、颈内动脉、海绵窦(内含动眼神经、滑车神经等)、下丘脑等关键结构。肿瘤侵袭性生长可能包绕或压迫这些组织,术中稍有不慎导致出现不可逆的功能损伤。
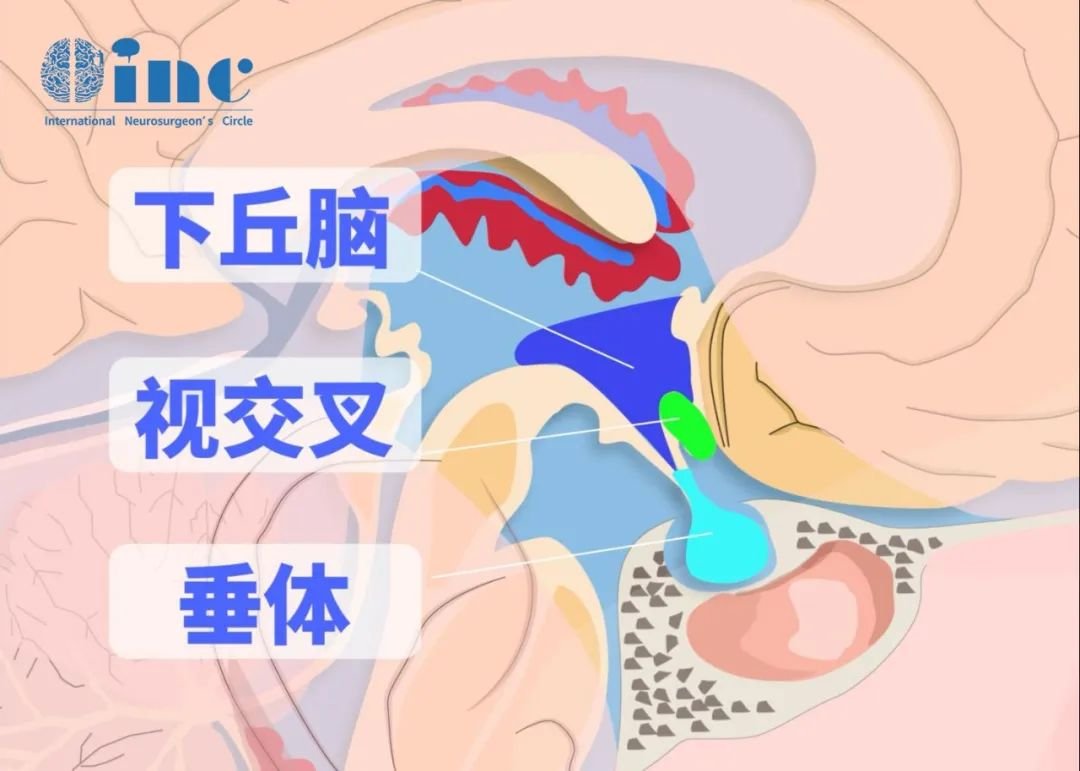
侵袭性肿瘤常呈“浸润性生长”,与正常垂体组织或周围脑组织分界模糊,难以判断切除范围,易残留或过度损伤正常组织。此外,因肿瘤侵袭可能破坏鞍膈结构,术后易发生脑脊液鼻漏,增加颅内感染(如脑膜炎)风险。
INC国际大咖手术实例
术者:INC国际神经外科医生集团旗下组织世界神经外科顾问团(WANG)成员、世界神经外科学会联合会(WFNS)内镜委员会前主席Henry W.S. Schroeder教授(施罗德教授)

该患者的肿瘤表现出向上侵袭垂体区域的倾向。施罗德教授为其设计了神经内镜辅助的显微外科手术方案,通过右侧单鼻孔入路,成功地切除位于垂体区域上方和侧面的肿瘤。
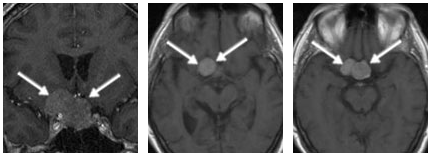
术前MR显示患者存在一个大型垂体肿瘤(箭头所示),该肿瘤向上生长并紧密靠近垂体区域(位于鞍上和鞍旁),侵犯海绵窦。
手术完成后,为了预防脑脊液漏的风险,施罗德教授根据肿瘤的大小,利用患者腹部提取的脂肪组织进行了有效的封闭处理。
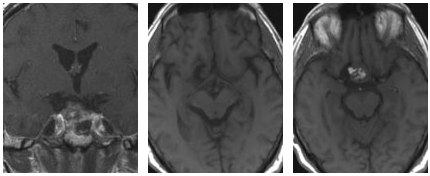
术后MRI结果显示,该患者的肿瘤已完全切除。
施罗德教授:“侵袭性垂体瘤很难彻底切除,究其原因是肿瘤往海绵窦内侵袭生长、破坏海绵窦内侧壁、包裹颈内动脉,还有肿瘤本身的生物学行为上有侵袭的倾向,使得手术难度大大增加。虽然很多中心都能开展垂体腺瘤的手术,但对于侵袭性垂体瘤也经常遇到只切了一小部分肿瘤的患者,复发之后找到我们寻求再次手术。任何肿瘤的第一次手术都是最重要的,第一次如果不能全切的话,第二次全切的机会就比较小或者残疾了……”
INC国际垂体瘤手术大咖


INC施罗德教授相关研究

 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号