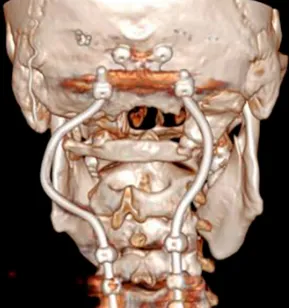
一位颅底术后患者复查时提出疑问:“医生,我脖子后面固定的钉子怎么弯了?会不会存在什么问题?”主刀医生对此进行了明确解释:该设计为特意进行的弯折处理,其目的不仅在于更好地适应颈椎固有的生理曲度,同时也为患者后续可能需要的质子治疗预留出关键通路。此种设计的深层原因在于,金属植入物若为常规形态,可能对放疗射线的精准分布产生干扰,引发散射或反射效应,进而影响肿瘤靶区的照射剂量准确性,甚至提升周围正常组织受损的风险。通过预先将内固定钉进行弯折,能够有效规避此类问题,从而保障放射治疗过程更为安全、精准。
案例分享:颅颈交界区巨大脊索瘤的多学科综合治疗
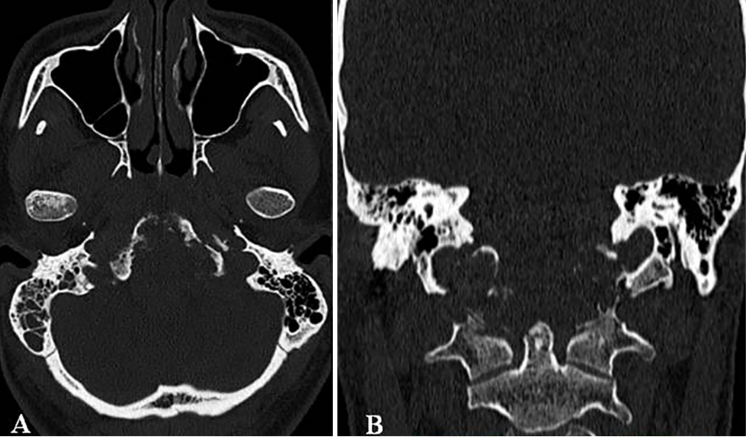
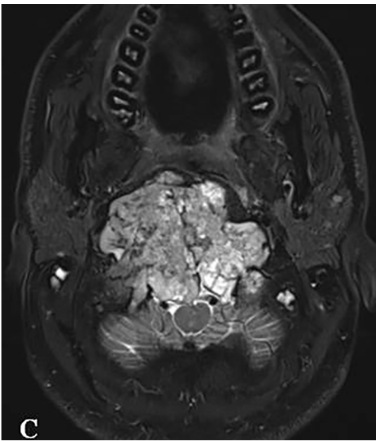
一名26岁男性患者,临床表现为颈部疼痛、严重吞咽障碍及双侧舌下神经麻痹(右侧完全性麻痹伴发舌肌萎缩,左侧为部分麻痹)。MRI与CT影像学检查结果显示,其颅颈交界区存在一直径达10厘米、体积约96.5立方厘米的巨大脊索瘤。该肿瘤呈浸润性生长,广泛侵犯右侧结构,累及范围包括椎前间隙、下斜坡、双侧枕骨髁、第一颈椎(C1)前弓以及第二颈椎(C2)齿状突。巨大肿瘤已导致脑干受压及双侧椎动脉移位,并向硬膜内扩张。

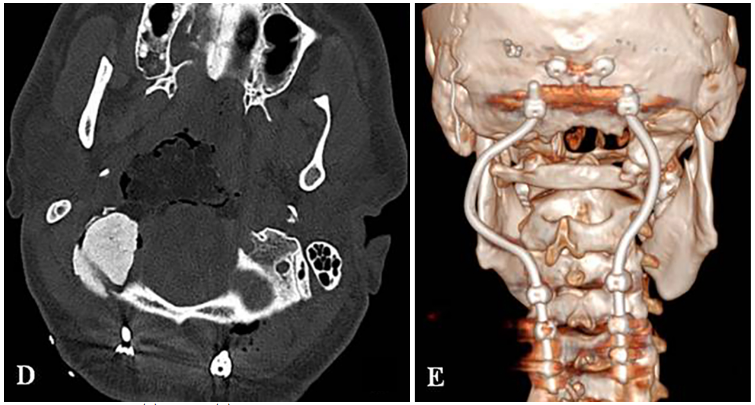
术前MRI与CT影像分别揭示了肿瘤的巨大范围及其对斜坡-枕骨髁造成的溶骨性破坏。主刀团队评估认为,肿瘤已对颅颈交界区骨质结构造成广泛侵蚀,术后极有可能出现颅颈不稳定。因此,手术方案确定为经远外侧经髁入路,施行显微镜与神经内镜双镜联合肿瘤切除术,继而进行枕颈融合术(OCF)。
手术过程中,团队应用神经内镜辅助探查肿瘤边界,凭借内镜提供的卓越视野,精确分辨肿瘤浸润范围,最大限度避免了对周围正常组织的损伤。尤为关键的是,采用了“筷子技术”施行神经内镜下对侧肿瘤切除。该技术将鼻腔作为内镜及器械的天然支架,在有效保护鼻腔内部结构的同时,即便在狭窄空间内也能获得360度手术视野,实现了对正常解剖结构的最大化利用,将操作空间有限的劣势转化为提升手术可操作性的显著优势。
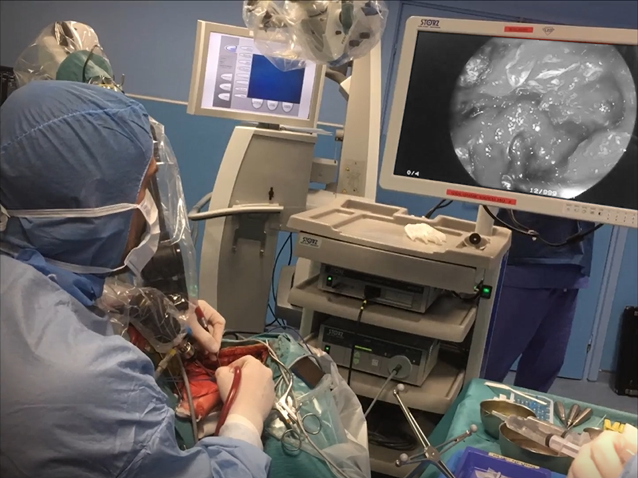
显微外科技术则主要应用于沿肿瘤与正常脑组织边界进行分离,逐步切除肉眼可见的肿瘤主体部分。随后,将神经内镜经由显微镜创建的通道引入手术区域,利用其广角视野优势,深入探查显微镜难以直视的解剖死角和深部结构,进一步确认肿瘤边界,并精细切除显微镜下暴露不充分的肿瘤对侧部分。
针对颅颈不稳定的问题,手术团队在颈椎的C0、C3、C4及C5椎体上精准置入根钉。这些根钉经过特殊设计,采用曲线方式横向弯曲,使其完美贴合颈椎的生理曲度。此种固定方式在提升稳定性的同时,有效减少了对周围软组织的潜在损伤。根钉植入后,采用Roy-Camille技术完成枕颈融合(C0-C3-C4-C5)。融合过程中,使用生物材料填充椎体间空隙,以促进骨组织生长与愈合,最终增强颈椎的整体稳定性。
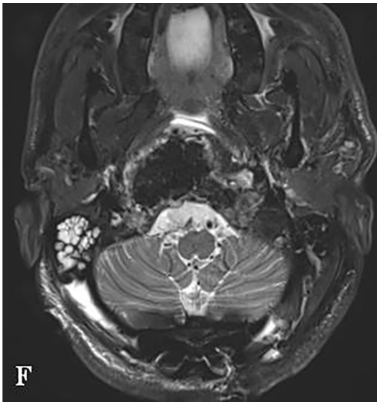
需要特别指出的是,固定根钉的曲线形横向弯曲设计,核心目的之一是为患者后续的质子治疗创造出一个无金属干扰的定位与治疗通道。术后CT与MRI复查证实肿瘤已达完全切除,病理学检查确认为典型脊索瘤。术后患者吞咽功能显著改善,颈部疼痛缓解。在恢复数周后,该患者顺利接受了质子治疗。
研究深入:颅底脊索瘤术后质子治疗与放射性坏死关联性分析
质子治疗虽能提升颅底脊索瘤的局部控制率,但也可能增加颞叶放射性坏死的发生风险。剂量组学技术的进步使研究人员能够精确评估坏死区域的实际受照剂量。为明确颅底脊索瘤术后质子治疗与颞叶放射性坏死之间的关联,福教授团队开展了专项研究。

该研究连续纳入2012年至2023年间收治的185例颅底脊索瘤患者(质子治疗时中位年龄为54岁,范围22-75岁),所有患者均接受质子治疗。肿瘤全切除术后,中位照射剂量为73.8 GyE(范围68.4-73.8 GyE),男女比例为13:17。研究发现,30例(占总人数16%)患者在治疗后发生放射性坏死,其中24例位于颞叶[包括双颞叶10例、右颞叶6例、左颞叶8例]。治疗技术方面,27例采用双散射技术,3例采用笔形束扫描技术。研究团队通过TOPAS/Geant4蒙特卡洛程序计算每位患者的剂量平均线性能量传递(LETd)分布,并应用McNamara模型评估可变的相对生物有效性(RBE)。研究另设60例未发生放射性坏死的患者作为对照队列,重点比较两组间坏死区域的RBE加权剂量差异。所有入组患者均排除存在导致放射敏感性增加的遗传性疾病。

研究结果显示,放射性坏死好发于颞叶区域的计划靶区边缘。与假定RBE为1.1的生物估算剂量相比,实际发生放射性坏死区域的可变RBE加权剂量要高出7-10 Gy。放射性坏死发生的中位时间为治疗后22个月。进一步分析表明,坏死组与对照组在RBE加权剂量与LETd参数上均未显示出统计学显著差异。根据CTCAE v5.0标准,仅1例患者发生严重程度大于2级的放射性坏死。
本研究结论认为,对于解剖位置邻近颞叶的颅底脊索瘤,采用高剂量且具有高度适形性的质子治疗方案展现出了良好的安全性及有效性,其导致的神经毒性反应相对较低。最终数据分析未发现放射性坏死的发生与所考察的物理参数之间存在明确的关联性。

 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号