颅咽管瘤作为颅内鞍区的良性肿瘤,因毗邻垂体、下丘脑、视神经等关键结构,被称为「致命的良性肿瘤」,颅咽管瘤会导致发育迟缓和视力模糊等症状。颅咽管瘤的手术风险极高,操作不慎可能导致永久性失明、内分泌失调甚至危及生命。
该肿瘤占颅内肿瘤的 2%-4%,存在两个发病高峰:5-15 岁儿童及 40 岁左右成年人。以下通过两例真实病例,解析 INC 国际神经外科专家如何应对这一复杂病症。
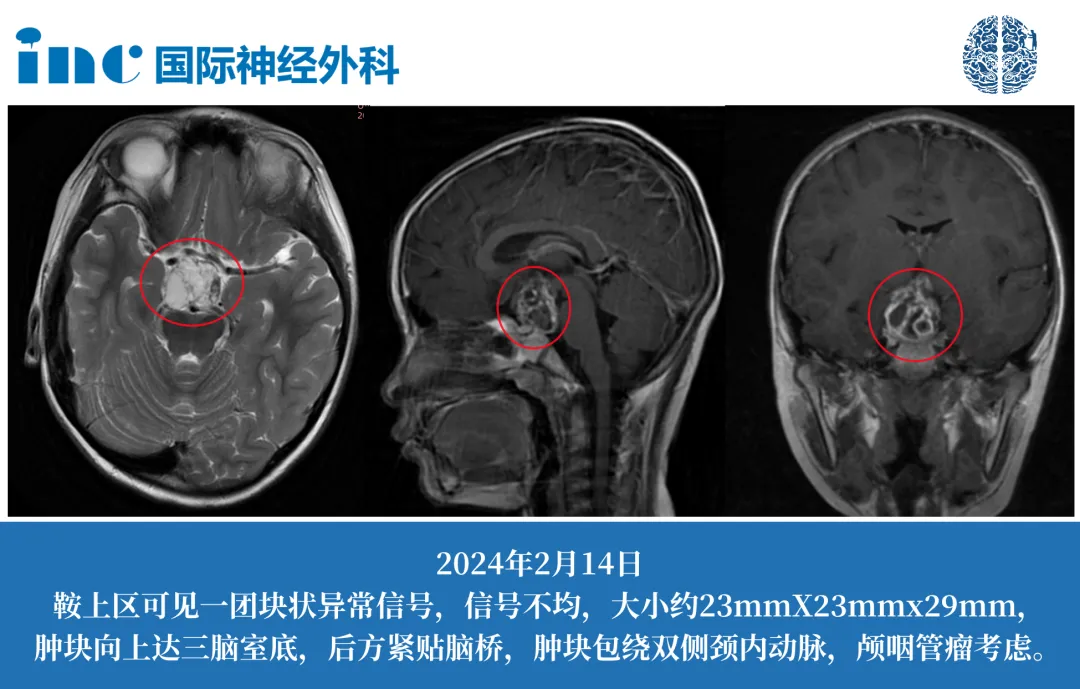
INC 巴教授诊疗案例:7 岁小迪的发育迟缓警示
症状隐匿:7 岁患儿小迪出现生长发育迟缓,虽身高在正常范围,但显著低于同龄儿童,且频繁主诉眼部酸涩不适。
意外确诊:一次头部摔伤后,家长带其行脑部 CT 检查,意外发现颅内占位性病变,结合影像学特征疑似颅咽管瘤。
病情特点:颅咽管瘤生长缓慢且症状隐蔽,多数患儿确诊时肿瘤已较大,小迪因外伤偶然发现病灶,避免了病情延误。
手术四大挑战:
垂体柄保护难题:肿瘤起源于垂体柄并导致其严重受压变薄,保留垂体柄(下丘脑与垂体间的神经内分泌通路)是手术关键。若垂体柄断裂,可能引发激素水平紊乱及永久性尿崩症,需终身药物替代治疗。
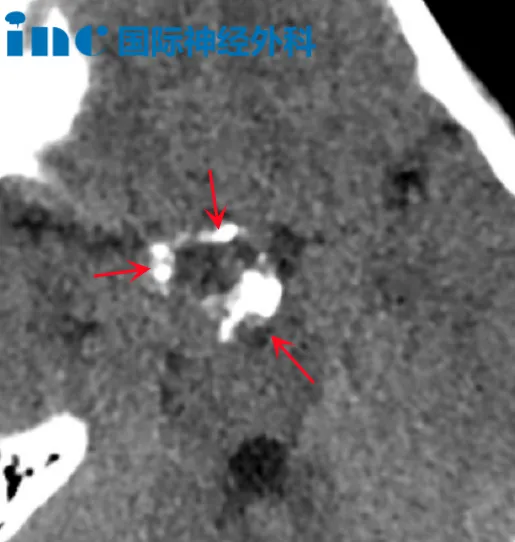
特殊血型风险:小迪为 Rh 阴性血型(「熊猫血」),体重较低,术中需精准控制出血量,避免因输血需求增加并发症风险。
鞍区解剖复杂性:病灶位于鞍区(面积约 5.5 平方厘米),该区域集中颈内动脉、视神经、视交叉等重要结构,手术操作空间仅 4 毫米,0.1 毫米误差即可导致不可逆神经损伤。
功能保全目标:手术需在完整切除肿瘤的同时,保护视路功能、维持垂体 - 下丘脑轴内分泌平衡,并预防脑积水发生,以保障患儿生长发育及生存质量。
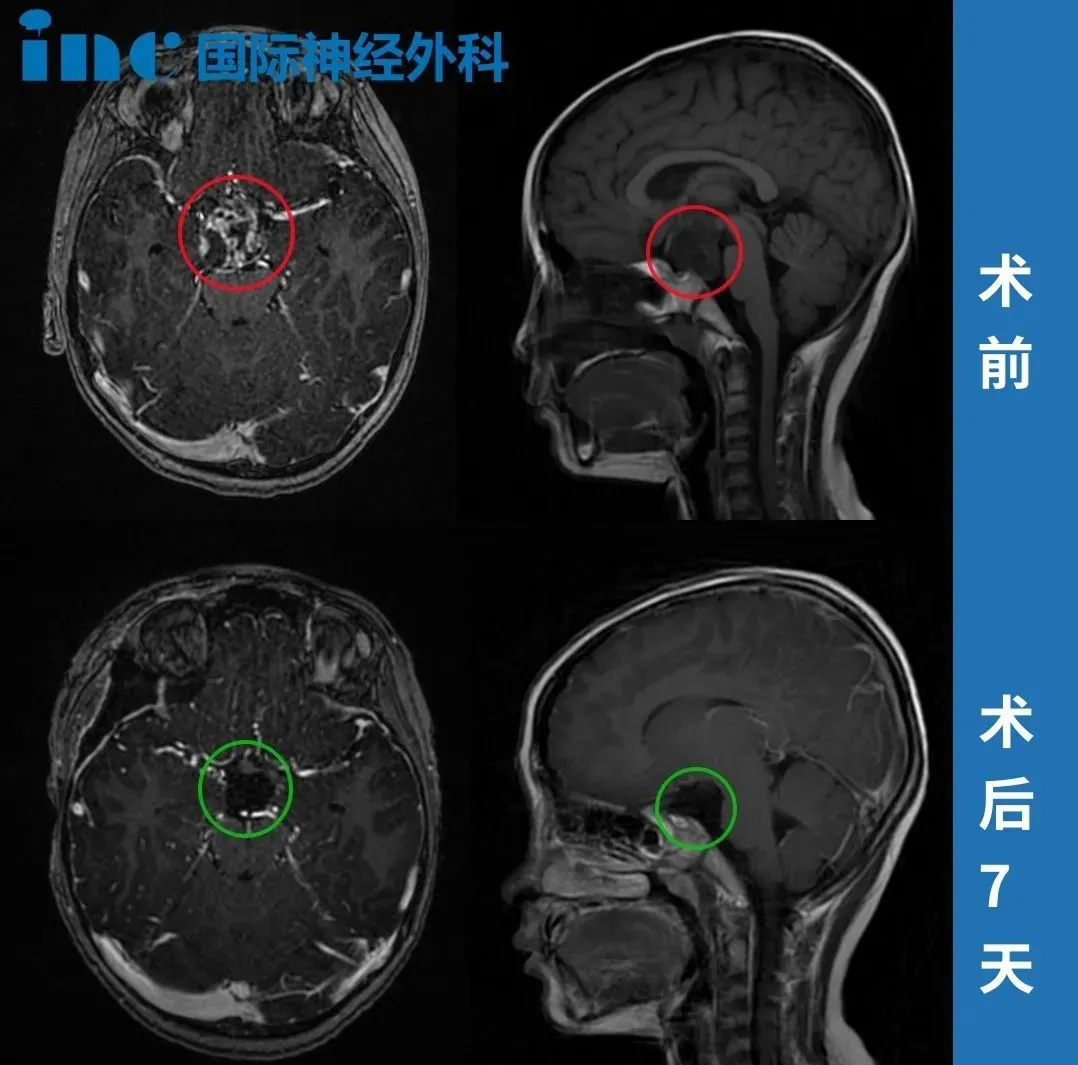
手术实施:INC 巴特朗菲教授联合中国神经外科团队,采用显微外科技术完成肿瘤全切除。术中成功保留垂体柄,未出现新发神经功能缺损,术后 MRI 显示无肿瘤残留,垂体激素水平及内分泌功能稳定。
术后恢复:小迪术后意识清醒,四肢活动正常,无新增神经功能障碍。3 个月随访显示,视力及内分泌功能恢复良好,无并发症迹象。

INC 福教授诊疗案例:35 岁艾瑞克的视力与认知危机
症状进展:35 岁患者艾瑞克因颅咽管瘤出现渐进性视物模糊、行走不稳、记忆力减退及注意力不集中,严重影响日常生活与工作能力。
诊疗选择:患者寻求 INC 旗下世界神经外科顾问团(WANG)成员、世界神经外科联合会(WFNS)颅底手术委员会前主席 Sebastien Froelich 教授(福教授)治疗。
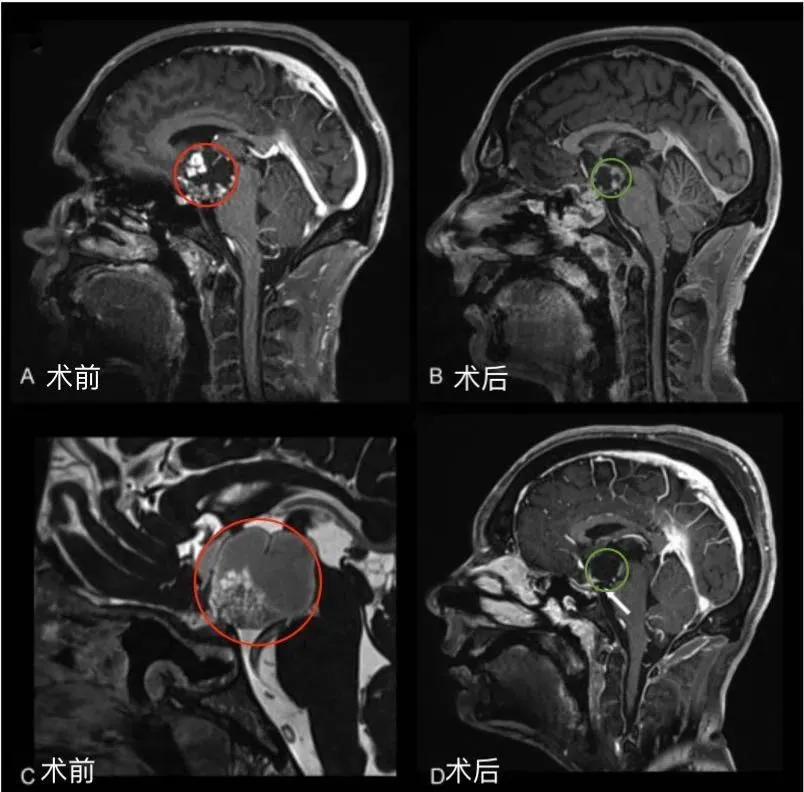
手术方案:福教授采用单鼻孔经鼻内镜联合显微镜开颅手术,在保护视神经、垂体 - 下丘脑轴及颅内大血管的前提下,实现肿瘤全切除(图 1 显示术前术后矢状位增强 MR 对比,肿瘤完全消失)。
术后转归:艾瑞克术后视力、视野恢复正常,认知功能显著改善,垂体激素水平恢复至正常范围,可重返工作岗位,生活质量大幅提升。
鞍区解剖特性与手术核心难点
解剖要点:鞍区位于颅中窝中央,深度约眉心向内 4-5 厘米,包含颈动脉、基底动脉、海绵窦、垂体、下丘脑、视神经等重要结构。其中,视神经直接支配视觉传导,垂体柄调控内分泌功能,下丘脑参与认知及代谢调节,血管损伤可能致命。
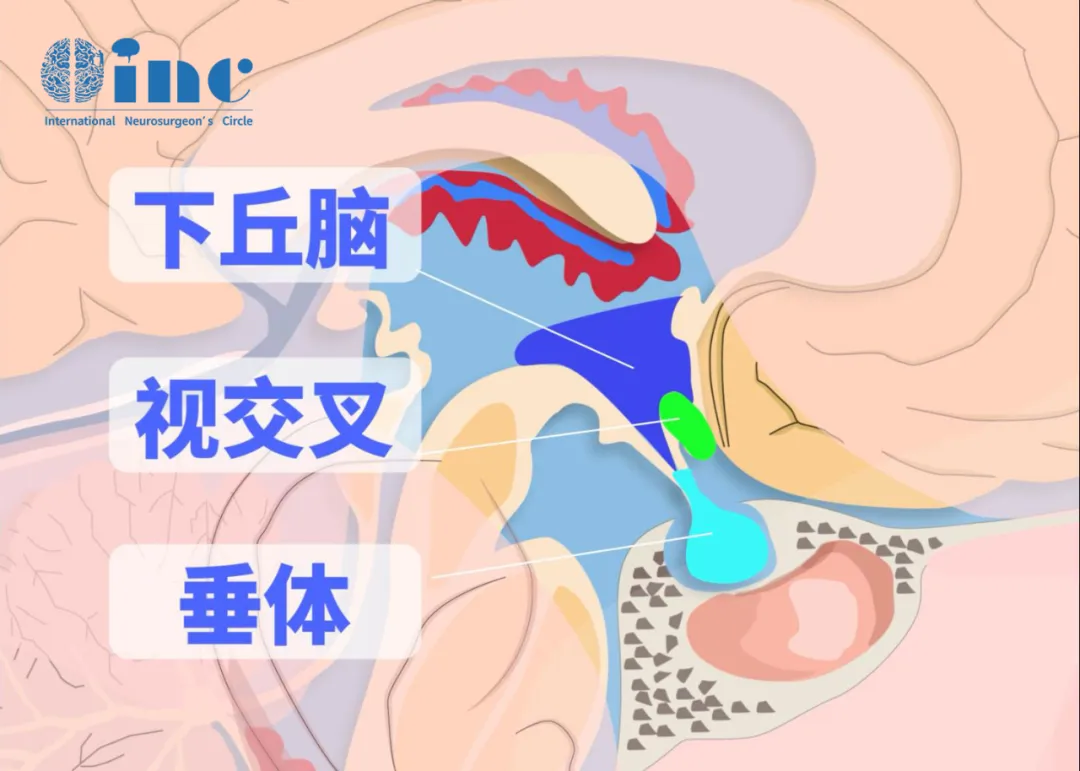
操作困境:颅咽管瘤常与鞍区结构紧密粘连,手术需在 4 毫米空间内完成肿瘤分离。若肿瘤残留易复发,而重复开颅手术风险极高;若强行全切可能损伤重要结构,导致严重并发症,对术者经验与技术要求极高。
颅咽管瘤的规范化诊疗路径
手术原则:手术是首选治疗方式,目标为在保护垂体 - 下丘脑功能及视路结构的基础上实现肿瘤全切除,这是降低复发率、延长无瘤生存的关键。
技术要点:
显微分离技术:利用肿瘤与正常组织间的蛛网膜界面进行锐性分离,避免损伤 Willis 环细小血管分支。
垂体柄保留策略:术前通过 MRI 评估垂体柄位置,术中沿肿瘤包膜细致分离,尽可能完整保留垂体柄,以降低术后尿崩症及甲状腺 / 肾上腺功能低下发生率。
钙化灶处理:对于肿瘤内钙化部分,采用超声吸引器或激光辅助切除,避免粗暴牵拉导致下丘脑损伤。
术后管理:需终身随访内分泌功能(如生长激素、甲状腺激素、皮质醇等)、视力视野及肿瘤复发情况,制定个体化激素替代治疗方案。

 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号