警惕颅咽管瘤:视力下降、头痛、发育迟缓等不典型症状解析
脑肿瘤的临床表现呈现复杂多样性。除头痛、恶心呕吐、步态不稳、肢体麻木及视力下降等常见典型症状之外,部分患者可能以认知功能减退这一不易察觉的形式起病,具体表现为反应迟钝、记忆力下降以及性格改变等。
61岁的李先生(化名)在长达六个月的时间内,其状况令家人愈发担忧:他开始出现遗忘事件、重复询问相同问题、外出后无法找到回家路线等情况,以往行事利落的人变得迟钝且反应缓慢。
家人最初将其归因于年龄增长或早期阿尔茨海默病。直至入院前十天,他突然出现意识模糊、无法分辨时间与地点,甚至出现大小便失禁。送至医院后,内分泌检查提示其存在尿崩症,同时具备发展为艾迪森氏症(即肾上腺皮质功能减退)的潜在风险——最终检查确诊为颅咽管瘤。
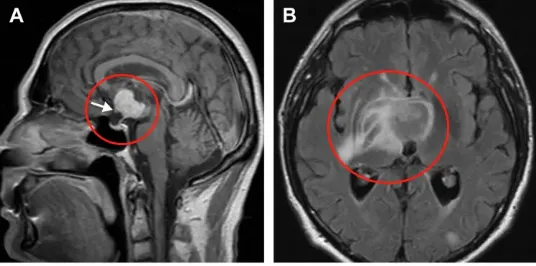
术前鞍上增强MRI显示,肿瘤延伸至第三脑室,有实性成分(a)。视神经交叉向前移位(箭头)。垂体和蝶鞍似乎正常。由于T2病灶周围水肿和反转恢复图像液体衰减并右侧基底神经节外侧延伸,怀疑下丘脑侵犯(B)。
颅咽管瘤为何常被延迟诊断?
颅咽管瘤属于一种起源于胚胎残余组织的良性颅内肿瘤,其发病呈现两个年龄高峰:5岁至14岁的儿童群体,以及50岁至74岁的中老年人群。
多数公众对该疾病名称较为陌生,然而其发病方式可呈现较强的隐匿性。与常见的颅内肿瘤不同,颅咽管瘤的首发症状通常并非剧烈头痛,而是一系列易与其他疾病混淆的表现:
· 视力模糊或视野缺损——常被误认为近视、白内障或眼底疾病
· 内分泌功能异常——生长迟缓、性功能减退、月经停止、尿崩症
· 认知功能下降——记忆力减退、注意力涣散、行为改变,易被误诊为阿尔茨海默病或抑郁症
· 颅内压升高症状——头痛、恶心、呕吐,因脑脊液循环受阻所致
李先生的经历正是第三种起病方式的典型体现。颅内肿瘤的存在,使其家人误认为“年纪大了变糊涂”,导致诊断延误长达六个月。
此类延误现象并不罕见。研究数据显示,颅咽管瘤患者从出现首发症状到最终确诊,平均延误时间可达1年至2年。这背后反映出公众对该疾病普遍缺乏足够认识。
肿瘤解剖位置解析:为何诊疗如此棘手?
要理解颅咽管瘤为何诊疗难度大,首先需明确其解剖位置。
颅咽管瘤起源于鞍区及鞍上区——这是大脑底部一个空间极为狭小但功能至关重要的区域,周围密集分布着关键结构:
· 垂体:人体“激素调控中枢”,负责控制生长、代谢、生殖、应激等几乎所有激素系统
· 下丘脑:负责调控体温、食欲、睡眠、情绪及自主神经功能
· 视神经交叉:两侧眼球的视觉信号在此汇聚,一旦受压即出现视野缺损
· 颈内动脉:大脑的主要供血动脉
· 第三脑室:脑脊液循环的关键通道
李先生的MRI检查显示,其肿瘤不仅占据鞍上区,还向上延伸至第三脑室,且包含实性成分;更令人担忧的是,影像学提示肿瘤已侵犯下丘脑,T2序列可见右侧基底神经节外侧存在水肿信号。视神经交叉被肿瘤推向前方。
这正是颅咽管瘤被称为“最难处理的良性肿瘤之一”的原因——肿瘤性质虽为良性,但生长位置极为危险,手术切除意味着需要承担巨大风险。
手术方案选择:为何采用经鼻内镜入路?
确诊后,李先生接受了由世界神经外科学会联合会(WFNS)内镜委员会前主席、神经内镜领域国际权威专家Henry W. S. Schroeder(施罗德)教授主刀的内镜下经鼻蝶入路颅咽管瘤全切术。

为何选择经鼻内镜入路,而非传统开颅手术?
传统的颅咽管瘤手术需要开颅,经额叶或颞叶进行暴露。而内镜经鼻蝶入路,是从鼻腔进入、经蝶窦底部直达病变区域,手术全程无需切开头皮、无需牵拉脑叶,路径更为直接。
对于像李先生这种鞍上型、向第三脑室延伸的颅咽管瘤,内镜经鼻入路具备独特优势:该入路能够从肿瘤正下方直视病变,视角几乎无遮挡,尤其在处理视交叉后方和第三脑室内的肿瘤时,其角度远优于经颅入路。
手术步骤详解:施罗德教授如何操作?
施罗德教授的手术分为几个精密步骤:
第一阶段:建立手术通路。
在蝶窦内对蝶鞍底进行蛋壳样钻孔磨除,去除薄骨层后暴露硬脑膜。在此过程中,需要精准识别视神经、颈动脉和海绵窦内上方的位置,任何一处的误伤均可能造成无法挽回的损害。
第二阶段:硬膜内操作。
切开硬脑膜后,锐性分离蛛网膜,暴露鞍膈上区,清晰显示垂体柄、后交通动脉、垂体上动脉、视神经和肿瘤的相互关系。肿瘤的切除采用“膜外钝性剥离”技术——沿肿瘤与正常组织之间的界面进行分离,以最大程度保护周围血管神经结构。
第三阶段:处理向上延伸部分。
当肿瘤主体切除后,施罗德教授切换使用30度内镜,专门检查和处理视交叉后方的残余肿瘤;随后再换用45度内镜,深入检查第三脑室前部,确认脉络丛、穹窿、室间孔和丘脑间粘合等结构处无肿瘤残留。
在这台手术中,一个尤其困难的决定是:李先生的部分垂体柄已经被肿瘤浸润并损害,需要切除。
垂体柄是连接下丘脑与垂体的“信号桥梁”,切断后必然导致垂体功能减退,患者需要终身激素替代治疗。但如果保留被肿瘤浸润的垂体柄,复发风险将大幅上升。这正是颅咽管瘤手术中最难的权衡之一:追求彻底切除,还是保留功能?
施罗德教授的选择是:在充分保护视神经、下丘脑和血管的前提下,追求最大程度的全切。
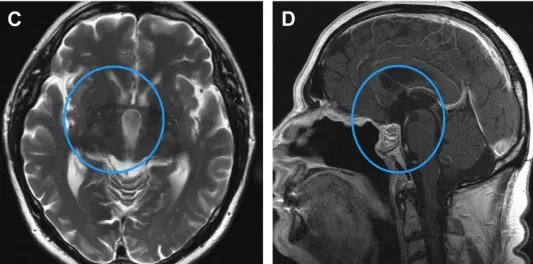
施罗德教授在内镜下行全切术,包括已被肿瘤浸润破坏的部分垂体柄。术后2年MRI未见肿瘤复发(C, D)。水肿完全消退(C)。图像(D)也显示鼻中隔皮瓣重建颅底。
第四阶段:颅底重建。
肿瘤切除后,使用鼻中隔皮瓣重建颅底,以防止脑脊液漏——这是内镜经鼻手术中至关重要的收尾步骤。
术后该患者经历了短暂的神志不清,但神志及认知功能恢复迅速,且体重保持稳定。垂体柄部分切除后,需要进行激素替代治疗。术后两年随访,颅咽管瘤未见复发,水肿完全消退。
出现以下症状需提高警惕
如果您或您的家人出现以下情况,请勿简单归因于“年纪大了”或“用眼过度”,而应考虑进行头颅MRI检查:
· 无明显原因的记忆力下降、行为改变
· 视野缩窄(尤其是双颞侧视野缺损)
· 多饮多尿(尿崩症)
· 无法解释的疲乏、怕冷、性功能减退
· 儿童出现生长迟缓或性早熟
颅咽管瘤的诊断依赖于增强MRI,这是目前最重要的影像学工具,能够清晰显示肿瘤的大小、位置、与周围结构的关系,以及是否存在下丘脑侵犯。
在治疗选择上,手术切除仍是颅咽管瘤的首选治疗方式,目标是在保护下丘脑、垂体、视神经等关键结构的前提下,尽可能实现肿瘤全切。对于无法全切的病例,次全切除联合放射治疗也是重要的选择。选择一位经验丰富、专注于鞍区手术的神经外科医生,是影响手术结局最关键的因素之一。

 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号