“脑膜瘤第三次复发了,是继续手术还是放弃治疗,这个决定真的很难……”
“脑膜瘤术后两年复发,对再次开颅手术感到恐惧,是选择继续伽马刀治疗,还是再次接受手术?”
尽管多数脑膜瘤属于良性肿瘤,但临床上确实存在术后快速复发的病例。为何部分患者术后能够维持多年甚至十年无复发,而另一些患者却在短期内出现快速复发?复发后应当采取何种治疗策略?让我们首先分析这个复杂的临床案例。
复发性颅底脑膜瘤的手术治疗难度更高。本文所述病例为一例累及整个海绵窦及颈内动脉的复发性脑膜瘤,该肿瘤已复发两次,本次为第三次手术。海绵窦区域的解剖结构极为复杂,且肿瘤具有侵袭性。
此次,患者寻求了INC国际神经外科专家的帮助。主刀医生联合应用了多种颅底手术入路,通过联合颧下经海绵窦入路与扩大中颅窝入路,并实施了海绵窦段颈内动脉剥脱术,最终成功实现了脑膜瘤的全切除。
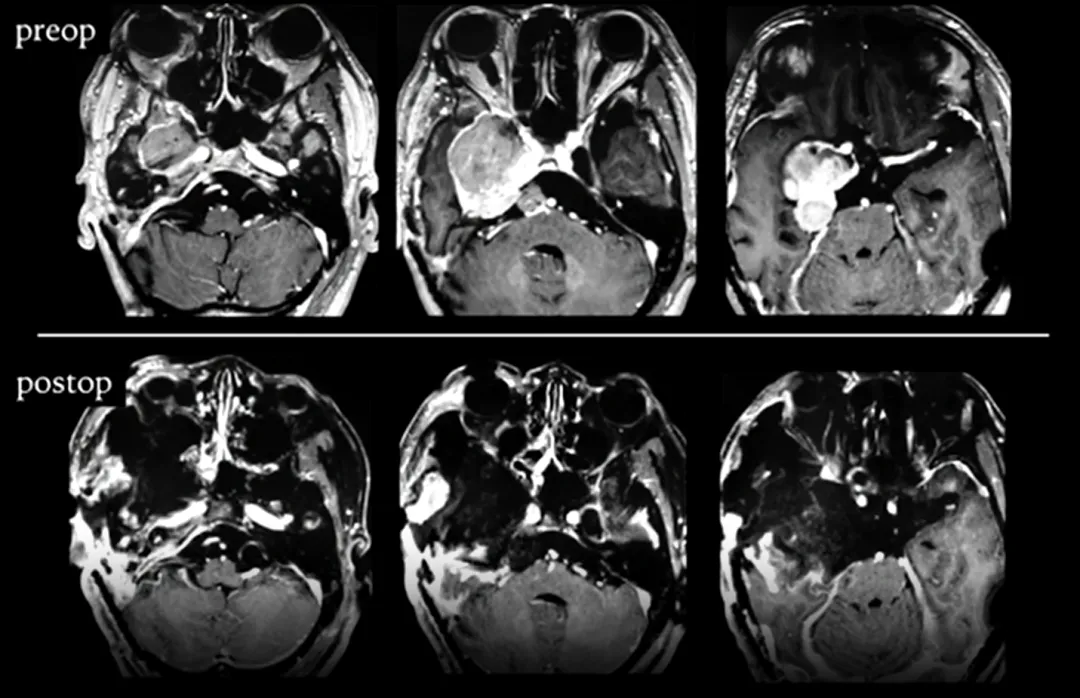
患者为一名53岁男性,其右侧完全性动眼神经麻痹及面部感觉异常症状在一年内持续恶化。该患者此前曾因右侧岩斜海绵窦脑膜瘤接受过第一次开颅手术(图1A和B),术后还接受了伽马刀治疗。
首次手术后八年,海绵窦内的残余肿瘤部分增大并延伸至后颅窝(图1C)。
随后患者接受了第二次手术,但此次手术仍未实现肿瘤全切,仅切除了后颅窝部分的肿瘤(图1D)。然而,随访影像显示肿瘤在两年内出现了侵袭性再生长。肿瘤占据了右侧中颅窝,并向后颅窝和颞下窝延伸(图1E和F)。
此时,患者面临着第三次手术的抉择。
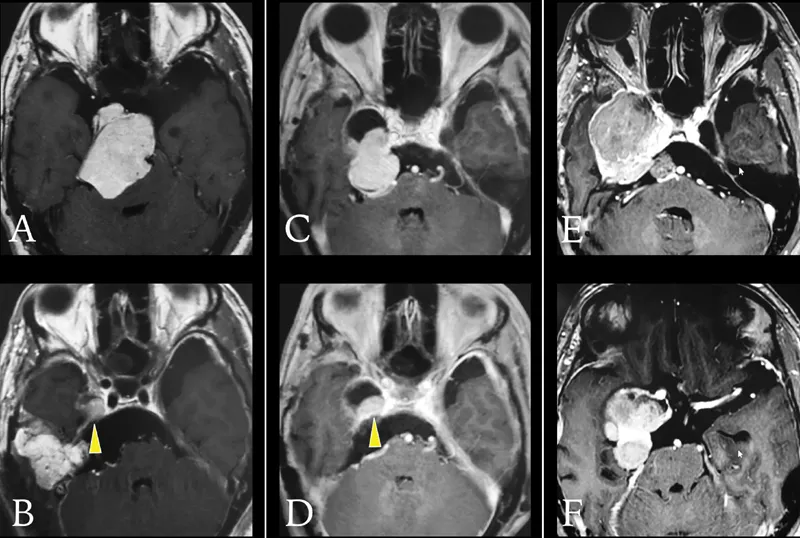
(A)首次手术的术前增强磁共振成像显示右侧巨大的海绵窦-岩斜区脑膜瘤,对脑干造成严重压迫。
(B)首次手术的术后磁共振成像显示右侧海绵窦有小的肿瘤残留(黄色箭头指示处)。
(C)第2次手术的术前磁共振成像显示海绵窦内残余部分肿瘤再生,并延伸至右侧后颅窝。
(D)第2次手术的术后磁共振成像显示右侧海绵窦仍有肿瘤残留(黄色箭头指示处)。
(E), (F)第3次手术的术前磁共振成像显示肿瘤侵袭性再生长。一个巨大的肿瘤占据右侧中颅窝,并向多方向延伸,并包绕了右侧海绵窦段颈内动脉。
手术难点解析
-
海绵窦及其周围区域是神经外科领域中技术难度最高的手术区域之一。该区域神经与血管交错,解剖结构高度复杂,涉及多支颅神经、重要脑动脉、巨大静脉丛和脑干。海绵窦作为颅底最复杂的静脉腔隙,其内包含颈内动脉海绵窦段及多条颅神经(动眼神经、滑车神经、三叉神经、外展神经)。肿瘤完全侵犯海绵窦并紧密包绕颈内动脉,这使得手术团队必须在实现肿瘤完全切除与保护这些关键的神经血管结构之间进行精细权衡,任何细微的失误都可能导致永久性神经功能缺损、致命性大出血或脑缺血。如文档所述,右侧动眼神经完全被肿瘤侵犯,剥离过程风险极高。
在1980年以前,该区域几乎被视为“手术禁区”,相关手术伴有极高的死亡率和致残率。直至20世纪80年代初,世界知名Dolenc入路和Dolenc三角创始人Vinko V. Dolenc教授(1940-2025)与Hakuba教授,才使Parkinson的直接手术方法重新焕发活力,他们介绍了从硬膜内和硬膜外直接进入海绵窦的显微手术技术。
-
肿瘤的复发与侵袭性生长模式进一步增加了手术难度。本次为第三次手术,既往手术造成的组织瘢痕粘连及正常解剖层次的破坏,使得本次手术中的分离与解剖操作异常困难。同时,肿瘤呈侵袭性再生,从海绵窦区延伸至中颅窝、后颅窝乃至颞下窝,侵犯范围广泛,这要求手术入路必须能够覆盖多个颅底区域。
手术操作详解
因此,术者联合应用多种颅底手术入路,旨在提供多方向的手术通道,并广泛显露颅底病变。
手术计划通过联合颧下经海绵窦入路与扩大中颅窝入路,并预备进行血管重建,以实现肿瘤的全切除。
肿瘤与海绵窦段颈内动脉之间的轻度粘连,有助于实现肿瘤海绵窦内部分的完整切除(图2A–C)。
手术体位
双人四手联合手术
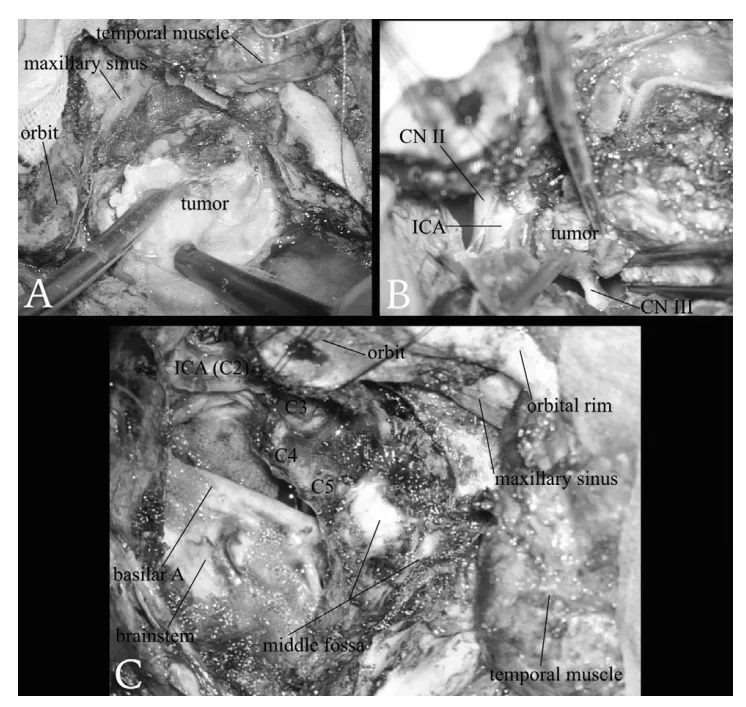
术中:(A)使用超声吸引器 切除肿瘤的右侧中颅窝部分。(B)右侧动眼神经 完全被肿瘤包绕、侵犯。(C)通过经颧骨-经海绵窦入路结合扩大中颅窝入路 实现肿瘤大体全切 后的最终术野。随着肿瘤海绵窦内部分的切除,右侧颈内动脉的海绵窦段 已被剥脱裸露。脑干的侧面得到了良好的显露。
第三次手术,术前术后影像
案例来源

脑膜瘤复发主要影响因素解析
关于脑膜瘤复发的影响因素,我们已多次进行分享,其中最主要的影响因素是脑膜瘤的切除程度。
多项相关研究证实,在安全范围内尽可能多地切除脑膜瘤,可以延长无进展生存期且不增加并发症发生率,并由此确立了现行的颅内脑膜瘤手术切除程度Simpson分级系统。

脑膜瘤复发后治疗方案指南
对于复发性脑膜瘤患者,治疗方案包括再次手术和/或放疗。使用外科手术或放疗处理复发肿瘤的基本原则,与对待新发脑膜瘤患者相似,通常首选手术治疗。
数项研究表明,复发性非典型脑膜瘤的治疗失败率较高,其总生存期结局与恶性脑膜瘤相似或更差。因此,脑膜瘤的首次手术至关重要。
以下三位脑膜瘤患者均在多次复发后,最终选择了INC巴特朗菲教授的主刀手术。
一个脑膜瘤竟纠缠了他整整23年。一次开颅,两次伽马刀,仍无法阻止它的卷土重来。 61岁的鲁女士,跑遍南北,得到的结论却出奇一致:手术风险太大,做不了;伽马刀?也不能再做了,因为“你已经做过两次,太多了”。这一次该如何解决?
对于42岁的林先生来说,过去的12年是一场无休止的“车轮战”。尽管他面对的始终只有一个对手——那个巨大、顽固的脑膜瘤。这个曾经逃过了第一次手术、两次伽马刀以及中药治疗的脑膜瘤,终于被他打败了!

 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号