46岁的Carol头疼得厉害,疼得她都没法好好生活和上班了。一开始头疼得像有个东西轻轻敲,后来就越敲越重,最后感觉像针扎一样刺痛。这头疼也不是一直都有,有时候疼一阵,有时候又好点儿。
但最近Carol的头疼得挺频繁,她实在受不了,就赶紧来看病。结果一检查,医生发现她脑子里长了个东西,叫做岩斜坡脑膜瘤,把脑子里的重要部分挤得都移位了,所以才会头疼得这么厉害。
在医生的手术治疗下,Carol脑子里那个烦人的东西被干净利落地切除了,这下子,那个一直跟着她的头疼问题终于不再纠缠她了,她的生活终于得以恢复了往日的平静。
这是INC国际神经外科医生集团旗下组织世界神经外科顾问团(WANG)成员、世界神经外科学会联合会(WFNS)内镜委员会前主席Henry W.S. Schroeder教授(施罗德教授)的一则手术案例。
磁共振成像(MRI)检查后,结果显示患者颅内存在一个位于岩斜坡孔区域的大型脑膜瘤,并且该肿瘤已导致脑干的明显移位和压迫。
由于脑干是维持基本生命功能的重要中枢,其受压状况引发了潜在的生命危险。这种情况需要立即采取医疗干预,以防止可能出现的中枢神经系统的严重并发症,如呼吸和心跳功能的异常,这些并发症都可能导致患者生命垂危。
因此,针对这位患者的治疗策略需要迅速而谨慎地制定,以保证在尽可能最大程度地切除脑膜瘤的基础上减少对于重要解剖结构的损伤,从而减少手术风险,改良患者预后。
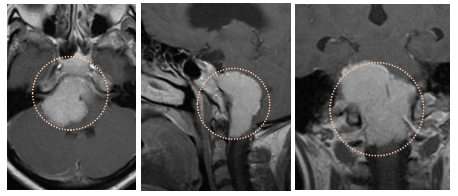
增强磁共振成像示岩斜区大型脑膜瘤,伴有脑干压迫。
在显微镜和内镜的视觉控制下,施罗德教授通过广泛的侧方入路还是成功地完全移除了岩斜坡脑膜瘤。
1)术前准备:包括患者全身麻醉、手术区域的消毒和铺单。
2)开颅:根据所选择的手术入路(广泛的侧方入路),进行开颅手术,暴露病变区域。
3)显微镜下操作:进行初步的肿瘤切除和周边组织的分离。
4)神经内镜的使用:在上一步的基础上,使用神经内镜进一步观察和切除显微镜下难以直视的肿瘤部分,以提高肿瘤的切除率。
5)术后处理:包括伤口缝合、术后监护和必要的康复治疗。
6)术后随访:术后需要对患者进行定期随访,以监测肿瘤是否复发以及患者的恢复情况。
因手术难度较高,持续时间长。但得益于施罗德教授精湛的手术技艺,患者术后恢复良好,除舌肌功能减退和声音嘶哑外无其他症状。
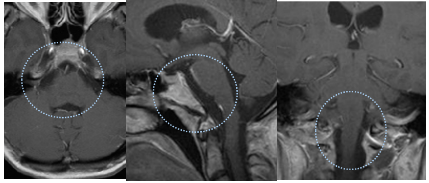
术后1年增强磁共振成像显示肿瘤已完全切除,脑干压迫完全解除。
案例分析
1、岩斜坡孔脑膜瘤区域的手术难点有哪些?
1)解剖结构复杂
多颅窝分布:肿瘤横跨前颅窝、中颅窝和后颅窝,需要暴露和处理多个解剖区域。各颅窝内神经血管结构密集,手术入路选择困难。
岩斜区特殊位置:岩斜区毗邻重要解剖结构,如颈内动脉、海绵窦、脑干、颈静脉孔等,手术中极易损伤。
2)重要神经血管保护
颅神经的保护:
肿瘤常累及多个颅神经(III、IV、V、VI、VII、VIII等),尤其是通过海绵窦和颈静脉孔的神经。长时间的肿瘤压迫可能导致神经粘连,术中剥离风险高,易造成术后功能障碍。
血管保护:
颈内动脉(ICA):肿瘤常与ICA及其分支(如大脑后动脉、迷路动脉等)粘连或包绕,处理不当可能导致脑缺血或血管破裂。
基底动脉及其分支:在颅后窝范围内,肿瘤可能紧贴脑干及基底动脉分支(如小脑后下动脉、前下动脉),增加操作难度。
静脉系统:如岩上窦、岩下窦及乙状窦,肿瘤侵蚀可能引发大出血。
3)肿瘤与脑干的关系
肿瘤位于岩斜区并延伸至颅后窝,常压迫或粘连脑干。脑干是生命中枢,操作稍有不慎可能造成严重术后并发症(如意识障碍、呼吸循环紊乱)。长期压迫下脑干功能可能部分丧失,术中复位时需避免血管牵拉引发脑干缺血。
4)手术入路选择困难
常见手术入路包括经颞下入路、经迷路入路、经乙状窦后入路、扩大经鼻蝶入路等。不同入路对颅窝分区的暴露效果不同,需根据肿瘤位置、大小、侵袭范围及患者病情决定。选择入路时需综合考虑减少对颅神经、脑干及重要血管的损伤,同时保证肿瘤切除的彻底性。
5)肿瘤切除的彻底性
肿瘤与周围组织粘连:由于肿瘤侵袭和慢性炎症,可能与硬膜、脑膜、血管和神经严重粘连,切除时难以完整分离。
硬膜内外扩展:岩斜区脑膜瘤常有硬膜内外双向扩展,需同时处理硬膜病灶和骨质侵蚀部位,增加手术操作复杂性。
全切难度:虽然全切可能改善长期预后,但过于激进的切除可能增加严重并发症风险(如颅神经瘫痪、大出血)。
6)术中操作与视野限制
狭窄的手术空间:岩斜区处于深部解剖区域,视野受限,器械操作受阻。
脑组织牵拉风险:暴露肿瘤时可能需要较大脑牵拉,易引发术后脑水肿或神经功能损伤。
2、岩斜区手术的并发症
1)颅神经损伤相关并发症
II-III对(视神经和动眼神经)损伤:视力下降或丧失;眼睑下垂、复视、眼球运动障碍。
IV、VI对(滑车神经和外展神经)损伤:眼球无法正常向下或外展,导致复视。
V对(三叉神经)损伤:面部感觉异常或麻木(受影响区域取决于分支,包括眼支、上颌支或下颌支);咀嚼肌无力或咬合障碍。
VII对(面神经)损伤:面瘫,即患侧面部表情肌无力;眼睑闭合不全、饮水漏出、表情不对称。
VIII对(前庭蜗神经)损伤:听力下降或耳聋;平衡障碍、眩晕。
IX、X对(舌咽神经和迷走神经)损伤:吞咽困难、声音嘶哑;呛咳、饮水误吸,可能导致吸入性肺炎;心率和血压波动(迷走神经功能受损)。
XI对(副神经)损伤:斜方肌无力,影响肩部活动。
XII对(舌下神经)损伤:舌肌无力,舌头偏向患侧,影响言语和吞咽。
2)脑干损伤相关并发症
生命体征紊乱:呼吸、心率不稳或危及生命的障碍。
四肢瘫痪或偏瘫:损伤脑干中枢或传导通路导致运动功能丧失。
3)血管损伤相关并发症
脑缺血或脑梗死:由于血管损伤或血供中断,可能出现局灶性或弥漫性缺血。
术中或术后大出血:血管损伤可能导致术中出血难以控制,或术后血肿形成。
4)脑组织损伤相关并发症
脑水肿:术后牵拉或操作可能导致严重的脑水肿。
脑脊液漏:硬脑膜修复不全引起脑脊液漏,可能继发颅内感染。
5)感染相关并发症
颅内感染:术后脑脊液漏或硬膜外感染。
颅骨修补部位感染:手术部位感染可能需要二次修复。
6)术后功能恢复障碍
长期康复问题:神经功能恢复缓慢或永久性丧失。需长期康复治疗,甚至遗留终生残疾。
在颅底脑膜瘤手术中,内镜辅助显微外科技术已经得到确立。由于使用了内镜,可以看到神经和血管的周围区域以及颅底的骨性角落。因此,手术范围得以减少。可以避免扩大颅底入路,这种入路需要移除颅底的大部分。通常,也可以通过颅骨上的小而节省的开口成功切除较大的肿瘤(钥匙孔手术)。总的来说,通过应用内镜辅助技术,可以实现更为微创的手术。
相关阅读
垂体瘤卒中的七大诱因有哪些?国际垂体瘤大咖施罗德教授手术分析
脑内“果冻”怎么治?INC国际施罗德教授的松果体囊肿手术攻略!
神外医生的“第三只眼”:INC国际内镜大咖施罗德20+经典「内镜」案例合集
INC国际脑膜瘤手术专家团
德国教授 Helmut Bertalanffy'

擅长领域:专研复杂脑瘤手术30余年,擅长大脑半球病变、脑干病变、脑血管疾病、脑内深层区胶质瘤、颅颈交界处的病变、听神经瘤、面神经鞘瘤等的肿瘤切除术、神经吻合术以及各种椎管内肿瘤切除术,拥有上千台脑干手术量,以精湛高超的技术手法和安全前提下高切除率手术而闻名世界,在中国患者群中被尊称为“巴教授”。
专注脑干、颅底等复杂手术30多年、上千台成功脑干手术记录:包括拥有上千台成功脑干手术记录,包括800台脑干胶质瘤成功案例、近400台脑干海绵状血管瘤成功案例等。大部分脑干肿瘤手术患者,术后ICU观察一天,气管插管不超过1天,术后很少有肢体瘫痪、颅神经损伤急需呼吸机支持、长期卧床的患者,这无疑是成功的高难度手术直接有效的证明。除了脑干,其他神经外科疑难的位置,如颅底、功能区、颅颈交界处、脊髓等也拥有众多成功手术病例,近几年他还为中国的患者进行了多台成功的疑难手术。
法国教授 Sebastien Froelich

福洛里希教授是国际知名的神经外科内镜手术专家。早在2011年,福洛里希教授团队就曾使用神经内镜经单鼻孔入路成功夹闭颅内前交通动脉瘤,这在世界神经外科领域内具有创新性。而后,福洛里希教授结合多年的手术经验又提出了具有重要意义的神经内镜“筷子”手法,使得手术操作由两人变为一人,很好地解决了手术过程中存在的配合问题,由此提高了手术效果和准确度。
福洛里希教授对于脊索瘤、脑膜瘤、垂体瘤、颅咽管瘤等都有大量的临床治疗经验,多采取神经内镜下颅内高难度位置的微创手术。他尤其擅长神经内镜鼻内入路的颅底肿瘤切除。他提出了克服脊索瘤的颅底基础方法、鼻内镜和下鼻甲联合皮瓣修复扩大鼻内入路后大面积颅底缺损的手术方法,这对于颅底脊索瘤的治疗、对于患者的预后具有重要意义。
德国教授 Henry W.S. Schroeder

世界神经外科学会联合会(WFNS)内镜委员会前主席
欧洲神经内镜学会前主席
德国神经内镜和神经导航协会前主席
德国格赖夫斯瓦尔德大学(Greifswald University)神经外科教授兼主席
德国颅底外科学会科学委员会成员
Henry W.S. Schroeder教授是德国格赖夫斯瓦尔德大学(世界非常古老的大学之一,有三位诺贝尔奖校友)神经外科教授及主席,还是德国神经外科协会、神经外科医师大会、美国神经外科协会的成员。其主要研究领域包括垂体瘤、脑膜瘤以及其他颅内肿瘤的神经内镜手术、显微神经外科手术和显微颅底手术。
Henry W.S. Schroeder教授是国际神经内镜手术的高手,他拥有20余年的神经外科疾病咨询经验,擅长领域包括内镜神经外科(脑积水、囊肿、脑室内病变);内镜颅底手术(脑膜瘤、前庭神经鞘瘤、表皮样囊肿);鼻内镜颅底手术(垂体瘤);微创神经导航脑颅内手术;周围神经手术;癫痫手术等,擅长神经内镜下单鼻孔垂体瘤的微创手术治疗。经其神经内镜手术治疗的垂体瘤、脑膜瘤病例切除率高、治愈率高、复发率较低。

 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号