15岁男性患者小桂在为期2周的高强度备考期间,伴随学习压力增加出现进行性加重的身体不适。头痛与疲劳感成为持续存在的症状,但数日后患者意外出现呕吐现象,呈现"学习过程中发生呕吐"的特殊临床表现。
诊断过程分析
家属紧急送医后,经系统检查发现头痛、呕吐及疲劳症状的真实病因并非学习压力所致,而是源于鼻腔部位生长的巨大肿瘤。影像学检查显示,患者一个多月前突然出现的言语控制障碍及情绪激动症状与此相关。
检查结果显示:患者存在双侧视乳头水肿,但无其他局灶性神经功能缺损。全部血液学检查指标处于正常范围,血清生殖细胞肿瘤标志物检测结果为阴性。
关键发现为:头颅影像学检查显示脑组织与鼻旁窦右侧存在5.5×4.4×5.6厘米的占位性病变。该肿瘤原发于鼻腔、筛窦和蝶窦区域,已侵蚀筛板结构进入前颅窝,导致额叶下部出现占位效应并引起轻微中线移位。脊柱MRI检查未见转移性病灶。
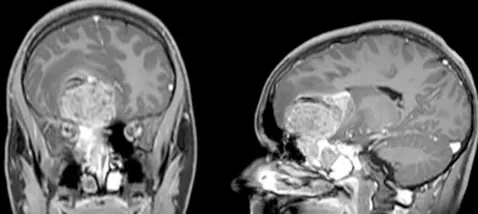
手术治疗方案
面对这一复杂病例,接诊医生建议转诊至专科医疗中心。当患者就诊于Rutka(鲁特卡)教授时,临床症状呈现明显加重趋势。为争取最佳治疗时机,鲁特卡教授团队制定了特殊治疗方案。
手术团队设计了鼻内镜联合双额开颅的手术方案。初始阶段采用右侧内镜经鼻入路获取足量组织样本进行病理学诊断。活检结果确诊为罕见的鼻腔鼻窦未分化癌,属于高度侵袭性恶性肿瘤类型。
确诊五日后实施第二阶段手术,此次手术目标为切除颅内和鼻旁窦残留肿瘤。手术采用双额开颅术,经右侧进入大脑半球间前裂进行解剖分离,在前颅窝底上方约4厘米处定位肿瘤组织。
鉴于肿瘤血供极其丰富,手术团队首先使用超声吸引器在肿瘤与正常脑组织交界处建立解剖平面,随后采用吸引器实施肿瘤切除。
手术过程中清晰观察到肿瘤已侵蚀筛板并侵入筛窦。团队随后使用内镜技术从上下两个方向切除鼻窦内肿瘤残留。肿瘤主体切除完成后,采用额颅骨分层骨移植片修复前颅底缺损,并使用带血管的骨膜组织瓣维持硬脑膜闭合,辅以浓缩纤维蛋白组织胶加强修复。
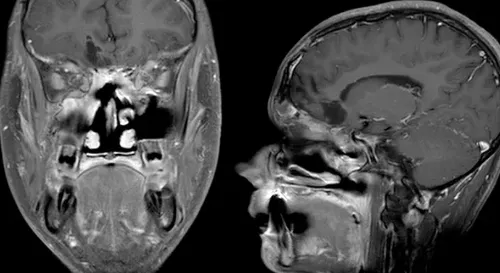
术后治疗与随访
手术完成后,鲁特卡教授向家属告知肿瘤已实现大体全切,后续治疗方案将继续与家属深入沟通。患者家属最终接受联合治疗方案,包括辅助放疗和化疗。
术后临床观察显示,患者神经系统状况未出现恶化,头痛症状在术后第十天显著减轻。术后48小时MRI检查证实肿瘤大体全切。后续治疗包括30次分割放疗,总剂量6000cGy,靶区覆盖肿瘤及周边边缘,同步实施顺铂化疗。
术后一年随访显示,患者神经系统功能保持良好,影像学检查及临床表现均未见肿瘤复发征象。

病例来源:James T. Rutka. Pediatric Sinonasal Undifferentiated Carcinoma: Case Report and Literature Review
治疗关键点总结
多学科协作诊疗模式对复杂头颈部肿瘤的重要性
联合手术入路在颅底肿瘤切除中的应用价值
术后综合治疗对肿瘤长期控制的必要性
定期随访对疗效评估的关键作用
该案例充分体现了现代神经外科与头颈外科协作治疗复杂颅底肿瘤的综合策略,展示了多模式治疗方法在改善患者预后方面的显著优势。

 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号