齐女士作为企业高级管理人员,日常工作注重效率与精确性,但近期持续遭受头痛与视力问题困扰。尽管每年接受常规体检且结果正常,无相关家族病史,此次却被诊断为颅内占位性病变,即脑肿瘤,这一结果令其感到震惊与困惑。

"确诊脑肿瘤时我38岁,当时工作压力极大,多个重大项目年度预算工作集中,每日需要处理大量统筹决策事务,因此初期头晕症状未予重视。"齐女士回忆道。"以往仅偶尔不适,但那段时间每晚出现头晕症状,伴有视物重影。医学专业朋友提示头晕恶心、视力下降需高度警惕,问题可能比预期严重,建议立即就医检查。"
诊断过程与初步治疗
齐女士接受朋友建议,立即前往当地医院完成全面检查。影像学检查显示"松果体及第四脑室占位可能",脑肿瘤压迫脑组织导致头晕与复视症状。医生建议尽早接受治疗,但因肿瘤位置深在,手术难度较大,建议先行放射治疗,若可控制病变进展则可避免手术。
齐女士对此诊断存在疑虑,自觉平日身体健康且无遗传病史,不理解患病原因。但病情进展迅速,经与家人及医生商议后,决定先行伽马刀治疗。治疗后影像复查显示肿瘤未缩小。
病情进展与治疗调整
虽然初始治疗效果有限,但患者仍拒绝开颅手术,选择接受立体定向放射外科治疗。经过一段时间治疗后,头晕复视症状未见改善,反而出现视力下降、行走不稳及脑积水等新发症状。此时患者意识到放射治疗方案效果不佳,遂前往医院接受手术治疗。但医生告知因肿瘤多发伴出血、钙化,且位置不佳,完全切除难度较大,齐女士表示理解。经历数小时手术后,术后影像证实肿瘤部分切除。
二次手术决策与实施
首次手术后患者症状获得短期缓解,但定期复查期间发现病情进展。MRI检查显示松果体区肿瘤向第四脑室延伸,并导致脑干水肿,此时手术难度较初诊时显著增加。
手术详情与预后评估
主刀医生:INC巴特朗菲教授
手术结果:教授采用小脑幕上、幕下联合膜髓帆入路抵达肿瘤区域,实现病变全切
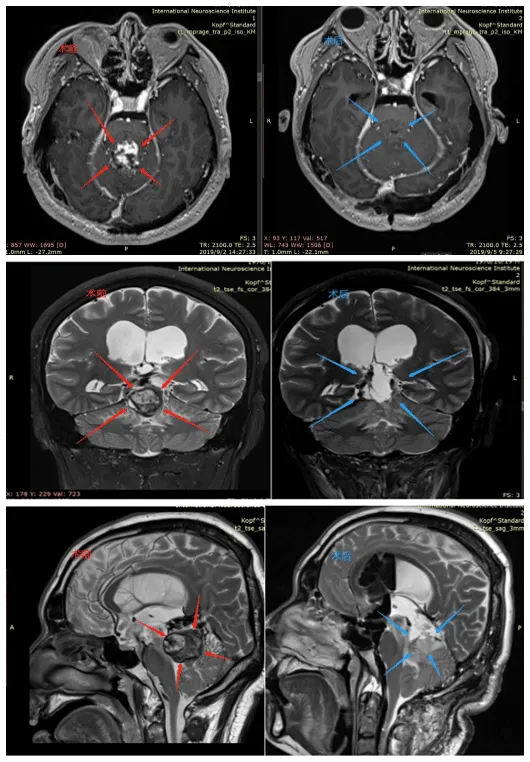
术前MRI(红色标记):松果体区占位病变,考虑肿瘤性病变,可见强化信号,侵犯压迫第四脑室,伴脑干水肿
术后3天MRI(蓝色标记):松果体肿瘤完全切除,无残留病灶,无神经功能损伤(病灶区异常信号为手术止血材料)
术后情况:术后第2天拔除气管插管,自主呼吸正常,生命体征稳定,转出ICU,复视症状改善;术后5天在专业人员协助下床康复训练,头晕明显减轻,肌力恢复;术后18天顺利出院,无新发神经功能缺损
手术难度分析
松果体区肿瘤通常位于大脑中央区域,累及多条重要血管,毗邻脑干结构,常伴有脑积水并发症,手术难度与风险均较高。该区域手术死亡率曾达50%-70%,常规放射治疗曾为标准治疗方案。
尽管现代显微神经外科技术进步使多数松果体区病变可获得有效治疗,但开颅手术对脑组织及脑血管的牵拉损伤仍难完全避免,肿瘤全切仍是神经外科医生面临的重大挑战。
特别对于齐女士的病例,肿瘤体积巨大、位置深在,且具有放化疗及手术治疗史,这些因素均显著增加手术难度。

 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号