提到听神经瘤,面瘫、失聪、脑积水、颅内感染……像一个个巨大的神秘黑洞,让人感到未知和恐惧。不手术切除肿瘤,放任肿瘤生长,那就会压迫到更多神经甚至影响生命中枢脑干,威胁到生命安全。
而听神经瘤切除手术常用的乙状窦后入路需要钻探到内耳道后壁,而一旦在肿瘤切除手术中,还发现了听神经瘤的“病搭子”——颈静脉球高位(HJB),神经外科医生们又应该如何处理?
INC国际神经外科医生集团旗下世界神经外科专家团(WNEG: World Neurosurgical Expert Grop)成员、圣路加国际医院神经外科主任川岛明次教授(Akitsugu Kawashima)曾发表过一则听神经瘤伴HJB的案例,手术中川岛教授采用的经岩前入路(ATPA),可被视为伴有HJB的听神经瘤患者的手术方法之一。
病搭子:听神经瘤与颈静脉球高位
听神经瘤是一种良性肿瘤,起源于听神经,在面神经、脑干、小脑形成的间隙中生长,常常于体检中偶然发现,或以听力下降、耳鸣为首发症状,随着瘤体的长大,逐渐压迫到周围重要结构,包括听神经、面神经、三叉神经、外展神经、后组颅神经、小脑、脑干等。
肿瘤大小和发展阶段会导致不同的症状,从治疗策略上来说,手术是已出现症状的听神经瘤治疗的首要标准。既往早期的听神经瘤手术主要是以切除肿瘤,提高患者生存率为准则,但有时可能是以牺牲听力和面神经功能为代价而进行的。

颈静脉球位于岩骨下方的颈静脉窝内,“高位”并不是听神经瘤患者术后导致其位置“升高”,而是颅内乙状窦和颈内静脉连接处的球形膨大,从而导致颈静脉球窝与耳蜗之间的间距缩短。
颈静脉高位并没有统一的定义,一般来说,当颈静脉球达到或超过耳蜗基底转即称之为颈静脉球高位。颈静脉球高位的发生率在25%左右,大多数的颈静脉高位患者并没有明显症状,耳部症状往往为首发,较为常见的临床症状是搏动性耳鸣和听力下降。目前,对颈静脉高位并没有标准的治疗方法。

由于静脉窦血流量增加或者管腔狭窄。容易导致血流撞击管壁时发出杂音,因其临近耳蜗结构,因此会出现和心脏频率一致的搏动性耳鸣。一旦出现颈静脉球高位,就要关注是否伴有乙状壁的薄弱、缺损、憩室形成等,更要留意乙状窦情况,以免在手术中损伤。
川岛教授手术秘诀:经岩前入路(ATPA)
岩骨前入路,即Kawase入路,是由INC世界神经外科顾问团成员、世界神经外科联合会(WFNS)终身荣誉主席Takeshi Kawase教授所创。
作为颅底外科极为重要的手术入路之一,Kawase入路是因经岩骨入路夹闭基底动脉低位动脉瘤而开创的。这个区域被下斜坡、脑干和颅神经包围,称为“no-man's land”,在Kawase教授提出Kawase入路以前,没有任何一种手术入路可以到达这个地方。
Kawase入路手术要点
传统开颅经硬脑膜外入路到达中颅底。使用显微镜(A-C)和使用内镜(D-F)识别岩斜区的解剖结构。
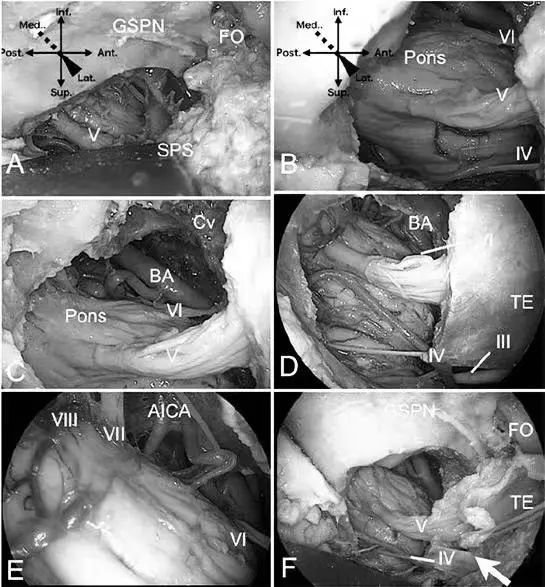
AICA:小脑前下动脉;BA:基底动脉;Cv:斜坡;FO:卵圆孔;GSPN:岩浅大神经;SPS:岩上窦;TE:小脑幕。
A. 骨窗下前方为三叉神经压迹,后方为弓状隆起,下方为颈动脉管以及后下方内听道。
B. 切除小脑幕,打开后颅窝的硬脑膜后,三叉神经呈现在脑干前方。
C. 术野放大后,可以看见外展神经的脑池段在三叉神经的内侧进入Dorello管。
D. Meckel 腔表面由两个厚的硬脑膜折叠覆盖,分别是岩斜区折叠以及岩床折叠(小脑幕),滑车神经位于小脑幕游离缘的下方。
E. 内镜向后视角可以看到面听神经在进入内耳道之前的部分。为了暴露半月神经节,小脑幕需向后切至滑车神经出硬脑膜处,岩床折叠需向前切开1cm。
F. 切除小脑幕后,可以看到半月神经节走向卵圆孔和圆孔。
INC国际大咖手术实例
病史回顾:51岁男性,被诊断为听神经瘤约1年。未观察到面神经麻痹,但是左侧听力严重损失,仅为105dB。MRI结果显示肿瘤已进展至内耳道,直径为24mm。
根据影像学检查结果诊断为听神经瘤,术前头部计算机断层扫描血管造影(CTA)观察到在内耳道壁后方形成的颈静脉球(带骨图像)。
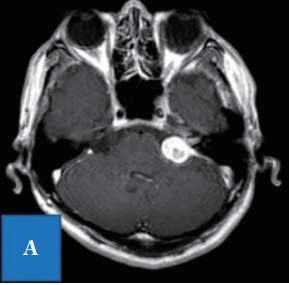
入院时T1-加权项磁共振成像显示,延伸到内听道的桥脑角均匀增强。
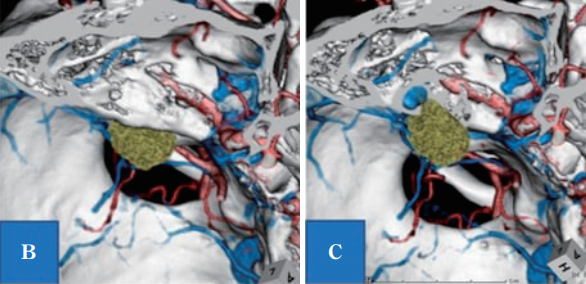
B:计算机断层扫描-骨骼血管造影(CTA)显示,左上前侧有肿瘤(绿色肿块是增强区域);
C:B所示的IAC壁骨缺失,显示颈高球非常靠近内听道和肿瘤。
治疗策略:当肿瘤切除手术无法完全切除时,为了防止复发,基本上以大体全切除(GTR)为目标进行手术。考虑到内耳道后壁钻孔时损伤风险较高,手术在不损伤内耳道的情况下仅部分切除。
此外,通过在内耳道的前上壁钻孔,可以避免损伤颈静脉球的风险。术中皮肤切口呈U形,以便围绕耳廓收集一个大的带蒂筋膜骨膜。
当从中颅底取出颞叶硬脑膜时,确认有一个棘孔,因此对硬脑膜中动脉进行烧灼和解剖。从颅中窝到小脑幕进行硬脑膜切口,并夹闭上锥体窦的近端和远端。
此外,可以用肉眼确认面神经的一部分在肿瘤前方,最终在保护颈静脉球的同时小心地切除了肿瘤。
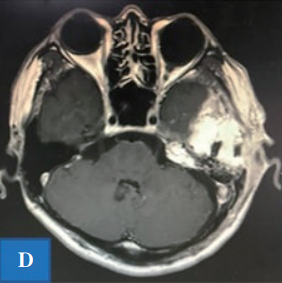
术后磁共振成像
术后情况:术后患者出现面神经麻痹,但术后一年,面神经麻痹得到缓解。
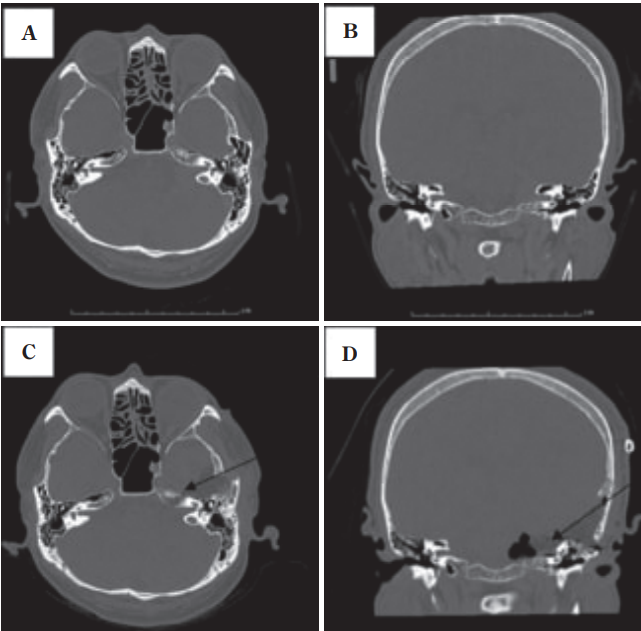
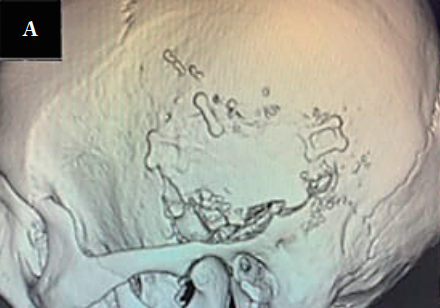
A&B:术前轴向和冠状面计算机断层扫描图像,显示岩骨水平的内听道。一个巨大的高颈静脉球延伸到后颅窝;
C&D:术后图像显示切除的内耳道前壁和上壁。
国际听瘤手术大咖


INC国际教授相关阅读
2岁2次搭桥术后出血,拿什么拯救你我的孩儿?国际烟雾病大咖川岛手术案例
双管齐下!川岛教授动脉瘤孤立术联合STA-PCA搭桥术精准拆弹

 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号