30+岁白手起家的创业精英,事业刚有起色,却被一场突如其来的“耳鸣噩梦”击垮——左耳突聋、持续耳鸣、焦虑失眠,多名医生一致判定为“听神经瘤”或“胆脂瘤”,甚至建议手术切除肿瘤、切断听神经!面对可能耳聋、面瘫的风险,他几乎绝望。
直到一位国际大咖揭开反转:“根本没有肿瘤,无需手术!”原来,此前影像误将正常脑结构当作肿瘤,而真正的病因可能仅是病毒感染或美尼尔氏病,一场虚惊!
严重耳鸣,要切除肿瘤,还要切断听神经?
30+岁的橙子先生大学毕业后白手起家创业终于有了事业小成,也期待着开始幸福的家庭生活,但是1年前突然出现左侧突聋耳鸣,医院做了检查提示有桥小脑角(CPA)区异常占位或听神经瘤,听力也严重下降予以保守观察治疗后有所好转,但是耳鸣一直持续、愈发严重,注意力下降、思维迟缓、睡眠质量变差、焦虑,严重影响了工作和生活。
于是国内四处求医,专家考虑“听神经瘤”或“胆脂瘤”,建议可以手术切除肿瘤、同时可切断听神经治疗耳鸣。橙子先生也一度信服了,耳鸣严重得影响了他的正常生活工作,想马上通过手术切除肿瘤、切断神经以根治或改善耳鸣。但是他也担心,手术后耳聋、面瘫问题,这手术后耳鸣真得能根治吗?年轻轻轻就要耳聋了吗?手术后面瘫年轻的他还如何笑对一生。

橙子先生2023年1月脑MR检查
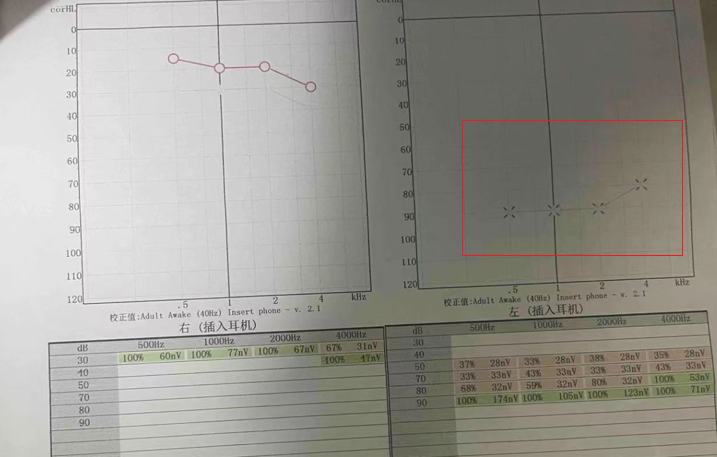
听力检查左耳听力下降明显
后来在医生的推荐下,他了解到了德国巴特朗菲教授,给多位疑难听瘤患者手术获得了理想的效果,于是选择了咨询巴特朗菲教授。但是巴教授的意见却很出人意外“没有任何肿瘤、无需手术”,他既不患有听神经瘤也没有胆脂瘤,他虽然疑惑但也惊喜。
很快地巴教授给了评估:“这个病例比较特别,但我担心从磁共振影像得到的诊断是错的,因而也没有手术指征”。
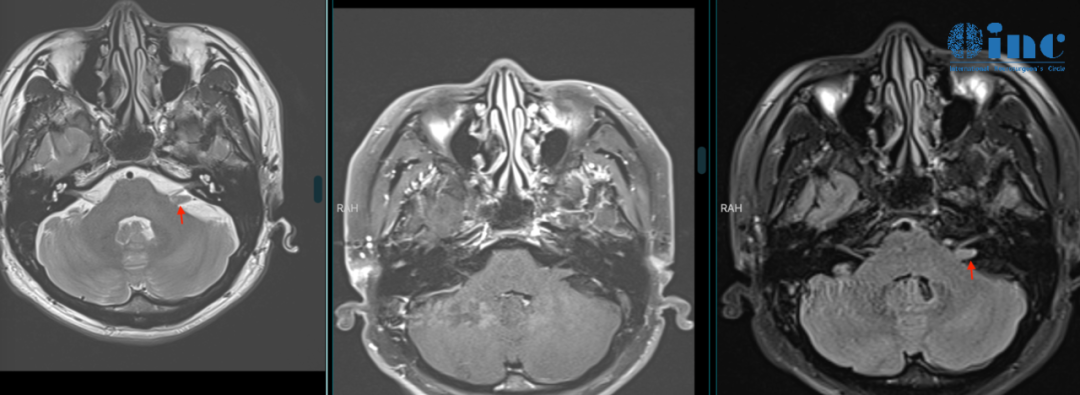
以下是德国巴教授的意见:
1、我在左侧桥小脑角没有发现任何肿块,而且,可以很明确地看到,内耳道和岩骨区也不存在肿块!影像医生所描述的小脑绒球的层面,这是很正常的神经解剖结构。特别是 T2WI 序列冠状位影像上下几个层面,可以看到根本没有肿瘤。但目前磁共振切片不够薄,无法更清楚地显示解剖结构。
为了确保,我建议病人再次做一次磁共振检查,最好也做一次骨窗的 CT 扫描,两者应在第七和第八颅神经之区域以最薄的切片做的,然后应该能更清楚的看到解剖结构!
2、所以,基于病人目前的资料,我无法确定手术指征。
3、我建议病人找一位非常有经验的医生做一次耳鼻喉科检查,他可以尝试一些药物治疗来缓解症状。病人可能在去年夏天已出现美尼尔氏病,也可能受病毒感染,我们现在可能无法确定耳鸣的病因,但在这种情况下,手术是没有帮助的。”

橙子先生收到初步反馈后,又马上安排了复查内听道磁共振增强薄层扫描检查,以进一步明确下颅内面听神经结构情况,在INC团队协助下又将复查的影像再次传达给德国巴教授,巴教授阅片后再次肯定了之前会诊意见“没有任何肿瘤、无需手术”,既往影像报告提示的桥小脑角(CPA)区异常信号为正常小脑结构、不是肿瘤。


出现耳鸣后都要做哪些检查
1、听力学检查:
包括纯音测听、听性脑干反应(ABR)等,纯音测听常表现为单侧或不对称的感音神经性听力下降,ABR常表现为蜗后病变。
2、影像学检查:
CT表现:内耳道骨质受压,显示不同程度扩大。
MRI表现:MRI增强扫描是诊断听神经瘤的首选方法,可显示内听道内的微小听神经瘤,在Tl加权像呈低信号或等信号,T2WI呈不均匀高信号,增强后呈不均匀强化,囊变坏死常见。
3、其他检查:
另外,其它一些检查项目包括脑干听觉诱发电位等,主要帮助医生将听神经瘤和内耳眩晕病、前庭神经元炎、迷路炎等相鉴别。
但并非出现耳鸣就一定是得了肿瘤如听神经瘤、胆脂瘤,需详细判断耳鸣的原因找到合适的治疗方法。

那教授提及的梅尼埃病是什么呢?它是可导致头昏发作(眩晕)和听力减退的内耳疾病,内耳所含液体(内淋巴)量异常所致,但目前还不清楚导致这种疾病的原因。是一种以失能性眩晕反复发作(移动或旋转错觉)、波动性听力损失(较低频率)和耳中噪声(耳鸣)为特征的疾病。在大多数情况下都只会影响一只耳朵,可发生在任何年龄,但通常发病于成年早期至中期。影响这些液体的因素可能会导致梅尼埃病,包括:
液体引流不当,可能是因堵塞或解剖结构异常所导致
异常免疫反应
病毒感染
遗传易感性
为何会有如此大的诊断结果差别?
桥小脑角(CPA)区常见多种肿瘤有时容易出现偏差,这些疾病在影像有时会有类似表现,需要有经验的影像科或神经外科医师评估诊断,有时还需结合患者症状、治疗史综合评价才能较明确诊断。另外,该案例中患者早期影像检查切片、层厚、清晰度有所欠缺,且就诊时是以“胶片“就诊,影像质量较差造成了“疾病假象”错觉。耳鸣发病病因多样复杂,很多时候临床难以通过明确检查直接提示。耳鸣、病情变化、影像检查等的复杂性,这就需要很有丰富经验的神经外科医生详细区别。
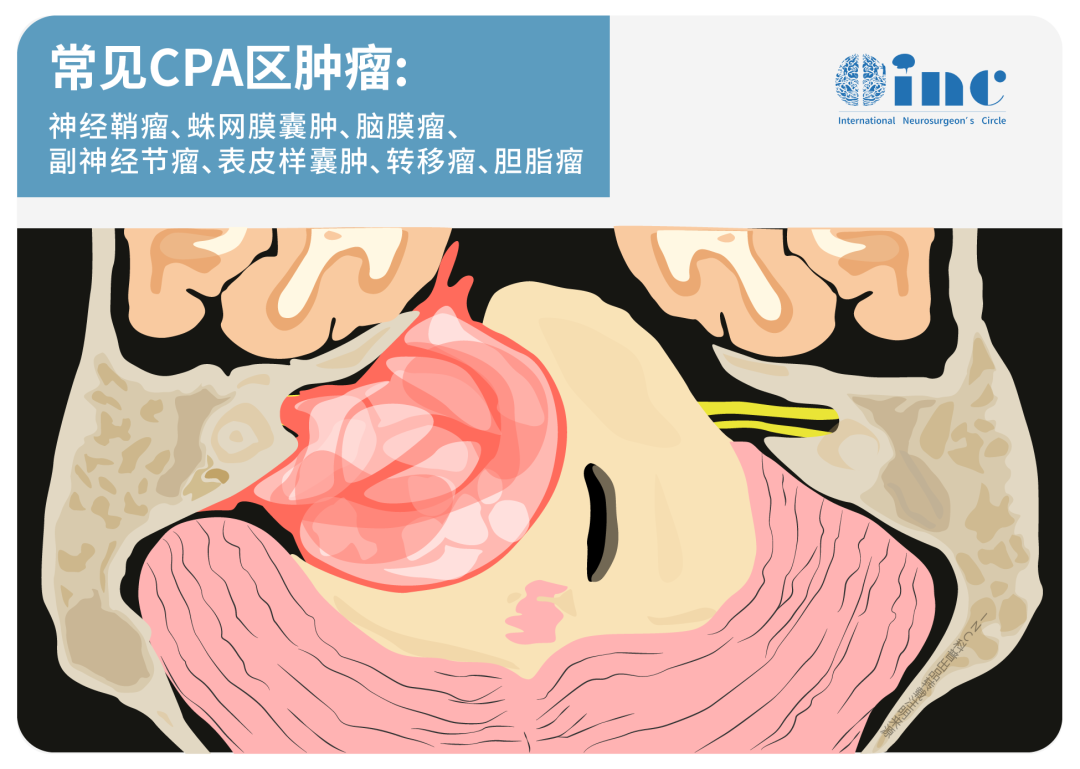
桥小脑角(CPA)区常见肿瘤MR特点区别
1、听神经瘤
肿瘤主体位于桥脑小脑角,常有一蒂与内听道相连,内听道扩大最具特征性,为定性诊断的重要依据。
2、三叉神经瘤
起源于Michel腔的三叉神经节或神经根,跨颅中窝和颅后窝生长,呈哑铃状。信号与听神经瘤相似,位置偏上,内听道无扩大。
3、脑膜瘤
起源于脑膜及脑膜间隙衍生物,肿瘤以宽基地与颅骨或硬脑膜相连,明显强化,常可见脑膜尾征。
4、表皮样囊肿
表皮样囊肿,又称胆脂瘤,为胚胎发育过程中外胚层残留组织异位所致,呈匍匐样生长,见缝就钻,密度与脑脊液类似,DWI呈明显高信号,提示弥散受限。
相关阅读:
1. 同为听神经瘤,神外大咖的回复为何截然不同?一文看懂听瘤的 A+ 治疗策略!
2. 北京天坛国际部巴特朗菲教授「40年手上功夫,破血腥三角橡皮膏关系」
4. “我要保面、全切、保听”——大学教授听神经瘤两次突聋后,还能实现吗?
5. 大型听神经瘤如何做到全切肿瘤、面听神经解剖保留+功能保留?
6. 不管多么艰难,人生都要眉开眼笑!——巨大听神经瘤术后2年复查
巴教授利用他丰富的几十年临床经验,根据患者病史和影像数据做出了不一样的疾病判断、并建议了患者进一步复查细致影像。

解剖是神经外科的基础和灵魂
而之所以最后能够确定并非为肿瘤,则是得益于巴教授对神经外科解剖学掌握得如火纯青。
巴教授对脑干等深入位置的这些核团、神经纤维束以及手术入路娴熟于心。我们知道解剖是神经外科的基础和灵魂,特别对于高难度开颅手术,巴特朗菲教授对于青年医师提出建议。
“首先需要了解脑干的大体解剖和纤维束/核团的解剖。当我还是神经外科住院医生时,在我的主任Wolfgang Seeger教授(1929-2018)的指导下,进行过脑干的标本解剖,这对我开展手术有很大的帮助。”
在神经外科领域,临床神经解剖犹如医生的"导航"——它不仅是诊断的基石,更是手术决策的指南针。一个完整的神经外科诊疗过程需要经历三个关键环节:
症状定位:通过患者主诉和体征,快速锁定可疑病变区域
影像解码:借助MR/CT/DSA等技术,构建三维解剖图谱
精准判断:在错综复杂的神经血管网络中,明确病变与周围组织的空间关系
真正的诊断功力体现在:能否在二维影像中还原出立体的解剖结构?能否在毫米级的误差范围内分辨正常变异与病理改变?这完全取决于医生大脑中那幅"神经解剖数字沙盘"的精确程度。

示范手术期间巴教授与苏大附儿院王杭州教授分析颅内相关解剖重点
橙子先生感恩巴教授给与了详细而明确的诊断和解释,不敢想象在四处求医后,如果就接受了“听瘤切除”或“胆脂瘤切除手术”那会更是怎样的不可控的后果。耳鸣并非都是由于听瘤引起,和很多病症一样,很多症状病因需要进一步的检查予以明确,不同病因治疗原则不同,只有明确诊断、才能根治病因、才能有效治疗、避免无效治疗和并发症。
如果您也有想要分享的经历或者无法解答的疑惑,欢迎留言。

 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号