颅内肿瘤是儿童中常见的实体瘤。下腹腔将是这些肿瘤的60%至70%的主要部位,包括星形细胞瘤、髓母细胞瘤和室管膜瘤。现代医学技术的进步增加了我们对小儿脑肿瘤细胞生物学的认识,促进了早期诊断并好转了神经外科切除术,同时较大限度地减少了神经功能缺损。这些反过来不仅提高了脑肿瘤患儿的存活率,而且好转了他们的生活质量。
在大多数情况下,当前的治疗策略依靠手术加上辅助疗法,包括放射疗法和化学疗法。在INC国际神经外科顾问团成员、国际神经外科杂志《Journal of Neurosurgery》主编、加拿大多伦多大学儿童医院Sickkids大外科主任及脑瘤研究中心主席James T.Rutka教授的《Initial Management of Childhood Brain Tumors:Neurosurgical Considerations》论文中,综述了目前针对儿童的诊断和治疗方法以及针对儿童的常见小儿脑肿瘤——低级和高级别神经胶质瘤等,重点将放在这些脑肿瘤患儿的手术治疗上。
脑肿瘤的诊断
脑肿瘤的诊断通常很难在儿童中确定,因为许多体征和症状可能会模仿儿童期较常见的疾病。脑肿瘤会产生神经系统症状,具体取决于肿瘤的大小,位置和侵袭性。表1列出了小儿脑肿瘤的常见体征和症状。在许多儿童中,经常出现头痛,恶心或呕吐而无局灶性缺陷。对于任何复发或进行性儿童,需进行眼底镜检查头痛,因为常见于乳头状水肿。

预计有5%至10%的脑瘤是由于遗传因素引起的。患有遗传综合征(例如结节性硬化症,1型和2型神经纤维瘤病),没有基底细胞癌综合征和家族性腺瘤性息肉病的人可能很常见脑肿瘤。由p53基因的种系突变引起的某些家族性癌症综合征,例如Li-Fraumeni综合征,与患脑瘤的风险增加相关。
在过去的二十年中,许多领域的技术进步使我们对小儿脑肿瘤的生物学行为有了更好的了解。特别是,神经影像学的好转使我们能够进行早期诊断,并更加确定肿瘤的复发和扩散。磁共振成像(MRI)、正电子发射断层扫描(PET)、脑磁图、弥散张量成像和功能性MRI使我们能够以非凡的精确度绘制脑肿瘤图。对于神经外科医生来说,手术显微镜、可变角度的神经内镜、神经导航平台、术中MRI、皮层标测、术中诱发电位和高分辨率超声提高了神经外科手术的顺利性和结果,增加了患病儿童的存活率。
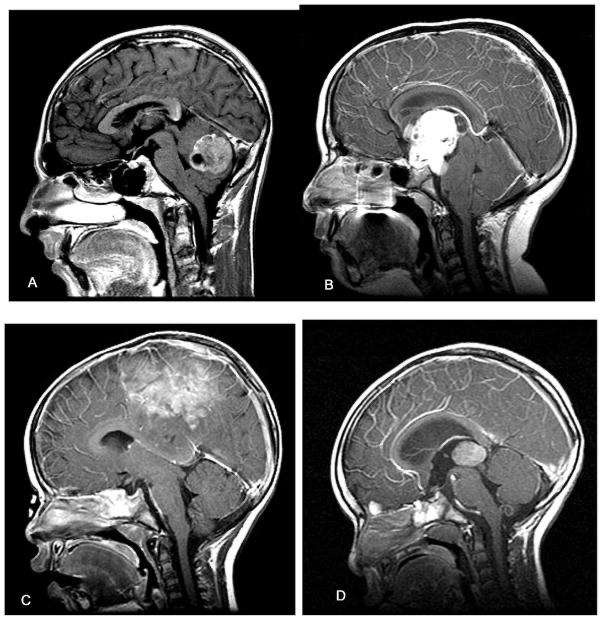
不同脑区小儿脑肿瘤的矢状核磁共振成像
(A)14岁男孩的颅后窝肿瘤,有恶心,呕吐和头痛的简史。在手术中,病变证实为髓母细胞瘤。
(B)10岁女孩的中线上囊肿块病变累及三脑室,伴有进行性视力减退和头痛。该肿瘤是颅咽管瘤。
(C)2岁女孩的矢状旁肿瘤,有短暂的癫痫发作和腿部无力史。该肿瘤是上皮细胞瘤。
(D)2岁男孩有呕吐和头痛史的后三脑室肿瘤。病变是成纤维细胞瘤。
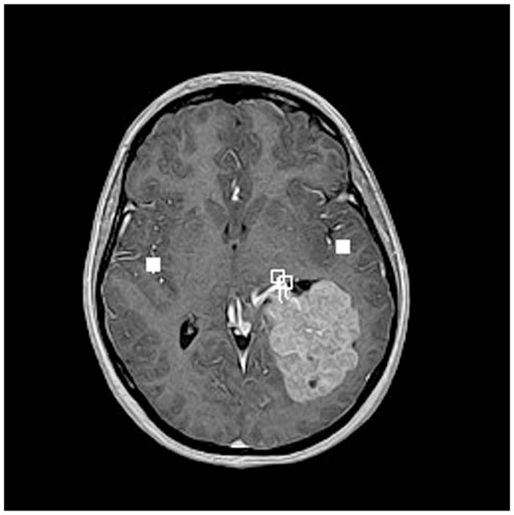
患有左心室内肿瘤的14岁女孩的脑磁图。肿瘤是脉络丛乳头状瘤。白色方块显示使用典型的脑磁图范式进行语言激活。该患者双侧语言激活。
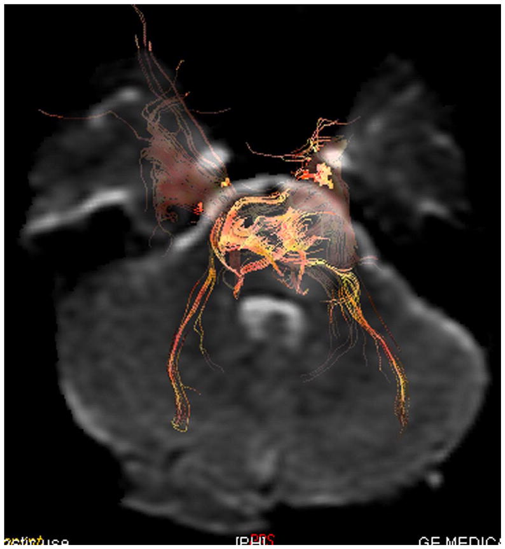
6岁男孩左脑干肿瘤的扩散张量成像显示,左侧肿块左侧的皮质脊髓束受到轻度压迫。
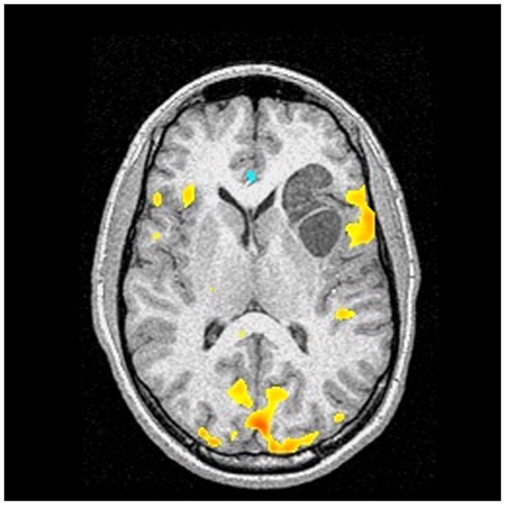
10岁男孩左额叶皮层下脑肿瘤的功能性MRI,在邻近肿瘤的左下额叶区域显示主要语言激活(黄色阴影)。
胶质瘤的初步治疗
在全部小儿脑瘤中,有一半以上是神经胶质瘤,通常位于幕上。根据国际卫生组织,胶质瘤从I到IV分为不同等级。Ⅰ级神经胶质瘤是良性肿瘤,包括毛细胞星形细胞瘤和室管膜下巨细胞星形细胞瘤。低级原纤维星形细胞瘤大致相当于WHO II级。III级和IV级胶质瘤分别包括间变性星形细胞瘤和多形性胶质母细胞瘤。I级和II级神经胶质瘤归为低级神经胶质瘤,III级和IV级神经胶质瘤被视为高级别神经胶质瘤。
1、低级别胶质瘤:低级神经胶质瘤大多数是具有良好组织病理学特征的界限清楚的肿瘤,包括毛细胞星形细胞瘤、神经节神经胶质瘤、多形性黄色星形细胞瘤和室管膜下巨细胞星形细胞瘤。低度神经胶质瘤患儿表现为隐伏性发作,提示颅内高压或长期的癫痫发作史。
上皮星形细胞瘤是低度神经胶质瘤的常见类型。它们主要发生在年龄较小的儿童(中值,4岁)中,并侵袭后颅窝、视神经、大叶和背叶外脑干肿瘤的大部分。它们在T1加权图像上显示为囊肿性囊性肿块,其实心部分可增强明亮度11。
较少见的是,神经外科医师将面对弥漫性浸润性低度神经胶质瘤的儿童(国际卫生组织II级)。这些通常发生在中位年龄为10岁,主要发生在大脑半球和脑桥区域。这些肿瘤可能广泛扩散到正常大脑区域。它们很少会进展为更高级别的肿瘤。它们在T1加权图像上是低敏的,而在T2加权图像上是高敏的,对比后不会增强。
处于有利位置的低度神经胶质瘤的治疗选择是全切手术。在多数情况下,即使病变位于脑干或丘脑等雄辩位置,也可通过手术切除合适治疗多发性星形细胞瘤变种。借助功能性MRI和脑磁图检查、微神经外科手术技术、术中神经监测和影像学功能性脑图谱,可以切除先前无法手术的肿瘤,同时将手术发病率降至较低。
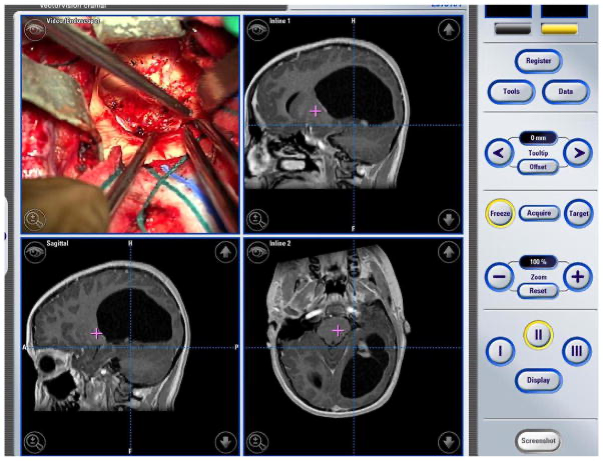
术中一组13岁男性左枕叶毛细血管星形细胞瘤的图像。对该儿童进行了无框架立体定位和术中神经导航手术,以确保完全清除病变。
虽然神经外科手术切除低级神经胶质瘤(例如毛细血管星形细胞瘤)是较佳治疗方法,但大脑中有很多位置不能始终顺利地进行,例如视神经周围、下丘脑和脑干某些区域。在这些情况下,化学疗法或放射疗法可用作主要或辅助疗法。
化学疗法在治疗神经外科手术不可及的低级别神经胶质瘤中的主要作用是延迟放射治疗或其他治疗,特别是对于幼儿。文献中的大多数研究都集中在视神经或下丘脑的低度神经胶质瘤上。在这种情况下,化学疗法可以产生的反应或稳定的影响,而无需使孩子遭受手术或放射疗法的神经系统后遗症。通常,当没有进一步的神经外科手术选择时,或者对于足够大以接受放射治疗的孩子(通常年龄大于5.11岁)进行化学治疗失败时,应使用放射治疗。采用三维规划的分级放射治疗和放射外科治疗,试图将放射治疗对大脑发育的某些后遗症减至较小。
2、高级别胶质瘤:高级神经胶质瘤通常分为间变性星形细胞瘤(III级)和多形性胶质母细胞瘤(IV级)。儿童高级神经胶质瘤始终表现出更频繁的染色体畸变和不平衡,并伴有多个异常区域。人们猜测,大量的染色体畸变可能与侵略性生物表型有关。
高级别神经胶质瘤的症状通常更为剧烈,伴有迅速进展的症状或颅内压升高或局灶性神经功能缺损的迹象。发作为高度神经胶质瘤的一种表现形式并不常见。患有高级别神经胶质瘤的人中有近5%至10%由于肿瘤内出血而突然恶化。
非脑干高级别神经胶质瘤儿童的一般方法是手术切除,然后进行辅助放疗和化疗。完全切除肿瘤是较好的预后因素。在当代文献中,多形性胶质母细胞瘤儿童的5年生存率在5%至15%之间,而间变性星形细胞瘤的儿童5年生存率在20%至40%之间。在对27对高级别神经胶质瘤的儿科患者进行的多机构研究表明,间变性星形细胞瘤患者接受较大范围肿瘤切除的5年无进展生存期在统计学上具有差异,与多形性胶质母细胞瘤切除率低于90%的患儿,分别为44%和4%。
几项研究表明,化疗对接受手术和放疗的高级神经胶质瘤患者具有优越性。其他研究已证明,在涉及大剂量化学疗法与干细胞抢救的研究中,长期疾病控制率令人鼓舞。但是,需考虑干细胞拯救的毒性。
大多数弥漫性桥脑神经胶质瘤儿童在诊断后18个月内死亡,这与多形性胶质母细胞瘤的临床过程相似。目前,由于立体定向活检不会改变治疗策略,因此根治性手术或活检尚无作用。MRI上不确定的病变伴有异常表现或根据研究方案的要求应进行活检。然而,在1型神经纤维瘤病的情况下,弥漫性脑干肿瘤的预后更佳。放射疗法是目前治疗弥漫性桥脑神经胶质瘤的主要手段,化疗的作用尚待确定。
通常,在高级别神经胶质瘤的原发部位复发可能还需要进行额外的局部治疗,包括手术切除或立体定向放射外科手术。大剂量清髓性化学疗法和自体干细胞抢救的4年无事件生存率是22±7%,而复发时接受传统化学疗法的为2±1%。对流增强的化学疗法可能会在未来的临床试验中作为高级别神经胶质瘤患儿的治疗选择。

 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号