髓母细胞瘤是儿童二常见的后颅窝肿瘤,占儿童脑肿瘤的15%-25%。这种肿瘤的患者通常出现在生命的前10年,高峰发病率在3 - 4岁、8 - 9岁之间。髓母细胞瘤较常见于四脑室。肿瘤可侵袭正常小脑组织,15%的病例可浸润脑干患有髓母细胞瘤的儿童可能继发于后颅窝肿块,并伴有小脑功能障碍。大一点的孩子通常会抱怨早晨头痛。由于颅内压增高,呕吐时有发生。之后,患者因小脑受压而出现共济失调,并伴有脑积水颈部僵硬或头部倾斜通常表明肿瘤累及扁桃体或有即将发生脑疝的迹象。 CT上,髓母细胞瘤常表现为中线高密度小脑蚓部肿块。大约85%-90%的病例可见脑室肿大。本文观点及数据摘自INC旗下国际神经外科顾问团(WANG)的专家成员James T. Rutka教授的论文。
髓母细胞瘤的诊断
这些肿瘤较好的成像方式是MRI,它在t1加权成像上显示一个不均匀的低信号肿块,在注射钆后在t2加权成像上显示一个不均匀的高信号肿块。脊柱磁共振成像可显示脊髓蛛网膜下腔播散。向下转移发生在高达40%的患者中,较常见的是腰骶和胸区。由于诊断时弥散的发生率,在开始治疗前需要对整个神经轴进行神经影像学检查。磁共振波谱显示胆碱(生物膜的标记)升高,n -乙酰天冬氨酸(神经元细胞标记)和其他流动脂质降低。
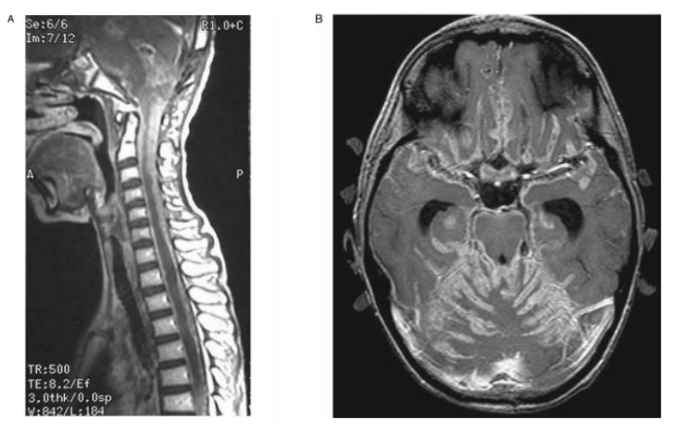
播散性髓母细胞瘤的磁共振成像(MRI)。A,矢状MRI显示肿瘤覆盖脊髓。B,弥漫性软脑膜播散。
髓母细胞瘤的治疗
髓母细胞瘤的手术切除是提高存活率治疗的重要部分,是超声吸引器可使神经功能缺损较小的患者进行全切除当肿瘤浸润到脑干时,神经外科医生不应在此部位采取侵袭性手术术后小脑缄默症是比较常见的并发症。肿瘤切除术后48-72小时内发生,可持续数周至数月,伴有伴有的症状有:肌张力减退、吞咽困难、偏瘫和情绪不稳定。其他常见的术后临时并发症有共济失调、偏瘫和伴有颅神经麻痹。
放射治疗是髓母细胞瘤患者治疗的一个组成部分,与单纯手术相比,放射治疗可以提高生存率放射区包括后颅窝和整个神经轴,其中有肿瘤细胞的潜在扩散。原发部位的标准剂量是5400rad,但是,正在设法确定较适当的剂量,对3岁以下的儿童延迟或不给予放射治疗质子束照射已被提出用于年轻病人的治疗,因为它的不良反应发生率低于传统的辐射毒性常规放射治疗的晚期并发症包括局灶性或弥漫性脱髓鞘、白质坏死、局灶性钙化和微血管病变。
一系列化疗药物已被用于髓母细胞瘤的治疗。化疗的一个目标是增加、推迟(是对幼儿),甚至避免放疗;然而,对于非转移性髓母细胞瘤患者,在全切除后,化疗可以治愈,但转移性髓母细胞瘤则不能在3岁以上患有非弥散性疾病的儿童中使用低剂量颅脊放射治疗加化疗可导致更高的5年无事件生存率。
尽管治疗有了的好转,20% - 30%的髓母细胞瘤患儿仍然经历肿瘤进展,大多在诊断后2年内和原发肿瘤位于后颅窝,一旦复发,预后很差,患者通常在一年内死亡肿瘤仅在原发部位复发的患者生存几率较高抢救性治疗包括采用二次手术、局部放疗、化疗、高剂量化疗配合自体干细胞抢救等,总生存率为0% ~ 22.6%。
髓母细胞瘤的预后因素
目前,小于3岁的儿童,超过1.5平方厘米的肿瘤残留,和/或任何扩散的证据与不良预后相关,预计未来的治疗方案将利用分子药理学、神经遗传学、细胞生物学和发育生物学等不断增长的信息来治愈更多患有成神经管细胞瘤的儿童,同时较大限度地减少当前疗法对认知和神经心理学的影响。
相关参考资料来源:James T. Rutka. Initial Management of Childhood Brain Tumors: Neurosurgical Considerations. 2008

 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号