颅内有个狡猾的敌人——脊索瘤,它像个狡猾的蜘蛛,紧紧包裹着脑干、基底动脉、颈内动脉和下丘脑这些关键结构,构建了一道道坚固的防线。一旦这个敌人还玩起了“潜伏”游戏,悄悄在硬膜内扩散,并环绕动脉打起了“结”,手术的难度就瞬间升级。
更棘手的是喜欢在椎基底动脉附近“安营扎寨”的脊索瘤,它狡猾地藏身于中线位置,周围更是布满了易损的穿支动脉。这场战斗得小心翼翼,一旦失误,就可能留下永久性的神经后遗症,更是增添了这场颅内大战的未知数和挑战性!
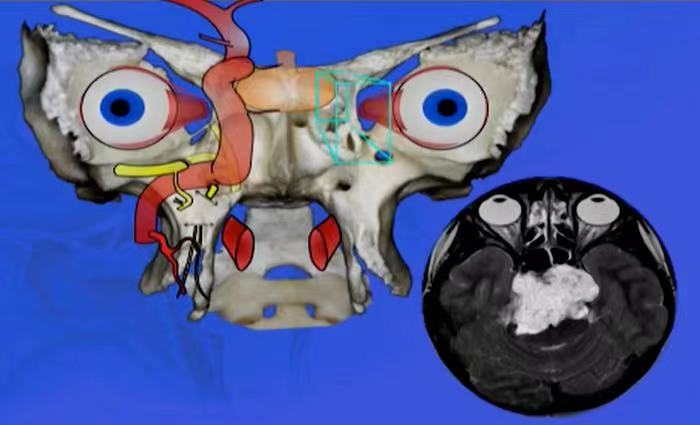
而INC国际神经外科医生集团旗下世界神经外科顾问团(WANG)成员、世界神经外科联合会(WFNS)颅底手术委员会前主席Sebastien Froelich教授(塞巴斯蒂安·福洛里希,“福教授”)与他的神经外科团队,早已在颅底肿瘤的领域深耕了20多个春秋,专注于攻克颅底复杂肿瘤,尤其是棘手的脊索瘤。
面对那类如同“紧箍咒”般包绕椎基底动脉的颅底脊索瘤,福教授有何特别简介?他又是如何运用双镜联合技术,如同精准的拆弹专家,成功拆除这颗“定时炸弹”的呢?本文将带大家一探究竟,领略福教授的手术风采,看看他如何在这场与肿瘤的较量中,巧妙取胜。
福教授致力于脊索瘤领域的研究,积极探索为患者带来更多新型治疗手段的可能性。截至目前,福教授及其团队已成功处理了近300例脊索瘤病例,其中超过80%属于高难度的颅底和颅颈交界脊索瘤。大多数患者在寻求福教授团队治疗之前,已在其他医院接受过手术,这使得治疗更为复杂。尽管如此,经由福教授手术的患者大多数实现了肿瘤的安全全切,且术后无并发症,复发率低。而针对包绕椎基底动脉的颅底脊索瘤手术治疗,福教授也进行了深入研究,并将相关研究成果进行发表。

发表于《Operative Neurosurgery》期刊上的论文《Vertebrobasilar Artery Encasement by Skull Base Chordomas: Surgical Outcome and Management Strategies》(颅底脊索瘤包裹椎基底动脉:手术结果与管理策略)
福教授:“我们拥有国际上较大的脊索瘤患者群体,在脊索瘤的发病机制研究和理解方面取得了显著进展。在过去10至15年间,我们的一项重要发现是,脊索瘤并非单一类型,它在不同患者中的表现各异。目前,在法国我们已经开发出多种生物标记物,用于识别未来可能面临的脊索瘤类型,并已开始实际应用,以实现对治疗方案针对特定患者的优化。我们需要寻找针对复发性脊索瘤的治疗方法,由于脊索瘤对化疗反应不佳,则必须探索新的治疗靶点和手段,以期通过手术和放疗实现治愈。尽管目前我们的选择有限,但众多研究正在积极开展中。我们正致力于这一领域的研究,力求为患者寻找更多新的治疗方法。”
手术案例:颅颈交界处脊索瘤环绕椎动脉
该患者45岁,主诉剧烈头痛与眩晕,伴随恶心和呕吐。随着病情的发展,还出现了其他症状,如视力模糊、听力下降、步态不稳、颈部疼痛等。经由影像检查,后确诊为颅颈交界处脊索瘤。
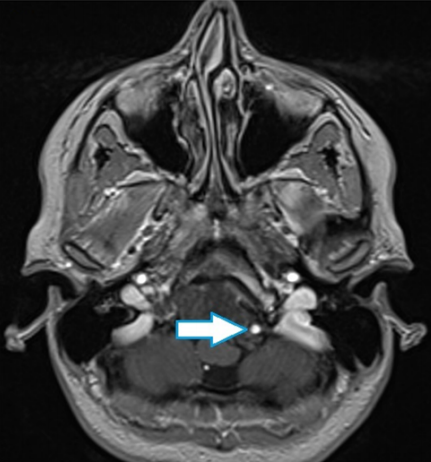
术前MRI显示颅颈交界处脊索瘤包裹左侧椎动脉的硬膜内部分(箭头所示)
颅颈交界处脊索瘤的手术难度本身较高,而该患者的情况更为复杂,因为他的肿瘤环绕了椎动脉。作为颅颈交界区一个关键的解剖结构,椎动脉穿行于颅底的狭窄空间,在手术过程中极易受到损伤。由于椎动脉系统是供应大脑血液的两套主要系统之一,若椎动脉在手术中受损,可能会导致严重的并发症,从而影响患者的预后和术后的生活质量。
椎基底动脉的解剖学特点
椎动脉左右各一,一般起始于锁骨下动脉第一段的上后部,少数起自主动脉弓、无名动脉、甲状腺下动脉等。
椎动脉是锁骨下动脉的第一分支也是最大的分支,椎动脉从锁骨下动脉发出后,沿前斜角肌内侧缘向后上方行一短距离,进入第6颈椎横突孔并上行至第1颈椎横突孔构成的骨管隧道内,达寰椎横突孔上面弯向后内,绕过寰椎后弓,穿寰枕后膜及硬脑膜和蛛网膜,经枕骨大孔的后外侧入颅腔,在蛛网膜下隙内沿延髓侧面斜向内上,逐渐转至前面,并向前至脑桥延髓交界处汇合成基底动脉,故称椎-基底动脉。
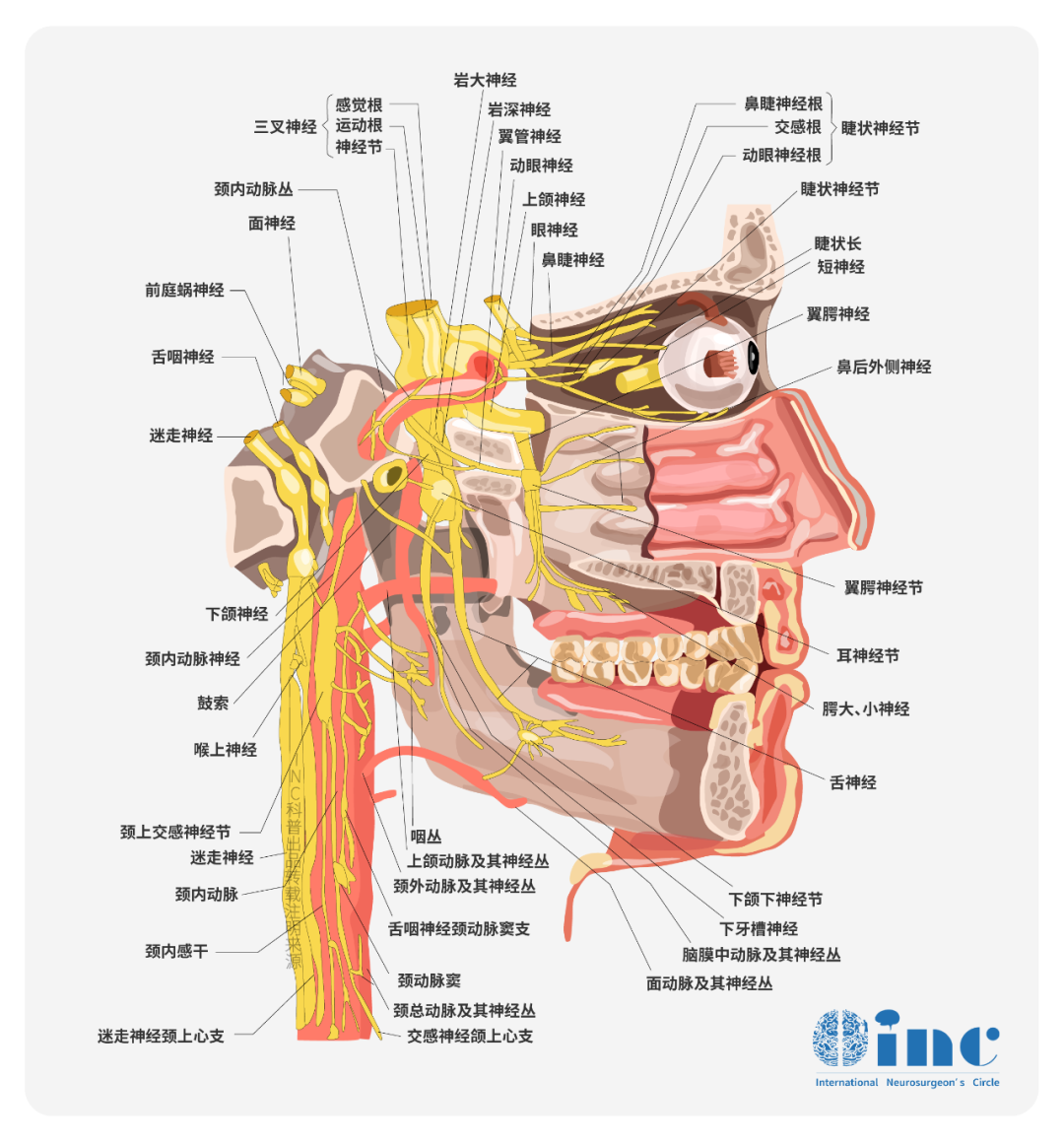
这一血管系统主要供应小脑幕以下诸结构,如脑干和小脑,但也有分支至幕上的部分结构,如颞叶下面、枕叶内侧面以及间脑后半部。
INC国际大咖福教授双镜联合手术策略
福教授采取了显微镜和神经内镜“双镜联合”的手术策略。
首先,在神经内镜的辅助下,他采用前外侧入路进行开颅手术,从右侧的手术通道逐步深入至颅颈交界处。在此过程中,福教授专注于将脊索瘤与周围的正常组织进行分离。
随后,手术的重点转向左侧椎动脉。福教授沿椎动脉逐步分离,力求在最大程度切除肿瘤的同时,保全椎动脉的正常功能。鉴于脊索瘤位于神经血管交织的颅颈交界处,手术难度和风险均较高,这一环节尤为关键。
在手术结束后,福教授利用神经内镜对显微镜视野下的盲区进行探查,以确认肿瘤是否有残余,为患者争取最佳的治理效果。
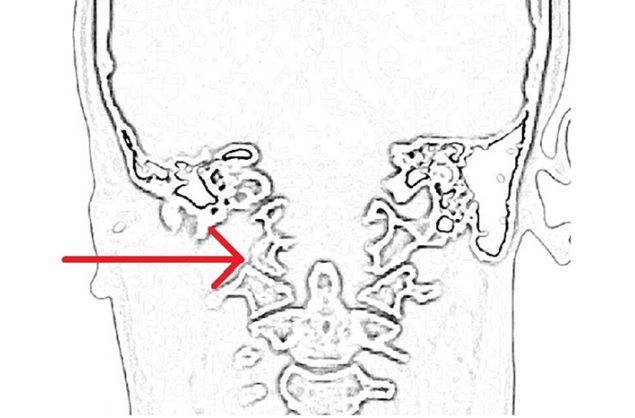
手术示意图。展示从右侧的手术通道以及术中逐步从左侧椎动脉分离肿瘤的图像,手术结束时通过内镜可见双侧椎动脉。
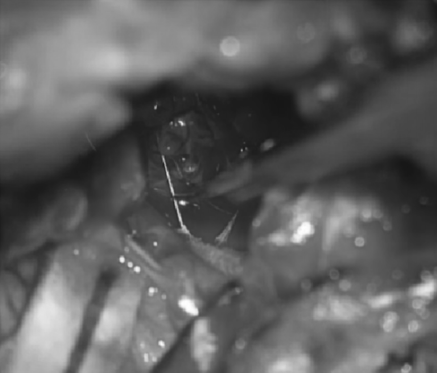
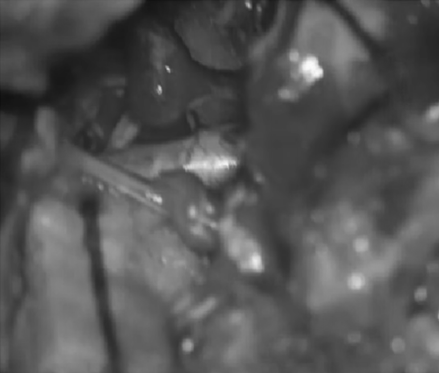
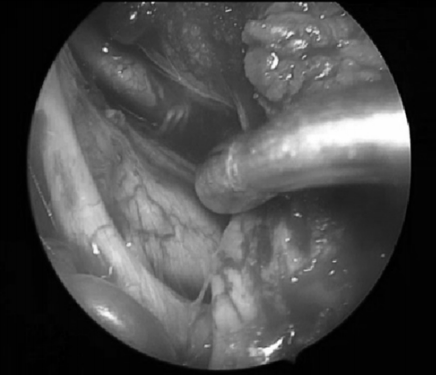
术后MRI显示,该患者颅颈交界处的肿瘤已经被完全切除,没有残留的肿瘤组织。此外,患者的左侧椎动脉保持了通畅的状态。而左侧椎动脉的通畅对于维持脑部的正常血液供应至关重要,该结果显著降低了术后并发症的风险,为患者的术后恢复奠定了良好基础。
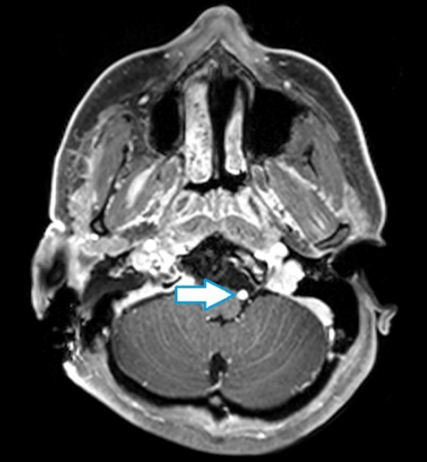
术后MRI显示肿瘤完全切除和左侧椎动脉通畅(箭头所示)
椎基底动脉包绕肿瘤的手术要点
1)术前评估:包括采用轴位、冠状位和矢状位的薄层T2序列的近期脑部磁共振成像(MRI)以及薄层头部计算机断层扫描(CT),以评估肿瘤与椎基底动脉的关系,了解血管是否有变异、肿瘤的血供情况和骨质破坏程度,并辅助规划手术入路。
2)手术入路的选择:决定此类病变手术入路的因素包括肿瘤在硬脊膜内的侵袭程度、侧别、上颈椎及颅颈交界(CVJ)的受累情况,以及先前使用的手术入路(如有),从而找到一条可以在单次手术中尽可能完全切除肿瘤的路径(这一点在首次手术时尤为关键)。
3)术中监测:颅神经监测技术可以在手术过程中实时监测颅神经的功能状态,帮助医生识别和避免潜在的神经损伤。神经导航技术则能够帮助医生精确地定位肿瘤的位置,以规划最佳手术入路,从而减少手术中的不确定性和风险。
4)“双镜联合”:在该案例中,神经内镜主要用于辅助开颅手术。它能够插入瘤腔内部进行检查,帮助医生确认是否有肿瘤残留,从而有助于更精确地控制深部肿瘤的切除范围,减少术后复发的可能性。
福教授谈“双镜联合”
在颅底手术中,我认为多数病例都适合这种方法。
颅底手术的目标是到达颅底深的区域。为此,有两种选择,一种是可以创建一个大的手术通道,但是这些大的手术通道对患者来说并无益处,因为暴露了更多的结构,使之面临风险。
另外的方法则是尝试缩小入路通道的范围,但为了在内部仍然拥有良好的视野,内镜便是增强手术视野一大利器。所以在我所做的多数手术病例中,手术一开始就准备好了内镜,可以用来观察拐角处,那些开颅手术中不能直接暴露的结构。
因此对颅底手术来说,“双镜联合”是组合。当在很深的区域操作时,内镜是颅底手术中必备的工具,它的用途是让深部的结构可视化并且进行操作,从而让我们在操作过程中减少对从手术入口到病灶之间的解剖结构的损害。
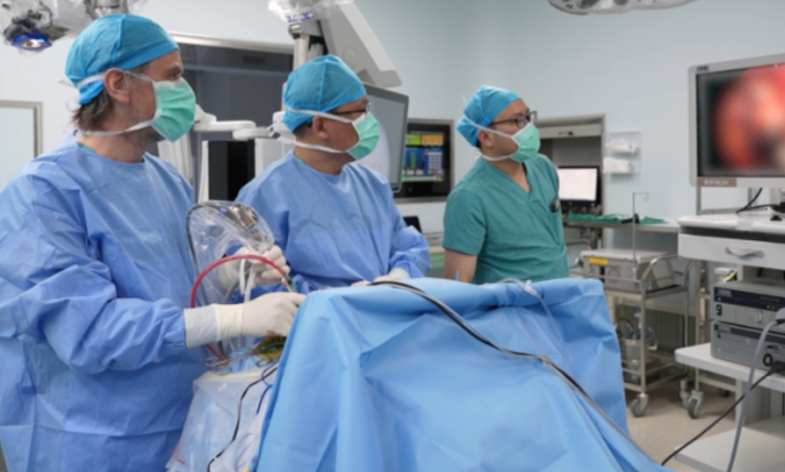
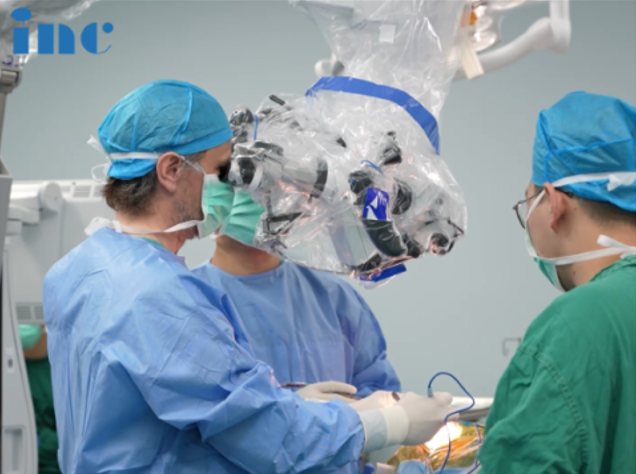
手术中使用到了显微镜和神经内镜两种工具的福教授。
国际颅底手术大咖福教授

福教授作为国际知名的颅底手术权威,积累了丰富的临床治疗经验,特别是在脊索瘤、脑膜瘤、垂体瘤、神经鞘瘤、颅咽管瘤、软骨肉瘤、胆脂瘤等疾病的治疗上。他提出了针对脊索瘤的基础颅底治疗策略,进一步创新了内镜下经鼻入路,并拓展了下鼻甲联合皮瓣修复技术,以解决扩大鼻内入路后的大面积颅底缺损问题。
INC福教授相关研究
人镜合一的“筷子技术”是什么?为何成为制服脑肿瘤的“得力干将”?
鼻内镜手术后一直流“鼻涕”?或引发脑膜炎!揭秘INC国际颅底大咖对策

 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号