颅底脑膜瘤是全部脑膜瘤⾥较复杂的⼀种,可位于颅底的不同位置,且通常与⼤的颅内动脉和颅神经及某些重要的脑组织关系密切,是颅神经、大动脉血管、血管丛、静脉窦群集的区域,因此虽然脑膜瘤是良性肿瘤,但此处肿瘤完整地切除而无严重的并发症,手术全切除比较困难,是现代神经外科一直在开拓的领域。在过去的几十年里,随着对外科解剖学的更好理解、手术照明设备的改进、手术器械的发展以及许多颅底神经外科医生不懈地努力改进手术入路和手术轨迹,以扩大手术通道。
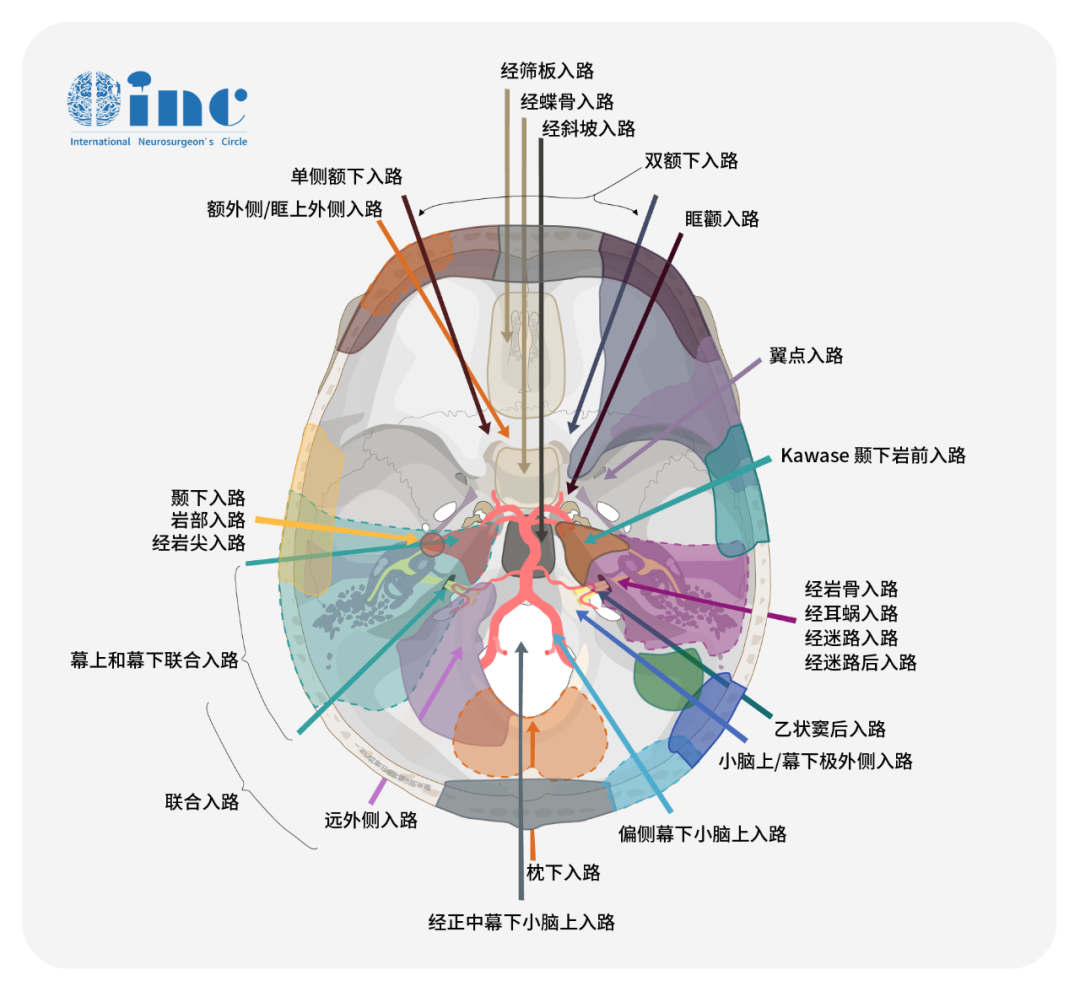
其中一半的手术入路间隙均是来自INC旗下国际神经外科顾问团(WANG)的专家成员Dolenc教授、Kawase教授及Bertalanffy教授等,他们为颅底脑膜瘤的手术解剖及入路发展起着不可替代的重要作用,除了这些开辟了新手术入路的里程碑式的教授,年轻一代里的教授例如INC法国对于内镜经鼻入路等更是运用得炉火纯青,并了“筷子技法”,娴熟得运用到颅底脑膜瘤的手术之中。
岩斜区脑膜瘤:颞骨开颅术+前岩切除术(Kawase入路)
Kawase入路,为INC教授Kawase所创,作为颅底外科较为重要的手术入路之一,Kawase入路是经岩骨入路夹闭基底动脉低位动脉瘤而提出的。这个区域被下斜坡、脑干和颅神经所包围,在这个所谓的“no-man's land”,外科手术很难到达。1944年,Dandy经枕下入路到达该区域,但由于对颅神经和脑干的损伤,术后并发症发生率和死亡率较高。

1965年,Drake提出了一种颞下经小脑幕入路,手术效果较好,但是Labbe静脉有较大的概率损伤,由于岩骨嵴的阻挡,手术视野也没法低到暴露基底动脉下段,并且颞叶大幅度牵拉也是比较危险的。1981年,日本神经外科学者Takehsi Kawase教授通过经岩入路夹住了一个破裂的基底结合动脉瘤,这是国际上一次。1983年,他对这种经岩骨前入路进行了改进。1985年,他用经岩入路处理下基地动脉瘤时,一次提出了kawase入路,而在以前则没有任何一种手术入路可以到达这个地方。
Kawase入路可以充分地暴露斜坡的中上部,经鼻内镜入路(EEA)可达中颅窝底部。Kawase教授研究结果显示,在硬脑膜外EEA入路能直接到达岩骨内侧,但术野受到岩尖以及两侧的颈内动脉岩旁段的限制;而Kawase入路则可以直达岩尖,但受到颈内动脉岩段和下方外展神经的限制。打开硬脑膜后,EEA能够直视两侧的外展神经脑池段,而Kawase入路能够很好地暴露III-VIII颅神经脑池区域。
1991年,Kawase等人描述了这种入路治疗延伸至鞍旁区域的岩斜坡脑膜瘤。它较初用于治疗后循环动脉瘤。通过额外的硬膜外去除岩尖,增加了颞下入路,并提供了从海绵窦到中斜坡的良好视野,而不会引起颞叶的过度回缩。在滑车神经后方补充颧骨截骨、切开岩上窦及无幕缘,可增加颅底中央区的工作通道。如果后颅窝内耳道下方的肿瘤较下伸,也可辅以后岩切除术。

Dolenc-Kawase入路是对Kawase入路的一种改进,是Dolenc教授和Kawase教授33年来合作的成果。包括额外的经海管探查和三叉神经池段的内侧活动,从而提供更大的岩石尖开窗,从而在Dorello管、gasserian神经节和桥前区提供更大的手术自由度。这些入路通常用于蝶骨斜坡脑膜瘤后海绵状延伸。常见的并发症包括因回缩引起的一过性三叶神经和面神经麻痹,以及脑脊液漏、颞叶回缩血肿、癫痫发作或感染的风险。Kawase入路可用于岩斜坡脑膜瘤,其延伸远至内耳道下方。

而同样作为INC国际神经外科专家成员的斯洛文尼亚Vinko Dolenc教授,同样也是神外领域另一重要手术入路较复杂的中央颅底入路Dolenc入路和方案:海绵窦内血管肿块直接显微外科修复手术,以他的名字命名。对颈内动脉眼动脉段动脉瘤使用硬膜内外联合入路;1983年,Vinko Dolenc教授一次提出了硬膜外处理前中颅底的骨质获得较大手术空间(减少对脑组织的牵拉),并且从硬膜外分离硬膜和海绵窦外侧壁,更好的、更顺利的暴露该区域的重要神经、血管,包括颈内动脉岩骨段、海绵窦段以及三叉、动眼等颅神经。该手术理念的提出,较大的提高了该区域病变手术的可能性,特别是海绵窦肿瘤和血管性病变。此后,该手术入路被命名为Dolenc入路,该技术被命名为Dolenc技术,它是整个Dolenc入路体系中的一个技术步骤。
Dolenc教授发明的手术入路和贡献:
1、较复杂的中央颅底入路Dolenc入路和方案:海绵窦内血管肿块直接显微外科修复手术,以他的名字命名。对颈内动脉眼动脉段动脉瘤使用硬膜内外联合入路;
2、对基底顶端动脉瘤使用经海绵窦-蝶鞍入路;
3、海绵窦解剖和手术;
4、中央颅底区(CSB)的显微解剖和手术;
5、脑动脉周梭形动脉瘤治疗;
6、大动脉瘤切除后的小脑动脉内后侧端对端缝合。
乙状窦后枕骨下开颅术(远外侧入路和较外侧经踝入路)
Heros和Bertalanffy和Seeger较初描述了远外侧入路,这是一种分别观察脑干外侧和前部以到达动脉瘤和肿瘤的方法。提出通过磨除C1后弓、C1的上关节面及后外1/3的枕髁,从而移位椎动脉自C1横突孔到椎动脉入硬膜处。同时远外侧入路的手术适应症也逐渐增加,包括枕骨大孔前外侧的动静脉畸形,低位斜坡及上颈段的病变。
INC国际神经外科国际专家成员德国巴特朗菲及其导师Seeger教授先后发表多篇论著,提出了铲平“枕骨髁部”,指出了远外侧入路的关键、操作难度和技术所在,对今远外侧入路的好转和发展奠定举足轻重的作用,是远外侧入路的重要提出者、开拓者。这一Bertalanffy版本的经枕髁远外侧入路,仍几乎无改动地记载于经典手术专著6版《施米德克手术学》中。
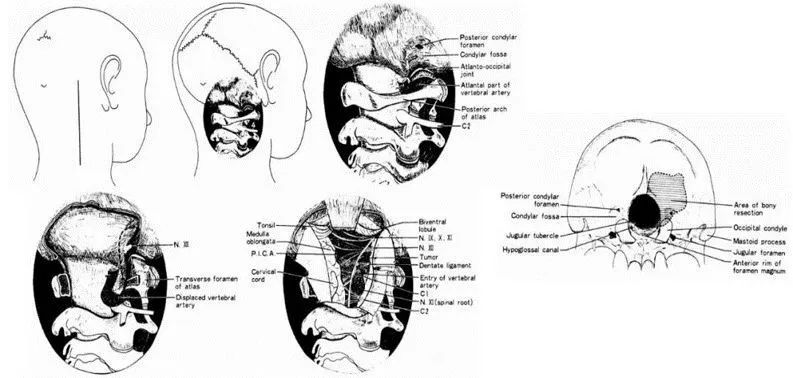
图:Bertalanffy和其导师Seeger(1991)提出的“dorsolateral,suboccipital,transcondylar approach”入路
脑膜瘤背外侧入路操作技巧详解
典型的脑膜瘤常伴有硬脑膜浸润,这是其血管供应的部位。一些脑膜瘤表现为“斑块状”生长;另一些脑膜瘤的硬脑膜附着区有限且小于肿瘤直径。在临床中,这是两种不同的情况。当“斑块状生长”的脑膜瘤有较高的出血倾向和需要更多的术中电凝凝固时,切除小面积脑膜瘤很容易进行。此外,后一种肿瘤也倾向于包绕颅神经IX-XII,并侵犯舌下神经管和颈静脉孔的神经部分,使切除更加困难。在这两种情况下,基本原则是切开一齿状韧带,电凝凝固阻断脑膜瘤的血供。下一步,将较靠近腹侧硬脑膜的肿瘤部分切除,以创造一个手术术野,使剩余的背侧肿瘤部分沿着从下脑干向硬膜腹侧的方向逐步移动(图13.14)。在这个动作中,应尽努力避免压迫周边神经。寰枢椎背弓(dorsal atlantal arch)的水平通常是神经较大受压的部位(图13.14)。在这种情况下,与C1半椎板切除术相比,在打开硬脑膜之前进行C1椎板磨除是有帮助的,以避免在硬膜内操作时对神经造成任何额外的牵拉压迫。
Sen等人和George等人也提出了乙状窦后枕骨下开颅手术的改良手术,使位于下斜坡、颅颈交界处(CVJ)和上颈椎的颅底病变获得更宽、更前的手术轨迹,以避免神经轴过度回缩。入路包括切除枕骨大孔边缘、枕骨髁(远侧<50%,经髁较侧<50%)、C1后弓及椎动脉转位以进入颈髓区前外侧病变。可通过钻取颈结节进一步扩大手术通道。较外侧经髁入路比远外侧入路暴露范围更广,暴露范围更前,可触及跨越中线的病变,但代价是使CVJ不稳定。这些入路用于广泛的腹大孔和下斜坡脑膜瘤。手术并发症包括脑脊液漏、假性脊膜膨出、脑膜炎、运动障碍、下颅神经麻痹和需要修复的椎动脉损伤。此外,完全切除枕骨髁可使CVJ不稳定,需要进行固定和融合手术。
内镜经鼻入路颅底:更通用和直接的手术通道
鼻内颅底手术起源于20世纪初Schloffer、Hirsch和Cushing的创新努力;然而,经蝶窦入路被Dott,Guiot和后来的Hardy再次推广。经蝶入路的各种改进,包括扩展和髌旁经蝶入路,旨在实现额外的骨去除。较近的创新为延伸至颅底前区、斜坡区、海绵窦区和鞍旁区的复杂颅底病变提供了更通用和直接的手术通道。根据病变的位置和程度,经不同鼻窦(经筛窦和经上颌窦)的可达性拓宽了鼻内颅底神经外科的范围。这些入路可以在显微镜下、内窥镜下或同时在下进行。这些方法的优点是避免开颅手术和长时间的脑回缩。
此外,由于其微创性,鼻内手术具有减少出血量、无明显疤痕、硬脑膜病变早期断流、神经血管结构的较小操作和缩短住院时间等潜在优势。然而,这些手术通道的使用主要有利于颅底中线病变(从筛状板到颅颈交界处)的外侧延伸受限,尽管结合上颌骨入路可以额外外侧进入翼腭窝和颞下窝的内侧。照明好转的内窥镜仪器的出现,更好的高速金刚石钻头和更合适的止血剂的可用性,无框架立体定向神经导航的创新,广泛的颅底重建技术的标准化,导致了鼻内窥镜颅底手术的使用大幅增加。
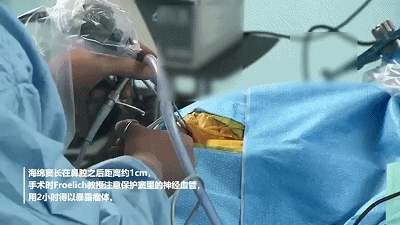
INC法国Froelich为一名颅底脑膜瘤进行经鼻内镜手术
INC法国Sebastien Froelich教授擅长神经内镜鼻内入路的颅底肿瘤切除,针对颅底脑膜瘤、垂体瘤、脊索瘤、复杂脑肿瘤等采取神经内镜下微创手术,其高超的内镜下手法和显微外科技巧深刻印证了“天赋”的定义。

在经鼻入路神经内镜手术过程中,大多数中国神经外科医生都是用左手手持神经内镜,右手手持操作器械,如吸引器,刮匙,双较电凝等。如果需要细致操作,可能需要助手帮助拿着吸引器或神经内镜,甚至双人四手操作。由于鼻腔空间有限,如果助手操作不熟练或配合不默契,经常会出现鼻腔内器械“打架”等情况。为了解决这个问题,法国颅底神经外科医生Sebastien Froelich教授发明了一种“筷子技术chopsticks technique”,可以让术者同时操作“内镜、吸引器、三个器械”,做到“人镜合一”,为国际神经内镜发展和颅底显微手术技术进步贡献卓著。
筷子技术是将神经内镜和吸引器持握在同侧手内,模拟筷子的抓持方法而得名。此技术是利用鼻孔作为内镜和吸引器的支点,在鼻腔狭窄的空间,我们只需要用手指轻轻的夹持和引导内镜的移动。
由于其在颅底肿瘤手术及神经内镜手术中的贡献,他还受邀成为50多家医学院的课程主任和讲师,此外,他以作者或合著者身份在学术杂志及书籍上发表了60多篇文章。近几年,Froelich教授在国内外广泛开展海绵窦解剖学、神经内镜治疗脊索瘤、颅颈交界处的手术方法等重要讲座,供医学学者共同研究学习,在国内医生圈具有的声望。

 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号