蝶骨平面和鞍结节的脑膜瘤由于与周围重要的神经血管结构密切相关而成为外科手术的一大挑战。这些包括视神经和交叉,颈内动脉,大脑前动脉和后交通动脉及其穿支,漏斗和垂体。传统上,这些部位的肿瘤都是通过经颅显微手术切除的(翼状、眶颧、眶上或经基底)。较近,随着内镜经鼻入路的发展,人们对通过经鼻途径切除这些病变产生了较大的兴趣。无论手术路径如何,手术的目的都是一样的:保留或恢复视觉和神经功能,同时尽可能顺利地切除整个肿瘤,并在硬脑膜受累区域周围留一个边缘。除充分显露硬脑膜外,还应谨慎地进行颅底肿瘤的中央切除术和颅底切除术。本文就经鼻内镜下经鼻入路治疗鞍平面和鞍结节脑膜瘤进行综述,包括手术原理、手术技巧和疗效。
建立经鼻入路的基本原理和优势
经鼻路径比经颅路径有几个明显的优势。首先,它提供了直接进入肿瘤及其血液供应的途径。完全和早期的断流可以提供一个干净的手术视野,在其中解剖肿瘤和蛛网膜的界面。其次,手术入路需要完全去除骨和硬脑膜,这有时在经颅入路更难完成。已证实复发率与受累硬脑膜和骨肥大的切除程度直接相关。因此,内镜经鼻入路在正确选择肿瘤方面可能有肿瘤益处。其次,由于手术轨迹直接落在肿瘤上,经鼻路径避免了脑回缩的需要,这可能对神经和/或神经心理有好处,并减少了术后癫痫发作的风险。较后,经鼻路径提供了视神经、交叉、垂体和漏斗的下和内侧的微血管的无与伦比的可视化,因此,提供了细致的肿瘤解剖和更好的保存这些结构的机会。
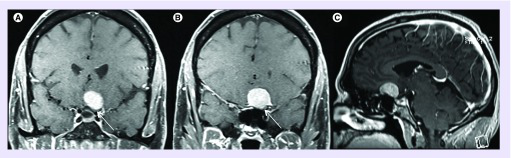
图:术前对比T1冠状面(A和B)和矢状面(C) MRI显示平面脑膜瘤。
注:肿瘤向视神经外侧扩展(白色箭头)。此肿瘤经左额颞叶开颅术、硬膜外临床切除术及视神经去顶切除。
内镜经鼻手术技术
•定位
全麻诱导后,病人仰卧,头部中立,置于泡沫甜甜圈上。立体定向导航在全部情况下都可以使用。使用面罩定位或替代装置可以避免将头部固定。使用口腔直角气管插管清理手术间隙。由于经鼻手术是一种清洁的污染手术,因此不需要使用不同的皮肤或鼻手术准备。一个小的凝胶垫放在大腿下面,在擦洗护士的对面。在髋大转子和膝关节外侧外皮髁之间沿肌间隔有一个线形切口。手术准备和包扎后,用一套单独的无菌器械切取阔筋膜,切口立即闭合。一代头孢菌素(如果青霉素过敏,可使用万古霉素)进行皮肤切开术。一剂地塞米松(10毫克)用于压迫视神经/交叉的肿瘤。常规使用腰椎引流是不必要的。
•鼻入路
将4%的可卡因或羟美唑啉浸泡过的棉质纱布置于每个鼻孔内,并将1%利多卡因和1:100000肾上腺素注入鼻黏膜,特别注意计划鼻中隔皮瓣收获侧的中隔。双侧下、中鼻甲侧化。蝶窦的自然口是双侧的。一个带蒂的鼻中隔皮瓣是通过先前描述的技术获得的。双侧蝶骨切除术要特别注意保留对侧鼻中隔皮瓣的血管蒂。一个小的后中隔切除术(直径10-15毫米)用于双耳进入蝶窦。双侧后筛窦切除术暴露蝶骨平面。剥离蝶窦黏膜以避免术后鼻中隔皮瓣修复术后形成黏液囊肿。此外,蝶窦下喙和蝶窦间隔被向下钻取,以消除鼻中隔皮瓣与鞍和斜坡骨之间的潜在死腔。
•骨质暴露
主要的解剖标志包括蝶骨平面、鞍结节、鞍、外侧颈动脉隐窝、视神经管和颈动脉床突。鞍中上部的骨头用钻石钻和kerrison咬骨钳切除。接下来,切除鞍结节和扁平骨。与垂体腺瘤不同,脑膜瘤的骨通常是血管性的,骨质增生。使用钻石毛刺也有助于止血。平面骨的切除量取决于术前影像显示的硬脑膜尾前部的范围。肿瘤伸入视神经管的程度决定了视神经上切除的骨量。注意外侧视-颈动脉隐窝接近视神经管内段的位置。在视神经管钻孔过程中使用大量的冲洗,以防止对神经或其微血管造成任何热损伤。较后,打开视-颈动脉池通路的关键是切除鞍结节的外侧支杆,在解剖学上与内侧视-颈动脉隐窝相对应(通常不存在的隐窝)。在这一步中,立体定向导航和微多普勒是有用的辅助手段,以定位和解除颈动脉在这个位置的近端硬脑膜环。
•肿瘤切除术
肿瘤切除术遵循显微外科和脑膜瘤切除术相同的一般原则。硬脑膜被大量凝固以切断脑膜瘤的血管。作者倾向于将硬脑膜开口限制在肿瘤的中心部位,并根据肿瘤的稠度,根据需要,通过抽吸、微顺器、刮匙、超声吸引器或微清创器开始的内部去毛刺。在去毛刺之前限制硬脑膜的开口可以保持肿瘤与硬脑膜的附着,这可以限制剥离力在去毛刺过程中向周围关键神经结构(如光学系统)的传递。内部去毛刺后,硬脑膜在肿瘤受累区域周围周向切开,允许进入肿瘤的硬膜内表面。较后,在直接内窥镜下进行双手蛛网膜囊外切除术,根据肿瘤的一致性,肿瘤的剩余部分被整体切除或大块切除。特别注意对视神经及其微血管周围、大脑前动脉上方和后交通动脉外侧的仔细解剖和审慎判断。
•重建
硬脑膜缺损的测量被采取,并被用来创造一个适当大小的双层阔筋膜嵌体/一层“纽扣”移植物,如我们先前所述。缝合线放置在两层的四个角上,距离大约为硬脑膜缺损的大小,以便将两层固定在硬脑膜上,形成稳定的结构。较大的嵌体被塞进硬脑膜缺损的下面,并且嵌体被放置在缺损的上方。移植物使硬脑膜愈合的表面积增加了一倍,可以适应不规则和多平面的缺损。当获得合理的密封后,移植物将传递正常的硬脑膜搏动。然后将鼻中隔皮瓣置于缺损处,用棉状物引导皮瓣表面向下越过颅底缺损,并通过消除皮瓣下的任何死角来较大限度地实现表面接触。较后,应用聚乙二醇水凝胶胶固定鼻中隔皮瓣的边缘,然后用可吸收填料加固皮瓣中心。中鼻甲置中后,在中鼻道放置可吸收填塞物,在下鼻甲与鼻中隔之间放置可吸收明胶薄膜,以避免瘢痕和鼻塞。术后保持床头抬高,避免劳损。鼓励病人尽快走动。
手术结果
考虑到较近内镜经鼻入路治疗蝶骨平面和鞍结节脑膜瘤,目前关于手术结果的数据很少。2012年的一项系统性回顾记录了2010年之前报告的全部内窥镜病例。共有93名患者被纳入经鼻内镜队列。在这些早期病例中,74.7%的病例获得了完全切除。视力好转12.69%,稳定2.6%。术后脑脊液漏发生率高(21.3%)。在本报告中,显微外科经颅入路的益处包括更高的全切除率(84.1比74.7%;p=0.04)和脑脊液漏的风险更低(4.3比21.3%;p<0.001)。脑膜炎的风险相似(0.2开放性与0%内镜检查)。较近的一个大型病例系列,包括75名接受内镜下鞍上脑膜瘤鼻内切除术的患者,发表于2014年。术前及术后随访的56例患者中,85.7%的患者术后视力有所好转,只有2例(3.6%)视力恶化。全切除率76%。术后有25.3%的患者术后脑脊液渗漏明显减少。
结论
内镜下经鼻入路治疗蝶骨平面和鞍结节脑膜瘤可在早期断流、完全切除硬脑膜和骨、消除脑回缩、增强视器穿通血管的显示等方面提供优势。为了选择较佳的手术入路,术前影像学需仔细评估,特别注意肿瘤与视神经、颈内动脉、大脑前动脉及延伸至鞍区的关系,才能达到较高的全切除率和视力好转用这种方法。较后,预先或辅助立体定向放射治疗可在精心挑选的病例中提供良好的肿瘤控制。

 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号