脑膜瘤是成人颅内常见的良性肿瘤,在儿童中发病率较低。脑膜瘤在儿童颅内肿瘤中占3%。占全部年龄组脑膜瘤的2%,INC之加拿大James T. Rutka教授所在的SickKids医院相关资料报告显示,在51岁以上的儿童中,1283例颅内肿瘤中只有13例脑膜瘤,发病率为1%。James T. Rutka教授报告了一例14岁女孩颅内脑膜瘤,其侵犯并腔内延伸至横窦、乙状窦、颈静脉球和颈内静脉,导致静脉阻塞。术前进行电脑断层扫描、MR影像及常规血管造影术。患者接受了2期切除:首先切除幕上部分,然后采用联合颅底入路切除幕下、静脉窦和颈内静脉部分。通过打开外侧硬脑膜窦,从横窦、乙状窦、颈静脉球和颈内静脉内切除脑膜瘤,实现了全切除。患者在分期切除肿瘤后神经系统完好。术后影像显示脑膜瘤被完全切除。
病例报告、病史及检查
这位14岁的女孩有6个月的头痛、头晕和颈部疼痛的病史;在此之前她身体很好。她自述右耳有一种持续的机器般的噪音。她还描述了在她演讲前的一个月里,每天会闻到3到4次的灼烧味。没有相关的临床发作活动。一般体格和神经系统检查结果正常。计算机断层扫描和成像的大脑显示右侧,测量3.3*4.2 *2.7厘米(图1)。
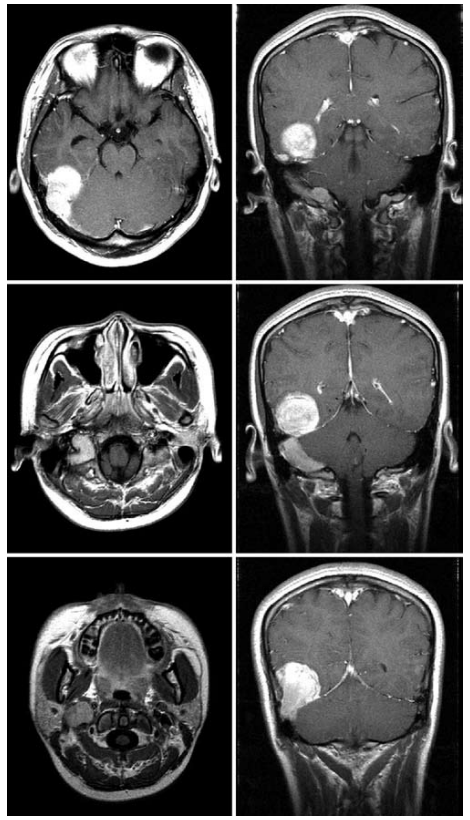
图1:轴位(左)和冠状位(右)t1加权磁振造影显示轴外硬膜基底肿块均匀增强,并经幕、静脉和经颅延伸至颞下窝茎突后区
幕上的病变累及小脑幕和远端横窦,乙状窦,通过颈静脉孔、颈静脉球,扩展到颈内静脉。远端,观察到C-2水平的静脉闭塞。在右侧后颞叶可见轻度占位。经胸片检查,未发现任何肺部病变。脑血管造影显示右侧后颞区肿瘤呈红色,同侧枕骨、中脑膜和咽上行动脉被确定为供血血管。右侧横窦远端、乙状窦及颈内静脉闭塞。在右侧枕骨动脉和横窦之间发现一个小动静脉瘘。鉴别诊断包括脑膜瘤,或轴外神经源性肿瘤,如尤文氏肉瘤或副神经节瘤。颅内肿块效应及肿瘤向C-2的静脉和静脉内延伸是患者头痛和颈痛的原因。相关的动静脉瘘可能解释了她在右耳听到的机器般的噪音。
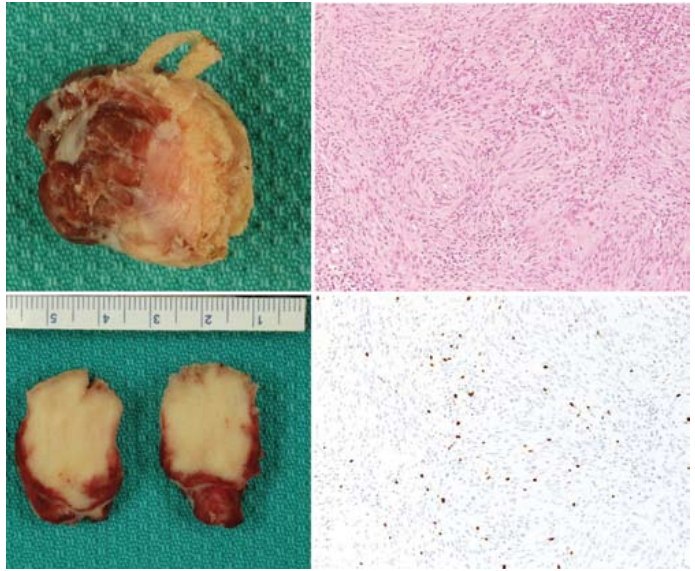
图2:一开始手术切除的肿瘤大体标本和组织病理学标本的照片(左)和显微照片(右)。典型WHO I级脑膜瘤具有低的MIB1增殖指数。H & E(右上)和MIB-1(右下),原始放大倍数×100。
一开始手术。采用分期入路治疗肿瘤。在影像引导下,经由后侧颞开颅术切除幕上部分。肿瘤在上下层去瘤,留下一个小的袖带附着在邻近的横乙状窦交界处。病理分析显示为WHO1级脑膜瘤,少见核分裂,MIB-1增殖指数低(图2)。患者于术后3天出院,无神经功能障碍。在随访期间,她的神经状况良好,神经影像学研究显示残余肿瘤的再生有限。
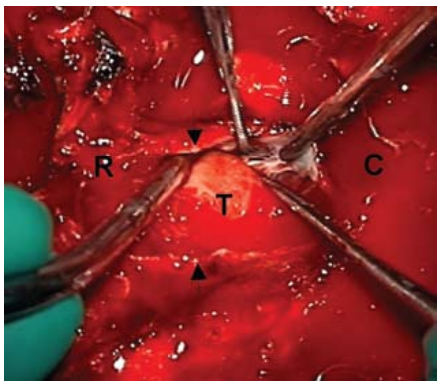
图3:术中照片显示从颈内静脉取出脑膜瘤。箭头标记颈静脉切开的边缘。肿瘤(T)仅松散附着于颈静脉内皮,可从静脉壁上清除。
二次手术。一开始手术6个月后,再次进行后颞开颅手术,这次联合扩大后颅窝和迷路后入路切除残余肿瘤。
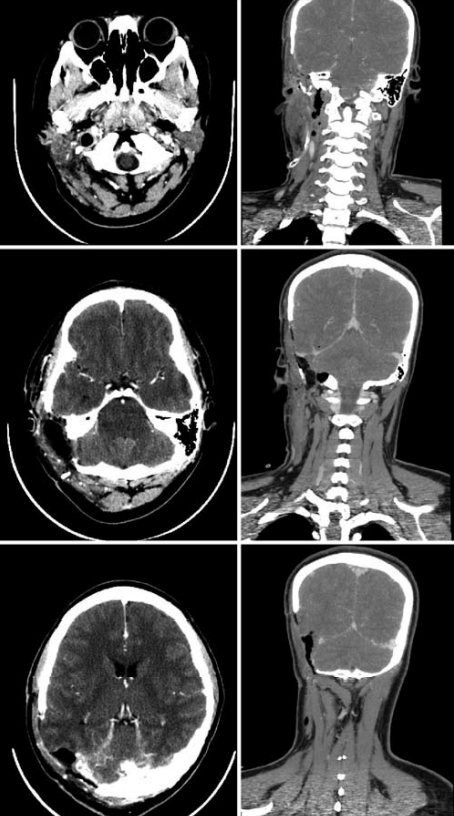
图4:轴位(左)和冠状位(右)造影后CT扫描显示二次手术切除的范围
然后Rutka教授的注意力转向横切乙状窦交界处的肿瘤。剖开外侧硬脑膜窦,用腔超声手术吸痰器将肿瘤从乙状窦内移至颈静脉球。肿瘤切除后,没有试图重建已经闭塞的侧静脉窦。然后逐条切除颈静脉内的肿瘤。术后二次颈静脉内出血。手术后,病人的神经系统完好无损。术后影像学研究证实肿瘤的GTR(图4)。脑脊液引流后5天内,轻微的脑脊液耳漏停止。患者于术后10天状态良好出院,出院12个月后神经完好。病理分析显示这是一个低度脑膜瘤,在特征上与一开始手术的病变相似。
参考文献:James T. Rutka. Meningioma with dural venous sinus invasion and jugular vein extension. 2008

 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号