海绵状血管瘤(CCMs),也称为脑海绵体畸形,是中枢神经系统(CNS)的良性血管错构瘤,占全部中枢神经系统血管畸形的5-15%。海绵状血管瘤可能发生在中枢神经系统的任何位置。它们较常出现在幕上(48-86%),其次是脑干中的4-35%和基底神经节中的5-10%;它们很少发生在脊髓中。关于脑干海绵状血管瘤,约57%见于脑桥,14%见于中脑,12%见于脑下髓路,5%见于髓质。脑室内海绵状血管瘤少见,占脑血管瘤的2.5-10.8%。3个基因与血管瘤的进化有关(CCM1、CCM2、CCM3),其中任何一个基因的突变均可导致多灶性CCM。
海绵状血管瘤是低压杂色浆果样血管病变,几乎没有干预性脑实质,通常被含铁血黄素沉积和胶质增生包围。这些血管缺乏肌肉和弹性层,在血栓形成和组织的不同阶段充满血液。通过发育不良通道的血流缓慢导致反复血栓形成、钙化和沿病变边缘沉积含铁血黄素。
脑干海绵状血管瘤有哪些症状?
虽然临床表现因海绵状血管瘤的位置而异,但大多数脑干血管瘤患者表现为突然发作、颅内出血、颅神经功能缺损、头痛、共济失调或意识障碍。与其他部位的血管瘤相比,脑干海绵状血管瘤的症状性出血率一直较高。年出血和复发性出血的发病率分别为2.8%和32.3%[6]。脑干海绵状血管瘤和一次出现出血是再出血的两大主要危险因素。已知脑干海绵状血管瘤表现为突然发作、颅内出血、颅神经功能障碍、头痛、共济失调或意识障碍。症状通常可归因于病变边缘内外出血和占位效应。
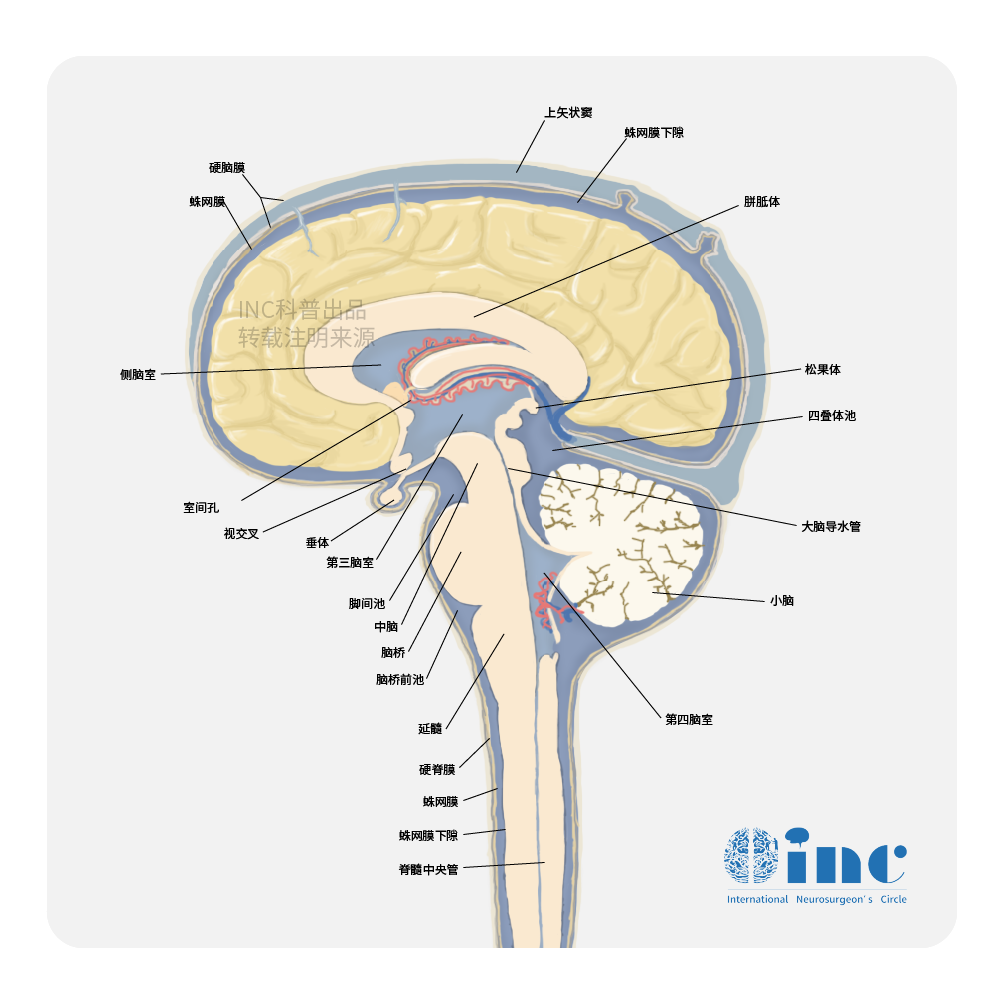
脑干海绵状血管瘤出血后需要手术吗?
手术是出血性血管瘤的优选治疗方法。与其他部位的血管瘤相比,脑干海绵状血管瘤的症状性出血率一直较高。年出血和复发性出血的发病率分别为2.8%和32.3%。立体定向放射外科手术可作为手术无法触及的病变的治疗替代方案,因为它高度准确,允许靶向提供高剂量放疗,同时保留相邻的健康脑实质。心室区域手术被认为是一个挑战,因为脑室位置较深,且脑室与脑干关键区域密切相关。中枢性高热在中枢神经系统的各种出血性疾病中已有描述,通常表现为急性神经功能缺损或脑膜炎。其病理生理学通常累及下丘脑的视前区域。在体温调节中起作用的眼前区GABA能神经元位于子区域内,例如正中视前亚核、内侧亚核、下丘脑背侧、室旁核和下丘脑外侧的周区域。这些神经元具有腺素E2受体的EP3亚型,腺素E2在视前区域充当强大的内源性热源介质。相关研究推测,局部微环境(血液)中触发脑干热敏感神经元和腺素E2作用的改变可能唤起体温调节机制。然而,据我们所知,没有报告脑干血管瘤破裂的患者,其主要表现为不明原因的发热。假设较小的脑室内出血触发了下丘脑温度调节机制。因此,医生在调查不明原因发热时,通过进一步的影像学评估来怀疑脑干海绵状血管瘤破裂是有用的。
脑干海绵状血管瘤可采用5种标准颅底方法中的1种进行切除:乙状后、枕下(有或无枕部方法)、小脑上下、眼眶合和远侧。被咨询到三级机构的患者通常具有出血率具有侵袭性的病变。尽管如此,在作者看来,全部病变的手术适应症都是相同的:那些有症状的,那些引起占位效应的,或者那些靠近表面的病变。患者通常有复发和缓解的症状过程,每次出血都会导致进行性和逐步下降。许多患者会出现新的术后缺陷,其中大多数是短暂的,完全消退。尽管在这种高度雄辩的组织中手术存在风险,但大多数患者在作者的经验中都取得了良好的结果。脑干CM的手术治疗可以保护患者免受出血的潜在损害性影响,作者认为干预的好处超过了具有适当适应症的患者的风险。
脑干内部的空间小,只有手指粗细,薄如一张纸,各类神经和血管纵横交错,病变生长导致正常脊髓受压迫,病变与颈髓紧密粘连,稍有不慎都有可能出现瘫痪这种严重后果,全切病变不仅需要医生丰富的临床经验和高超的技术水平,还需要术中磁共振(iMRI)、术中神经电生理监测、术中神经导航系统等“高配”的手术设备保障手术的准确顺利。巴教授在脑干领域深耕钻研、专著脑干手术30多年、有着高达千台成功脑干手术的历史。巴教授单纯脑干海绵状血管瘤手术病例就高达300多例,脑干胶质瘤手术病例500多例,其他常见的颅底肿瘤、功能区肿瘤等更是数不胜数,多年的钻研和手术成功经验成就了巴特朗菲教授当之无愧的国际颅底、脑干手术教授。国内患者如追求更好的治疗和预后效果,可拨打400-029-0925咨询INC国际专家远程视频咨询,与神外教授在线沟通病情,获取专属治疗方案。

 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号