单侧面部剧烈疼痛、听力持续下降、频繁头晕甚至站立不稳,面部肌肉僵硬或表情控制困难……当出现这些症状时,需要警惕了!看似不相关的异常表现背后,可能暗示着同一种病变——三叉神经鞘瘤。作为一类起源于感觉性面神经(即三叉神经)的施万细胞的良性肿瘤,三叉神经鞘瘤生长位置位于颅底关键区域,毗邻前庭神经、听觉神经(蜗神经)及运动性面神经。随着肿瘤体积的缓慢增大,周围神经结构受到压迫,从而导致上述一系列症状。三叉神经鞘瘤治疗方式有哪些?应该如何进行决策?……在这场诊疗攻防战中,INC国际神经外科医生集团旗下组织世界神经外科顾问团(WANG)成员、世界神经外科学会联合会(WFNS)内镜委员会前主席Henry W.S. Schroeder教授(施罗德教授)对此进行了专业解读。
"三指手套"内的不定时炸弹
三叉神经节位于梅克尔腔内,它是由硬脑膜和蛛网膜形成的,其形状类似于一只“三指手套”。每个“手指”对应三叉神经的一个分支。
眼支(V1)沿着海绵状窦的侧壁行进并进入眼眶。
上颌支(V2)在海绵窦硬脑膜的内侧壁融合点下方穿过硬脑膜,并通过圆孔离开颅腔。
下颌支则形成下颌神经,包含感觉纤维和支配咀嚼肌的运动纤维。
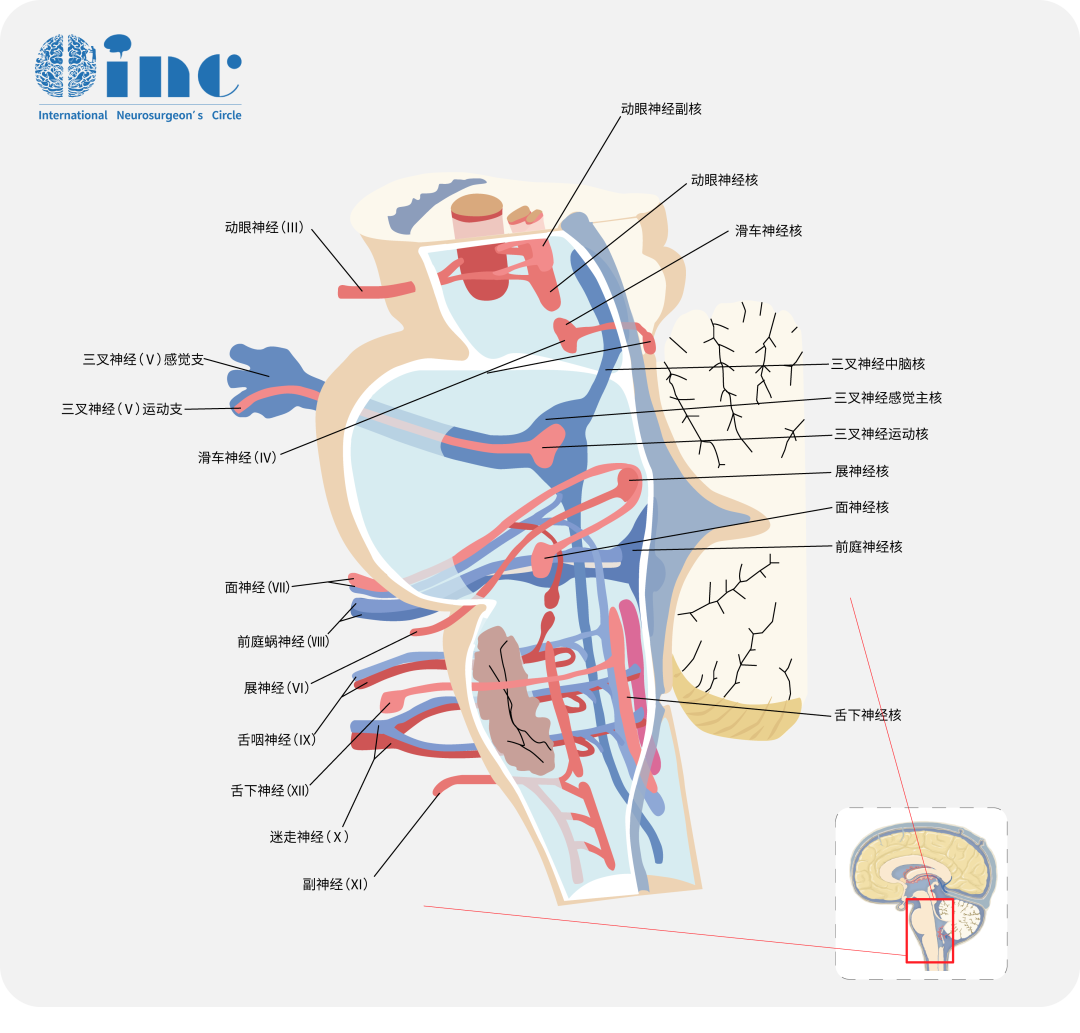
常见临床表现
1)面部疼痛,也称为三叉神经痛。这种疼痛主要发生在面部三叉神经分布区域内,通常局限于三叉神经的某一分支。疼痛常见于脸颊、上下颌、牙齿、牙龈、舌头、额头和鼻翼等部位,往往只影响面部的单侧。
2)听力减退和旋转性眩晕。当肿瘤体积增大,影响到前庭神经-听觉神经群时,患者可能会出现相关症状。
注:旋转性眩晕,医学上通常称为“真性眩晕”或“周围性眩晕”,是一种常见的平衡障碍,患者会感到自身或周围环境在旋转或移动,即便实际上并没有发生这种运动。
3)面部麻木或面部瘫痪。初期的表现多为面部麻木,但随着肿瘤的发展,到了晚期阶段,则可能发生面部瘫痪这一严重症状。
4)在某些情况下,如果肿瘤体积巨大,可能会阻塞脑脊液通道,导致脑脊液潴留和脑积水的形成。这种情况可能会引起患者出现恶心、呕吐,在后期则可能出现意识障碍等严重症状。
三大方式应当如何选择?
三叉神经鞘瘤的治疗目标是在确保患者安全的前提下,尽可能地实现最大程度的肿瘤切除,并保留患者的神经功能不受损伤。而关于三叉神经鞘瘤的治疗方案, 施罗德教授认为主要包括三种选择:
1. 定期观察
在制定治疗策略时,针对年龄较大的患者,建议采取定期影像学监测的保守观察策略,即每隔六至十二个月进行一次磁共振成像(MRI)检查,以监测肿瘤的生长动态。在肿瘤体积较小且未引起临床症状的情况下,亦可考虑采取保守观察的处理方式。
2. 手术治疗
对于年轻患者群体,外科手术干预通常被视为更为优先的治疗选项,尤其是针对体积较小的肿瘤,手术有望在不引起永久性神经系统并发症的前提下实现切除。
对于直径超过3厘米的较大肿瘤,手术切除应作为首选治疗方案,因为放射治疗可能不足以抑制肿瘤的持续生长。进一步而言,若大型肿瘤在接受放射治疗后仍需进行手术,由于肿瘤组织可能与周围神经血管结构发生粘连,手术的复杂度及风险将显著增加。
在进行手术治疗时,选择合适的手术入路十分重要,以便在实现最大程度的肿瘤切除的同时,将并发症的风险降至最低。
目前,已存在多种手术技术,包括传统的开颅手术、内镜手术,以及内镜辅助的开颅手术。随着显微外科技术和颅底入路的发展,三叉神经鞘瘤的手术治疗变得更加安全,致死和致残的风险有所降低,同时肿瘤的切除率也得到了提升。
3. 放射治疗
在手术条件不允许的情况下,放疗可以作为治疗小至中等大小肿瘤、术后残留或复发肿瘤的补充手段。
对于那些无法完全切除的三叉神经鞘瘤,先行手术切除再辅以放疗来控制残余肿瘤,是一种能有效降低颅神经新发功能障碍风险、改善患者整体预后的治疗方法。
手术实例:INC大咖双镜联合实现全切
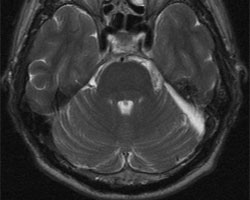
该57岁患者主诉左侧面部麻木。磁共振成像(MRI)结果显示,患者桥小脑角区存在一直径约为2厘米的三叉神经鞘膜瘤。
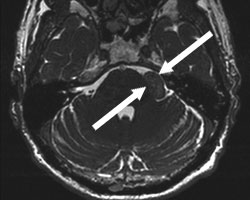
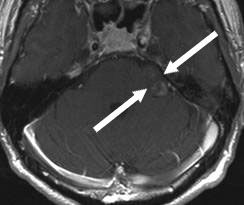
磁共振成像显示,该患者的小脑脑桥角区域存在一肿瘤,如图中箭头所示。
施罗德教授为他进行了神经内镜辅助下的开颅手术。他在患者颅骨上制作了一个大约为2 x 2.5厘米的小型开口,足够让手术器械进入并暴露手术区域。术中,施罗德教授运用显微镜和神经内镜“双镜联合”技术,从面神经纤维中解剖并移除肿瘤。
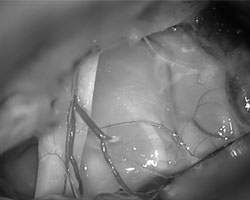
手术显微镜下的肿瘤视觉控制。
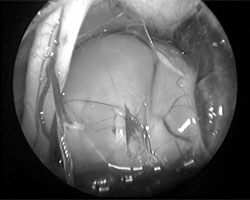
神经内镜下的肿瘤视觉控制。
手术结果顺利,术后 MRI 图像显示肿瘤已完全切除。该患者的听力得以保持,未出现下降或丧失的情况。此外,术前所出现的面部麻木症状已完全消失,面部感觉恢复正常。
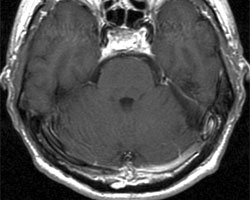
术后 MRI 图像显示肿瘤已完全切除。
三叉神经鞘瘤手术6大难点
1. 解剖位置复杂,手术入路选择困难
位置多变:肿瘤可位于颅中窝(Meckel腔)、颅后窝(桥小脑角区)或跨越中后颅窝(哑铃型),不同位置需选择不同手术入路(如颞下入路、乙状窦后入路、联合入路等)。
周围关键结构:毗邻脑干、颈内动脉、海绵窦、基底动脉、颅神经(如面听神经、滑车神经等),术中易损伤。
2. 肿瘤与神经、血管关系密切
神经粘连:肿瘤起源于三叉神经鞘膜,常与神经纤维紧密粘连,全切除时易导致神经损伤,术后出现面部麻木、咀嚼无力或角膜感觉丧失(甚至角膜溃疡)。
血管包裹:肿瘤可能包裹或推挤重要血管(如基底动脉分支、岩上静脉),分离时易引发出血或脑缺血。
3. 功能保护挑战
三叉神经功能:术中需权衡肿瘤全切与神经功能保留,尤其是年轻患者。部分切除可能需辅助放疗,但复发风险增加。
邻近颅神经损伤:如面听神经(导致面瘫、听力丧失)、滑车神经(复视)等。
4. 术后并发症风险高
脑脊液漏:中颅窝底或岩骨部位手术可能破坏硬脑膜,导致脑脊液鼻漏或切口漏。
颅内感染或出血:手术时间长、操作范围广,增加感染或术后血肿风险。
脑干损伤:大型肿瘤压迫脑干,术中牵拉或血供受影响可导致严重后果(如呼吸循环障碍)。
5. 肿瘤复发与次全切除的权衡
全切难度:侵袭海绵窦或包裹血管时,全切可能不可行,需术后辅助放疗(如伽马刀)。
复发处理:复发肿瘤常与周围组织粘连更紧密,二次手术难度显著增加。
6. 术中技术难点
神经电生理监测:需实时监测颅神经功能(如三叉神经、面神经),但敏感性和特异性有限。
内镜辅助:深部视野(如海绵窦)需内镜辅助,但对术者经验要求高。
在进行外科手术时,应当优先考虑采用内镜辅助的显微外科技术。这种技术结合了内镜的直观视野和显微外科的精细操作,能够在手术中提供更为清晰和细节的术野,从而有助于术者识别和区分重要的解剖结构。
此外,在手术过程中,应当实施听觉和面神经的实时监测,这一步骤对于保护患者的感觉和运动神经功能至关重要。通过这种监测,外科医生能够即时了解听觉神经和面神经的功能状态,从而在手术中采取必要的预防措施,避免对这些关键神经造成不必要的损伤。
——施罗德教授
INC国际神经外科手术大咖

施罗德教授拥有超过20年的神经外科疾病咨询和治疗的丰富经验,在国际神经内镜手术领域享有盛誉。他的专长涵盖内镜神经外科(治疗脑积水、囊肿、脑室内病变等)、内镜颅底手术(治疗脑膜瘤、前庭神经鞘瘤、表皮样囊肿等)、鼻内镜颅底手术(治疗垂体瘤)、微创神经导航脑内手术、以及周围神经手术和癫痫手术。他尤其擅长神经内镜下单鼻孔垂体瘤的微创手术治疗。经其神经内镜手术治疗的垂体瘤、脑膜瘤病例切除率均较高,且复发率相对较低。
INC施罗德教授相关阅读

 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号