岩骨前入路(Kawase入路)由INC世界神经外科顾问团成员、世界神经外科联合会(WFNS)终身荣誉主席Takeshi Kawase教授创立,现已成为颅底外科领域的重要手术入路之一。该入路最初为经岩骨入路夹闭基底动脉低位动脉瘤而开发,针对被下斜坡、脑干和颅神经包围的"no-man's land"区域设计。在Kawase入路问世前,尚无任何手术入路能够有效到达该区域。
近期,Takeshi Kawase教授在《Anterior transpetrosal approach and the tumor removal rate, postoperative neurological changes, and complications:experience in 274 cases over 33 years》研究中,系统总结了33年临床应用经验,深入分析了岩骨前入路与肿瘤切除率、术后神经功能变化及并发症的关联性。

研究目的与方法设计
岩斜区肿瘤作为直接影响脑干的深部病变,传统多采用乙状窦后入路(RSA)进行治疗。中颅窝经岩骨入路自20世纪80年代在Kawase教授所在机构发展成熟,主要应用于前庭神经鞘瘤治疗。1985年,Kawase教授通过中颅底切除岩尖并首次报道岩骨前入路(ATPA),该入路提供了到达脑干前方的最短手术通道。
本研究采用回顾性分析方法,纳入1984年1月至2017年3月期间接受ATPA的274例手术病例。数据采集自病历记录、临床摘要、手术记录和手术视频资料。分析参数包括患者诊断、肿瘤尺寸、病变位置、手术日期、肿瘤切除率、术前术后神经功能症状(意识水平、肢体运动感觉缺陷、感觉性失语、第III-VIII对颅神经损伤)、手术死亡率及影像学确认的脑损伤(挫伤、梗死、出血)。
研究结果与数据分析
在243例可获得完整数据的肿瘤病例中,大体全切除(GTR)率达到53.5%。按肿瘤类型细分:脑膜瘤(148例)GTR率为54.1%,三叉神经鞘瘤GTR率较高达87.1%,脊索瘤GTR率较低为14.3%。
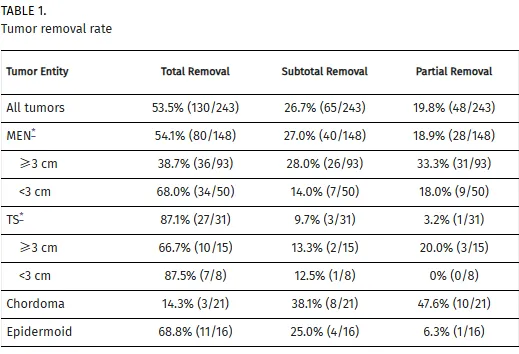
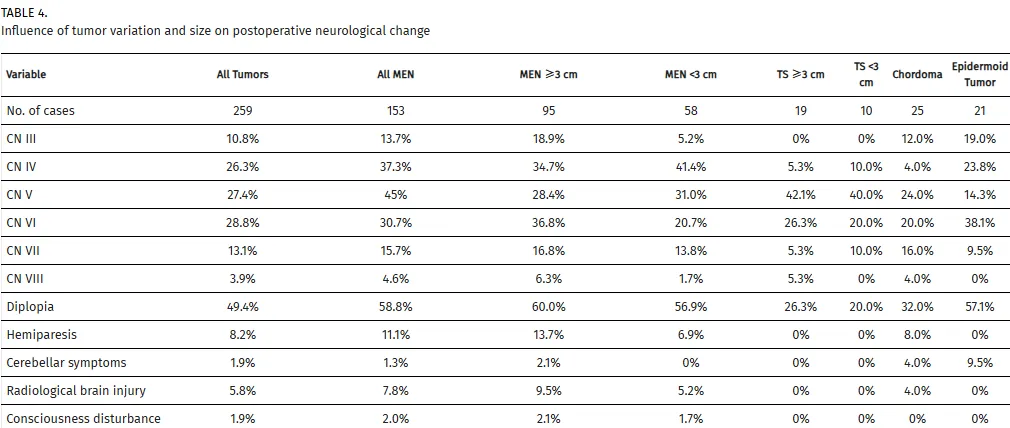
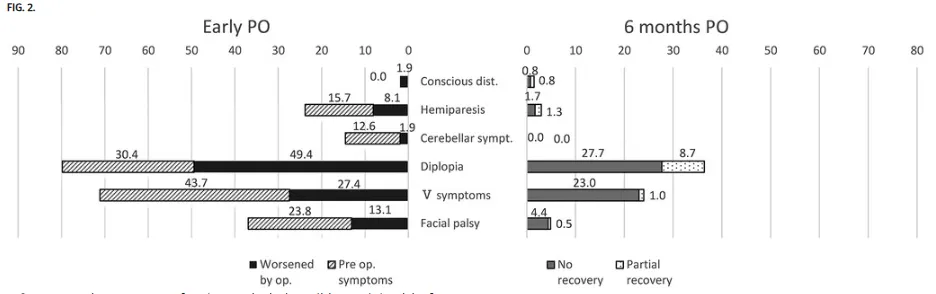
术后早期神经功能变化显示:意识障碍发生率为1.9%(5例);偏瘫改善率45.0%,恶化率8.1%;感觉性失语发生率为2.3%;小脑症状改善率39.3%,恶化率1.9%;复视恶化率49.4%;三叉神经症状改善率19.1%;面部感觉减退和/或感觉异常恶化率27.4%。
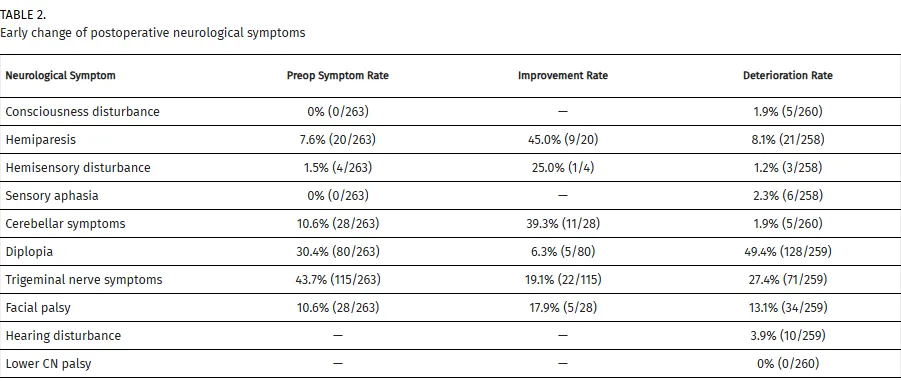
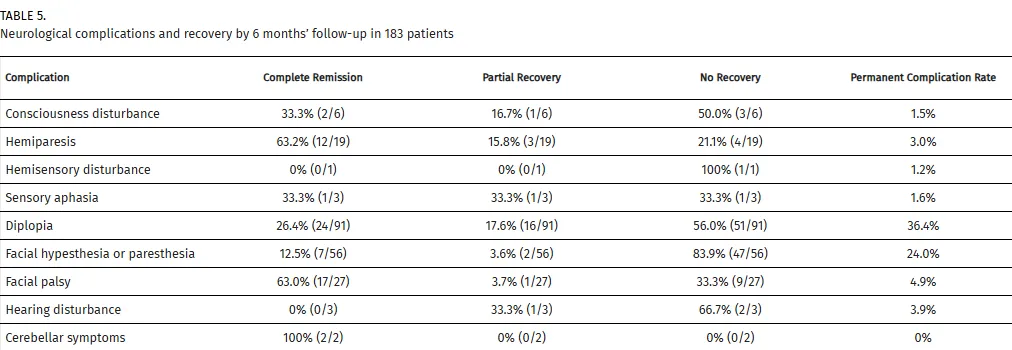
对183例患者进行的6个月随访监测显示:意识障碍半数病例恢复,3例(1.5%)持续存在;偏瘫完全恢复率63.2%,并发症发生率3.0%;最常见的并发症为复视(36.4%),完全缓解率26.4%;面部感觉减退发生率为24.0%,恢复率16.1%;面神经麻痹改善率63.0%,并发症发生率4.9%;小脑症状全部完全恢复。
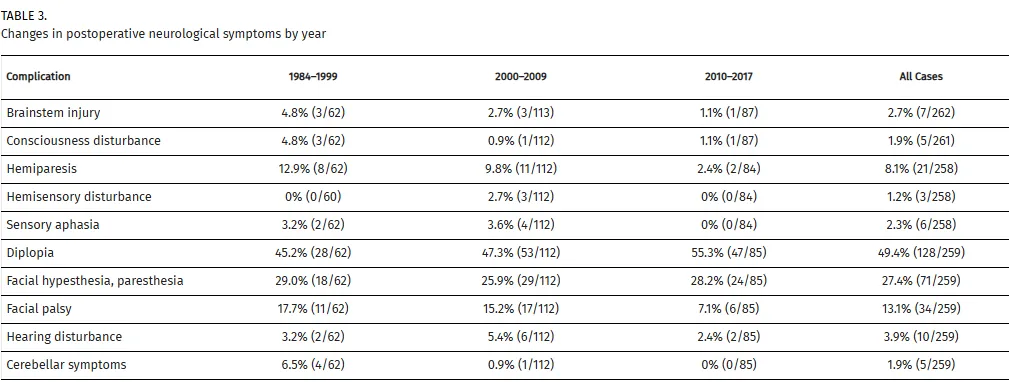
时间趋势与疗效分析
术后神经功能症状变化与肿瘤全切率的时间趋势分析表明,偏瘫和面神经麻痹发生率随年份推移呈下降趋势。意识障碍发生率始终保持较低水平,而复视发生率有所升高。全部肿瘤及脑膜瘤的全切除率均呈现下降趋势。
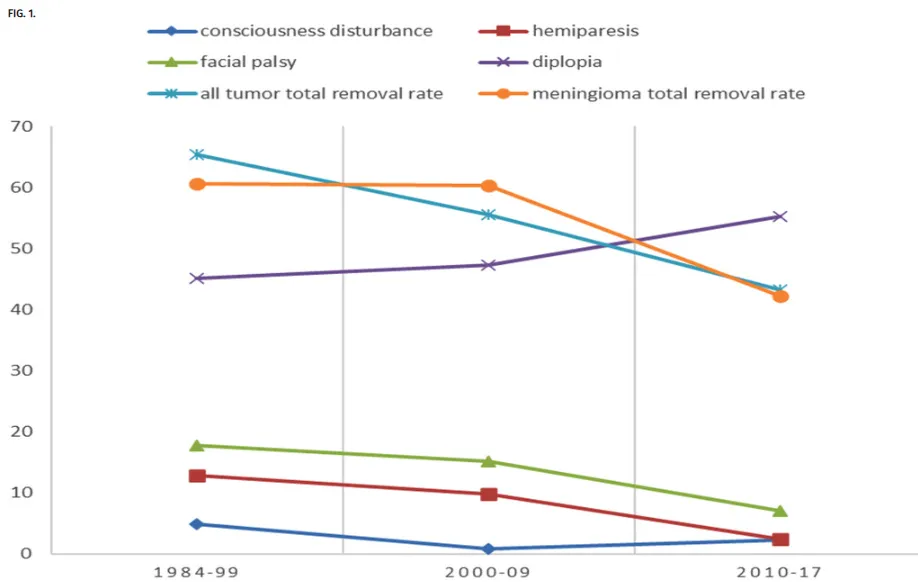
研究结论与临床意义
岩骨前入路(ATPA)允许切除延伸至Meckel腔和中颅窝的岩斜区肿瘤,使其成为哑铃型三叉神经鞘瘤和脑膜瘤的首选手术入路。然而,积极的肿瘤切除策略可能增加第IV-VI对颅神经功能缺损的恢复难度。
针对良性脑膜瘤,建议初期采取定期随访观察策略。对于生长迅速的病例,若在充分告知手术风险的前提下,以全切为治疗目标的手术方案是合适的。若患者无法接受相关手术风险,可考虑次全切除方案,并对残留病灶建议进行放射外科治疗。
研究总结与临床启示
Kawase教授通过33年间274例岩骨前入路手术的临床分析,系统阐述了各类肿瘤实体的术前术后神经功能症状、并发症发生情况及切除效果。研究结果显示,术后神经功能症状(如偏瘫和面神经麻痹)的发生率随时间推移显著下降,但复视发生率未见明显改善。肿瘤完全切除率呈现下降趋势,这反映了在放疗技术不断进步的背景下,手术策略更加强调神经功能保留的治疗理念转变。


 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号