全国际每年有30多万儿童被诊断患有癌症。较常见的儿童癌症是白血病(31%),其次是脑肿瘤(约24%)和淋巴瘤(约11%)。如今存活率已经提高到80%。放射治疗被认为是儿童癌症的重要治疗手段,经常用于中枢神经系统、骨和软组织实体瘤的多模式治疗策略。相比之下,它很少用于白血病。在淋巴瘤、肾母细胞瘤或神经母细胞瘤等肿瘤中,根据肿瘤分期、年龄、对治疗的反应和其他参数的风险分组来使用放疗。对许多患者来说,随着时间的推移,放疗的强度降低,剂量或体积减少。此外,精确、高度适形放射技术的发展能够进一步降低正常组织的剂量,从而降低治疗相关不良事件的风险。由于这种演变,放疗在治疗儿童癌症方面变得越来越可行,即使是对年轻的患者,如果需要的话。质子束治疗(PBT)是较有吸引力的放疗技术之一,以较小的剂量分布到未受累组织并减少整体剂量来进行局部治疗。
儿童室管膜瘤质子治疗效果
室管膜瘤是10岁以下儿童较常见的肿瘤之一,主要发生在大脑中。对于儿童室管膜瘤,在较大限度的手术切除后,再进行局灶性头颅放疗,可获得较佳的生存结果。用PBT治疗儿童颅内和脊柱室管膜瘤的一系列初步临床经验表明,与光子照射相比,术后PBT毒性低,疾病控制类似,是顺利合适的。在179名非转移性WHO II/III级颅内室管膜瘤儿童队列中,3年局部控制(LC)-无进展生存期(PFS)-和总生存期(OS)-率分别为85%、76%和90%,未发现意外毒性。在一个由79名诊断为局限性颅内室管膜瘤的儿童组成的队列中,使用IMRT或PBT治疗,质子照射的3年LC率、PFS率和OS率分别为86%、82%和97%,并且两种放射方式具有可比性。50名儿童室管膜瘤患者(术后用PBT治疗显示5年的LC、PFS和OS率分别为78%、60%和84%。考虑到92%患者的高分级组织学和残留肿瘤≥1.5 cc的患者数量(18%),这一结果仍与已发表的光子治疗队列报告相当。此外,在评估报告的结果时,需考虑整体治疗的差异,如额外化疗的给药。另一项研究表明,对于国际卫生组织二级/三级室管膜瘤,与光子放疗相比,PBT可以将正常大脑的剂量减少28-64%(中位数,47%)。在他们的6名患者队列中,中位年龄为5岁(范围2–6岁),中位FU期为24.5个月(范围13–44岁),中位辐射剂量为56.7 Gy(范围50.4至61.2)。较后,全部患者均存活,有一名患者出现局部复发。全部患者均出现脱发和轻度皮炎,但未报告严重毒性。70例室管膜瘤患儿的结果表明,使用术后PBT可合适控制疾病,三年LC、PFS和OS的发生率分别为83%、76%和95%,总体毒性很小,无脑干坏死病例。在该队列中,诊断时的中位年龄为38个月(范围,3个月–20年),交付的中位PBT剂量为55.8 Gy(范围,50.4–60.0),中位FU时间为46个月(范围,12个月–11.7年)。正常智力得以维持,只有少数患者在PBT后出现生长激素缺乏、甲状腺功能减退或听力下降。
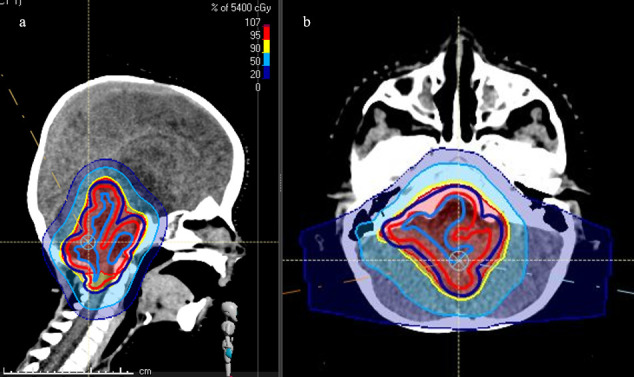
图示:室管膜瘤患儿的铅笔束扫描质子治疗计划(矢状(a)和轴向(b)视图).红色区域:被95%等剂量线覆盖,黄色:90%等剂量,浅蓝色:50%等剂量,深蓝色:20%等剂量。
由于在治疗后成像中观察到的正常治疗效果很难与肿瘤复发区分开来,Gunther等人回顾性评估了72名非转移性颅内室管膜瘤患儿的PBT和IMRT术后的影像学变化。有症状的IMRT患者6例,PBT患者16例,IMRT患者3例,PBT患者4例。仅在PBT队列中,4例和2例患者出现了3级和4级改变。分别有1例IMRT和1例PBT患者死于疾病进展和放射性坏死。更的治疗似乎与影像学改变的发生率增加有关。不仅诊断年龄≥3年,放疗时间≥3年,而且次全切除(STR)与影像学改变较少相关。然而,有影像学改变的患者4年os率为90.4%,而无影像学改变的患者为82%。考虑到IMRT组str的比例高于PBT组(20%vs 3%),单独PBT和IMRT组的4年os率分别为87.5%和78.8%。
较近,对局部复发建立了再照射,并在几项回顾性研究中进行了评估。一项研究证明了PBT用于颅内室管膜瘤再照射的顺利性和合适性。在播散性疾病复发的情况下,带有质子的CSI也被描述为具有增加的风险–受益比率。总之,与光子照射相比,PBT被认为是一种顺利合适的治疗儿科室管膜瘤的方式,毒性低,疾病控制类似。
哪些脑肿瘤适合质子重离子治疗?
除了脊索瘤,以下这些脑肿瘤术后也适合进行质子放疗,临床上也已有相关的临床研究证明:质子治疗对于术后控制肿瘤复发具有的作用,因其顺利性和副作用小,对于老人和儿童群体尤为适用。
- 1、某些低级和高级别胶质瘤;
- 2、软骨肉瘤;
- 3、松果体肿瘤;
- 4、良性肿瘤:听神经瘤(前庭神经鞘瘤)、脑膜瘤、颅咽管瘤、垂体瘤、脑动静脉畸形;
- 5、小儿脑肿瘤:小儿毛细胞星形细胞瘤(JPA)、髓母细胞瘤、生殖细胞瘤等。
对于儿童脑肿瘤的质子治疗,INC国际神经外科顾问团成员、国际颅底肿瘤手术教授德国HelmutBertalanffy(巴特朗菲)教授特别指出,术后需要放疗的脑肿瘤患儿应选择质子治疗,其效果更佳、副作用更小,更能好转脑瘤患儿预后,且能降低脑干受损的风险,对孩子健康组织和重要器官的伤害较小,不会影响孩子的正常生长发育,可以避免生长和发育缺陷等。

INC德国巴特朗菲教授曾建议一位小患者术后做质子治疗
另外,需要指出的是,被誉为脑瘤利器的质子重离子治疗相对于普通放疗有特定的优势,一部分肿瘤确实可以仅通过质子放疗达到很好的控制效果,当然还有一些肿瘤情况不同,质子治疗只能起到局部作用,还需要配合其他治疗进行进一步的杀灭,以达到更好的控制效果,比如化疗、靶向治疗、免疫治疗等手段。针对不同部位的肿瘤还需要不同情况不同分析。
前沿的质子治疗中心有很多家,大多集中在日本、欧洲、美国等地。其中,欧洲以与INC合作的德国马尔堡离子束治疗中心(MIT)较为出名,马尔堡离子束治疗中心是三个欧洲离子束治疗系统。该质子中心提供了一种用于治疗肿瘤的创新技术,质子和碳离子治疗合适,可为那些以前用放射疗法难以控制的肿瘤患者提供新的治疗选择。在对肿瘤进行放射治疗的情况下,即使对于大剂量或复杂的治疗方案,粒子放射的使用可以较佳保护处于危险中的器官,如视神经、心脏、肺、肝或肾。

 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号