脑肿瘤是仅次于血液系统疾病的儿童恶性肿瘤的二大常见原因。室管膜瘤是相对少见的神经上皮肿瘤,占全部中枢神经系统肿瘤的3-7%。室管膜瘤的发病率在儿童中更为常见,50%发生在小于5岁的儿童中。幕下室管膜瘤在婴儿和儿童中更常见,而幕上室管膜瘤在成人中更常见。室管膜肿瘤与心室系统和中央管密切相关。它们可以在硬膜外的骶骨区域和大脑半球的蛛网膜下腔观察到。幕下室管膜瘤常见的位置在四脑室内。
颅内室管膜瘤的临床症状和体征取决于肿瘤的位置、大小和患者的年龄。室管膜瘤在出现时可能很大,因为它们生长缓慢。后颅窝室管膜瘤的症状与四脑室梗阻引起的脑积水引起的颅内压升高有关。恶心、头痛和呕吐是症状。共济失调、头晕、偏瘫和视觉障碍可能会增加临床症状。
下文分析一则二级室管膜瘤恶性转化的案例。
案例报告:
一名1岁男孩出现视觉障碍。他的意识正常,对疼痛的刺激他会哭。他有方向感,跟着五颜六色的物体走。他的眼睛是自发地睁开的;然而,他的左眼注视的是内侧和外侧,左眼的注视范围仅限于上、外侧。他没有运动障碍。头部和颈部活动正常。磁共振造影发现一个位于正中及右小脑区的幕下脑瘤。肿瘤通过枕下开颅手术完全切除。手术后,出现脑积水,并插入脑室腹腔分流术。病理诊断为Ⅱ级室管膜瘤。在接下来的几个月里,复查MRI没有复发(图1)。
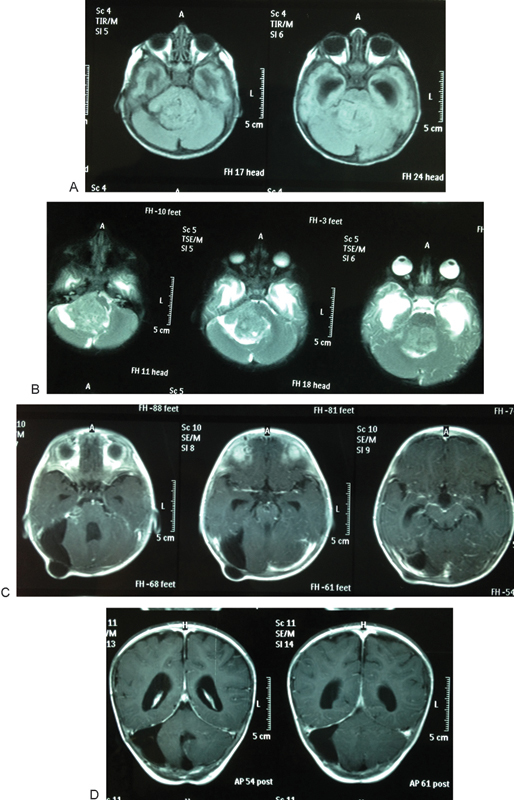
图1 轴向初始磁共振成像显示后颅窝肿块填充在四脑室(A)和不均匀的轻微对比增强(B)。严重的脑积水可以看到颞角充盈继发于四脑室阻塞。术后轴位(C)和冠状位对比图像(D)显示肿块完全切除,四脑室开放,颞角松弛。在轴位图像上可以看到皮下分流阀。
12个月后,患者在儿科急诊室出现呕吐和视觉障碍。他没有神经缺陷。一个新的对比磁共振成像显示肿瘤复发在同一位置。病人被送往神经外科,并进行再次手术。在二次手术中,肿瘤很难用Cavitron超声外科吸引器进行抽吸,然而部分肿瘤附着在脑干和下颅神经上。只能实现次全切除(图2)。然而,手术标本显示恶性肿瘤升级。复发肿瘤表现为间变性特征,如核多形性和坏死伴假阳性(图3)。
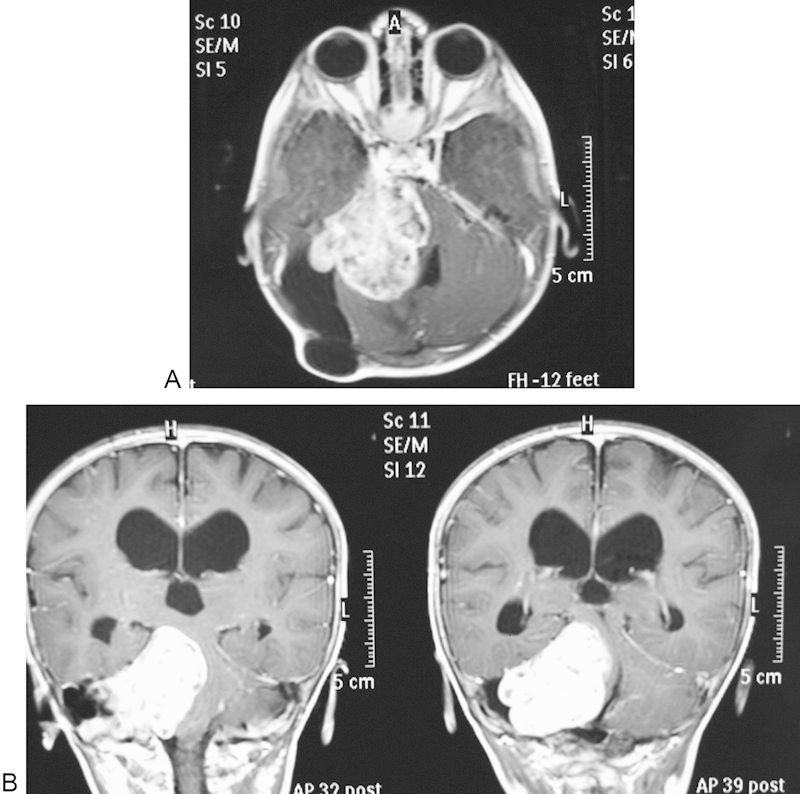
图2,对比后轴位(甲)和冠状位(乙)图像显示肿块病变再生,并有强对比摄取。可以看到四脑室和脑干受压并附着在小脑幕上。
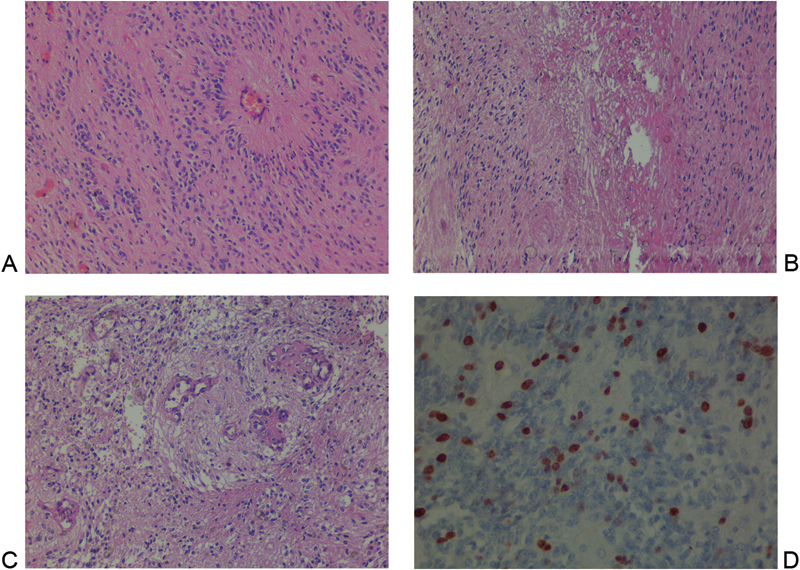
图3 一次手术后对病例的病理检查。(A)中度细胞瘤,由单形细胞组成,核圆形到卵圆形,内含“盐和胡椒”型染色质。放射状排列的室管膜细胞突向血管壁方向变薄,在血管周围形成一个脱细胞区,称为“血管周围假红细胞”,这是室管膜瘤的重要组织学特征(苏木精和伊红蛋白[H&E] * 100)。二次手术后(B)大量内皮细胞增生、微血管增生、细胞核嗜铬过多的细胞增生、多形性、大量核分裂和假髓样坏死,病变各处可见间变性室管膜瘤(H&E * 200)。此外(C)坏死区周围可见凝固性坏死灶、核伪壁化,肿瘤细胞向活区靠近,强调间变性(H&E x 200)。Ki-67免疫标记指数是颅内室管膜瘤患者预后的独自预后因子和准确评估因子(D)。该指数在一开始手术中为10%,在本例中增加到35% (Ki-67×200)。
案例讨论:室管膜瘤预后影响因素有哪些?
Bailey和Cushing在1926年一开始脑瘤分类中承认室管膜瘤是一个独自的实体。变体随后被建立。国际卫生组织(WHO)较近的分类鉴定了室管膜肿瘤的四种变体,以及三种级别的肿瘤恶性肿瘤。这些四种变异体为粘液乳头状室管膜瘤、室管膜下瘤、单核细胞室管膜瘤和透明细胞室管膜瘤。
粘液性乳头状室管膜瘤和室管膜瘤是生长缓慢的肿瘤,分类为一级。两种病变都是容易识别的病变;因此,评分是没有争议的。根据国际卫生组织的较新分类,三级室管膜瘤“细胞增多,有丝分裂活跃,常伴有微血管增生和假性坏死。”二级与缺乏这些恶性特征的室管膜瘤有关。组织学分级是儿童室管膜瘤重要的预后因素。高级别变异既有局部侵袭性,也可能显示蛛网膜下腔播散。Merchant等人总结了50例患者的组织学特征和结果。他们的结果显示,临床结果差与组织病理学分级平行。
颅内室管膜瘤患儿预后如何?
颅内室管膜瘤患儿的预后在过去几年中有了好转。否则,他们的预后并不比其他小儿脑肿瘤好。在婴儿中,他们的结果通常较差。较近的报告显示,颅内室管膜瘤患儿的5年总生存率不超过40%至65%。儿童肿瘤学小组的研究结果表明,经常报告的婴儿存活率低很可能与幕下肿瘤发生率高、完全切除率低和放射治疗延迟有关。
手术切除程度是儿童室管膜瘤预后重要因素
手术切除的范围似乎是影响颅内室管膜瘤患儿预后的另一个重要因素。完全切除的患者,5年生存率为67-80%;5年无进展生存率为51-75%。
幕下室管膜瘤常见的位置在四脑室。根据肿瘤在颈部的范围,所选择的手术入路可以是枕下开颅术,伴或不伴C1椎板切除术。手术切除似乎是较重要的预后因素;因此,应尽较大努力进行全切除或近全切除。然而,当室管膜瘤位于脑干时,大大增加了手术切除的难度。上述2岁儿童二次手术时因部分肿瘤附着脑干而无法进行全切。但是对于一些神经外科国际教授而言,脑干位置早已不是手术禁区。脑干手术领域的国际专家巴特朗菲教授在脑干手术领域拥有很多成功的经典案例,每年像这样的高难度手术,他一年可成功完成400台以上。以下就是一则巴特朗菲教授脑干手术案例。
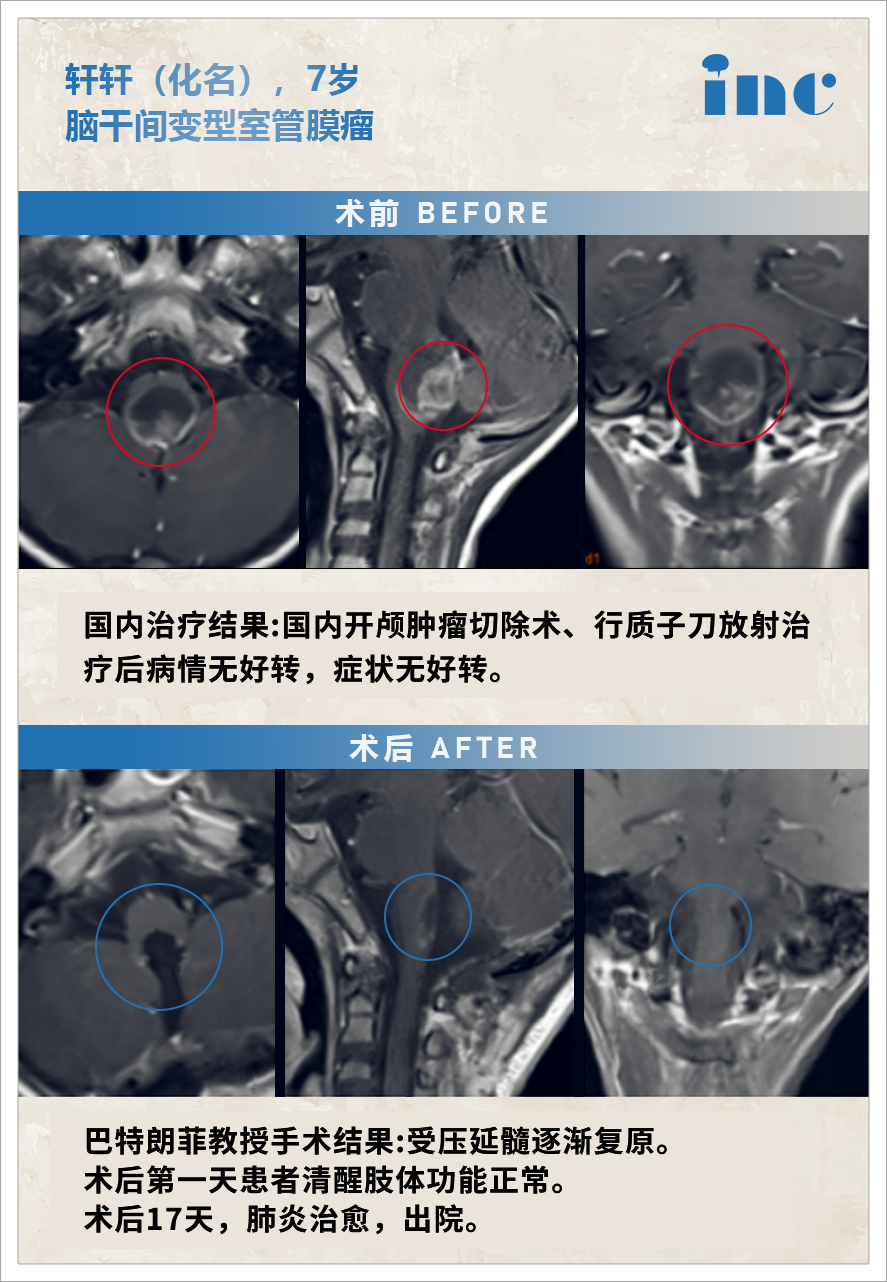
图示:脑干(延髓段)肿瘤肉眼下全切,历时约4小时,手术顺利。术后住儿童ICU 5天,术后一天患者清醒,咽反射差,肢体功能正常。术后一天拔除气管插管后,患者因声门水肿,再次插管,至术后三再拔除气管插管,术后2周迁至普通病房,开始康复锻炼,术后22天出院,出院时神志、吞咽明显好转,肌力好转。
研究表明,接受放射治疗的室管膜瘤患者比未接受放射治疗的患者有更好的预后。然而,对于患有颅内室管膜瘤的儿童,目前尚无较佳治疗的标准方案。具有可接受的神经病学结果的全/近全手术切除结合术后放射治疗是目前的治疗方式。在治疗3岁以下的儿童时,立即进行术后放疗并不被广泛接受。较佳辐射剂量仍有争议。较近的报告局部场放射疗法。立体定向放射外科已经在一些机构中用于治疗复发或残留的颅内肿瘤。一些报道称辅助化疗不影响间变性室管膜瘤患者的生存。
总之,儿童的室管膜瘤很难控制,手术切除仍然是主要的治疗方法。尽管进行了多方位切除,肿瘤可能会再次生长,二次手术可能是必要的。二级室管膜瘤也可能转变为三级间变性室管膜瘤。对于间变性变异体,颅内室管膜瘤的正确分级可能是困难的,因为间变性的共同标准并不完全可靠。婴幼儿室管膜瘤的预后比大龄儿童差。还需要开发新的放射治疗技术和化疗药物。3岁以下儿童的二级级室管膜瘤不建议进行术后放疗。一开始手术应尝试全肿瘤切除。

 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号